Боль в горле у ребенка: что и как в этом случае делать родителям?
консультация педиатра в медицинском центре «Онни»
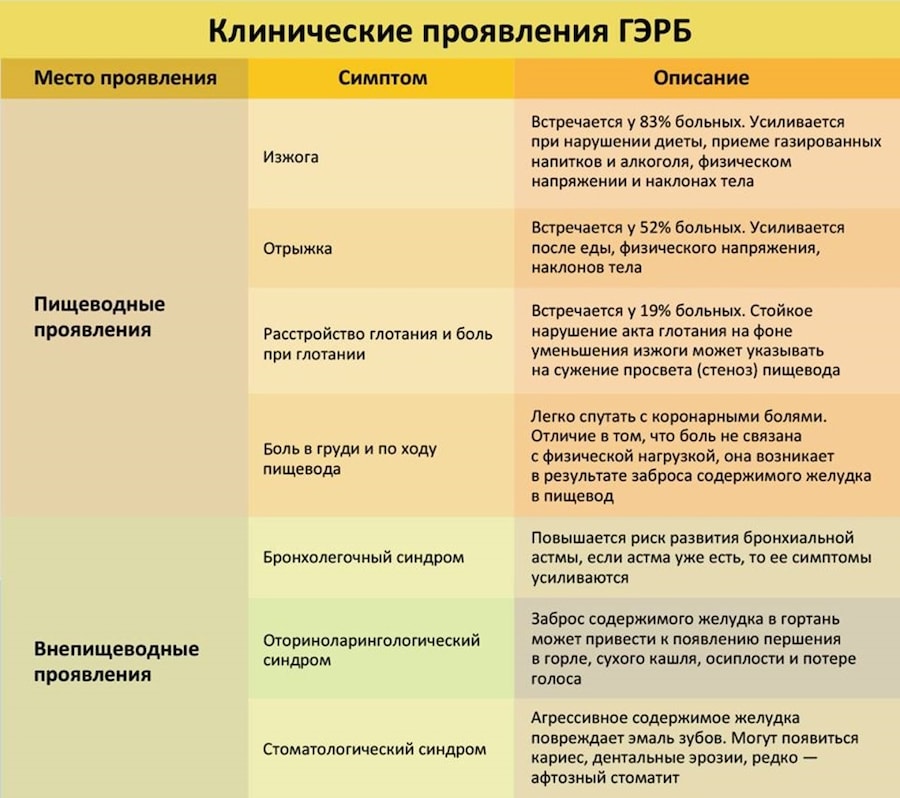
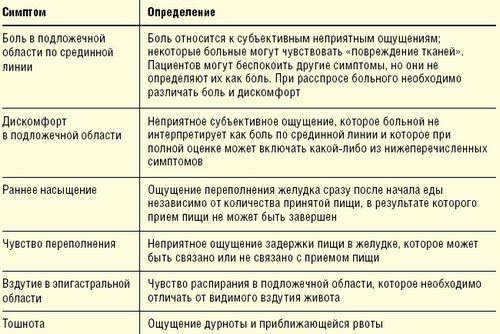
Боль в горле – это распространенный симптом заболеваний верхних дыхательных путей у детей и подростков. В большинстве случаев при боли в горле родителям ребенка не о чем беспокоиться: это частый симптом простуды (ОРЗ, ОРВИ), который проходит сам даже без какого-либо лечения. Однако иногда боль в горле может быть признаком серьезной проблемы, которая может потребовать лечения.
Стрептококковая инфекция
Стрептококковая ангина или тонзиллит — эта инфекция, вызванная определенным видом бактерий стрептококка – бета гемолитическим стрептококком группы А (БГСА). Наряду с болью в горле у детей может быть жар, головная боль, боль в животе, иногда с рвотой, и мелкая розовая сыпь на теле (словно кожу потерли мелкой наждачной бумагой). Все эти симптомы могут также наблюдаться и при вирусной инфекции, поэтому единственный способ действительно узнать, является ли это воспаление горла опасной инфекцией БГСА — это провести экспресс анализ (можно вызвать специалиста на дом), либо сделать мазок для посева и выделения чистой культуры возбудителя. Если обычную ангину можно лечить без применения антибиотиков, то БГСА ангина требует их назначения, чтобы предупредить возможные тяжелые осложнения, такие как проблемы с сердцем, поражения почек и суставов.
Перитонзиллярный (паратонзиллярный) или заглоточный абсцесс. Это заболевание редкое, выглядит как скопление гноя позади миндалин (перитонзиллярное) или в задней части глотки (ретрофарингеальное), которое может быть опасным, создавая угрозу для заражения крови. К симптомам относятся покраснение и отек только на одной стороне горла, сильная боль в горле с лихорадкой и ригидностью (жесткостью) шеи ребенка.
Стоматит. Воспаление слизистой оболочки рта вызывается бактериями или вирусами, и может приводить к болям во рту и в том числе — в горле. Заболевание проходит само собой, но может сделать еду и питье очень болезненным или дискомфортным, поэтому у некоторых детей со стоматитом (особенно очень маленьких детей), которые «щадят» себя от боли отказываясь от еды и питья, возникает обезвоживание. В таких случаях необходимо местное лечение, препараты должен назначить врач, цель терапии — покрыть поврежденные участки или снизить их болезненность, чтобы облегчить еду и питье.
Химические ожоги горла. Маленькие дети любопытны и не обладают слабыми навыками самосохранения. Если они случайно выпьют что-то, что является сильной кислотой или щелочью, то это может обжечь рот и горло. Бытовая химия, такая как отбеливатели, средства для прочистки труб, для чистки унитазов, некоторые моющие средства и даже некоторые косметические средства, такие как выпрямители для волос или жидкости для снятия лака, могут нанести очень серьезные повреждения слизистым оболочкам ротовой полости, в том числе – и горлу. Если взрослый не был свидетелем проглатывания химического вещества, то необходимо проверить такую возможность, если ребенок вдруг стал жаловаться на внезапную и сильную боль в горле.
Какие анализы нужно сдать до приема?
Точный перечень анализов и обследований, которые необходимо сделать, зависит от диагноза, который специалист определяет во время амбулаторного приема. Однако существует ряд обследований, которые нужно пройти всем, кто имеет проблемы с ЖКТ. К ним относятся:
Общий анализ крови. Позволяет определить воспалительные изменения в организме, анемию, которая может быть следствием хронического желудочно-кишечного кровотечения. Этот анализ является базовым при диагностике любых заболеваний;
Общий анализ мочи. Иногда боль в животе вовсе не свидетельствует о наличии проблем с желудком или кишечником. Воспаление в почках или мочекаменная болезнь также могут сопровождать боль в животе, тошнотой и даже рвотой. Анализ мочи нужен врачу чтобы исключить эти патологии;
Биохимическое исследование крови. В нем определяют ряд показателей, отражающих работу печени и почек
Это исследование очень важно при диагностике холецистита, желчнокаменной болезни, гепатитов различной этиологии;
Глюкоза крови. Может повышаться при сахарном диабете и других заболеваниях поджелудочной железы;
УЗИ органов брюшной полости
Очень важное инструментальное исследование, которое даст врачу представление о структуре и состоянии печени, желчного пузыря, поджелудочной железы, селезенки;
Фиброгастродуоденоскопия. Информативное исследование, сопровождающееся легким дискомфортом для пациентов. Во время ФГДС эндоскоп через ротовую полость по пищеводу вводится в желудок, что позволяет специалисту увидеть состояние слизистой оболочки желудка, двенадцатиперстной кишки. Незаменимое исследование для диагностики язвенной болезни, новообразований желудка. На процедуру необходимо приходить на тощак, в среднем от 8 -10 часов до приема у доктора.
Копрограмма и анализ кала на яйца гельминтов. Копрограмма позволяет оценить качество переваривания пищи, что очень важно при хронических колитах. Также необходимо исключить наличие глистных инвазий, при которых человека длительно могут беспокоить боли в животе, тошнота, потеря массы тела.
Также полезно будет некоторое время до приема у врача вести пищевой дневник, в котором вы записываете всё съеденное за день и свои ощущения после каждого из приемов пищи, что часто помогает быстрее поставить правильный диагноз.
Когда нужно обращаться к гастроэнтерологу?

Залог успешного лечения любого заболевания – это своевременное обращение к врачу. Проконсультироваться с гастроэнтерологом нужно, когда вас беспокоит один или несколько из следующих симптомов:
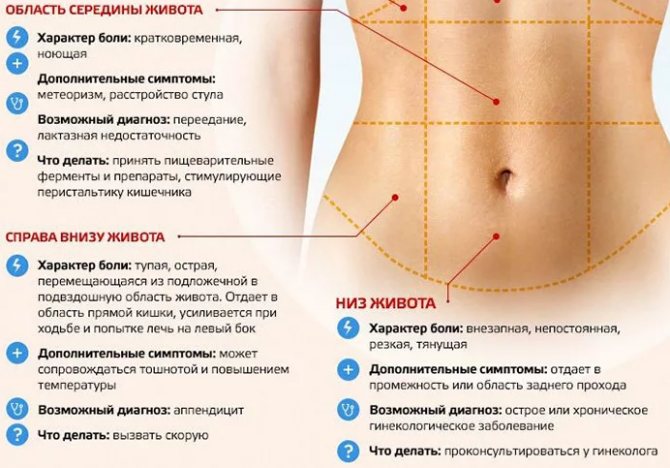
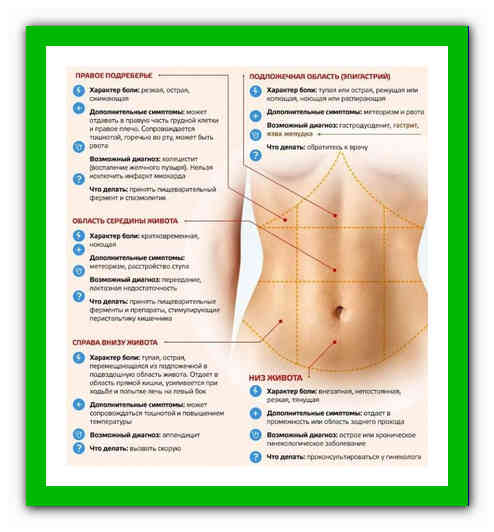
- Боли в желудке, связанные или не связанные с приемами пищи;
- Тошнота;
- Рвота;
- Изжога;
- Горечь во рту;
- Тяжесть или боль в правом подреберье;
- Вздутие живота;
- Проблемы со стулом (запоры или диарея);
- Боль в левом подреберье или внизу живота;
- Ощущение быстрого насыщения во время еды;
- Немотивированное похудение.
Все эти симптомы свидетельствуют о нарушении нормальной работы пищеварительных органов. Также гастроэнтеролога следует посещать с профилактической целью, если у вас уже имеется какое-либо хроническое заболевание ЖКТ
Особенно важно это для тех, кто не совсем придерживается принципов правильного питания и имеет такую вредную привычку, как курение
Классификация
По происхождению выделяют два вида грыжи:
- врожденная;
- приобретенная.
По возможности вправления выделяют следующие виды грыж:
- Невправимая. Выпячивание внутри пупочного кольца вправить не удается. Это связано с развитием спаечного процесса, в результате которого грыжа сращивается с грыжевым отверстием. Это запущенная форма грыжи, которая может привести к развитию тяжелых осложнений и представляет опасность для жизни больного.
- Вправимая. При принятии пациентом горизонтального положения грыжа исчезает. Подобный вид грыжи наблюдается на начальных стадиях заболевания и легко поддается коррекции.
Чем полезен волшебный пояс?
Вот, наконец, произошло счастливое событие – ваш малыш увидел свет
В это время мамочки отдают всю себя ребенку, уходу за ним и мало кто обращает внимание на себя и свое самочувствие. А ведь часто ломит спину, тянет живот, эстетический вид живота также оставляет желать лучшего
Он обвисает, появляются неблаговидные растяжки. Потребуется время и усилия, чтобы восстановить изначальный вид красивого плоского животика. Помочь в этом молодым мамочкам призваны послеродовые бандажи.
Нужны ли они после родов сможет сказать врач в индивидуальном порядке. Все будет зависеть от особенностей восстановления организма, от эластичности кожи. Пояс может помочь облегчить восстановление формы, уменшить боли в животе и спине, которые довольно часто беспокоят новоявленную мамочку в счастливый период. Как правило, врач должен помочь выбрать пояс, подсказать, какой лучше всего использовать и научить как правильно его одеть, но на практике врачи ориентируют пациентку на цену товара, если подходит, покупай.
Но, в любом случае, проконсультироваться с врачом необходимо, так как ношение поясов не всем показано. Имеются некоторые ограничения по использованию данных предметов – заболевания почек, которые сопровождаются отечностью, заболевания желудочно-кишечного тракта, кожные заболевания и аллергии, некоторые швы после родов при помощи кесарева сечения.
Одевать пояс можно в тот же день, как произошло родоразрешение. Сразу после родов женщина пару часов находится в палате интенсивной терапии, где роженице придется полежать на животе для лучшего сокращения матки. Затем можно уже вставать, предварительно надев пояс. Поэтому пояс следует надевать лежа, когда мышцы живота максимально расслаблены. Вставать надо медленно, так как есть разница в давлении – в брюшине после родов оно снижено, и резкое вставание может привести к обмороку, падению и травмированию. Послеродовой пояс поможет избежать непрятности и выровнять давление. Кроме того, носить пояс после родов полезно еще и потому, что он фиксирует расслабленные мышцы и не дает им еще больше обвисать.
После родов путем кесарева сечения также полезно будет ношение бандажа. Если кто из вас уже проходил этим путем, знают, что особенно старые акушерочки советуют утягивать живот простыню как можно туже из положения лежа. Зачем же сейчас нужны такие премудрости с простынями, если есть удобные бандажи. Для прооперированных женщин после кесарева сечения существует специальные послеоперационные бандажи, задача которых поддерживать швы и мышцы брюшной стенки.
Многие не знают, сколько следует носить бандаж. Как мы уже говорили выше, начинать носить его можно сразу после родов и носить можно каждый день в течение 1,5 месяца. Однако, надо помнить, что один лишь пояс не укрепит ослабленные мышцы, так что не забывайте делать упражнения на укрепление пресса.
Для ношения бандажа существует ряд противопоказаний – заболевания ЖКТ, некоторые виды швов после кесарева, ряд болезней почек, кожные и аллергические заболевания. Поэтому перед тем, как покупать пояс, надо проконсультироваться с врачом, который, к тому же подскажет, как правильно носить послеродовой пояс. Еще хочется отметить, что такие вещи не следует покупать через интернет
Важно в этом деле все: и качество товара, и примерка, и возможность ощутить насколько он приятен для кожи, дышащий ли, а также, не испортит ли липучками вещи
Почему нужно обращаться именно к детскому гастроэнтерологу?
Хороший детский гастроэнтеролог необходим многим маленьким пациентам с проблемами в области пищеварения. Не секрет, что у детского возраста есть свои анатомо-физиологические особенности. Правило это распространяется в том числе и на желудочно-кишечный тракт. Поэтому очевидна необходимость консультации ребенка специалистом педиатрической практики.
Когда необходимо обращаться к детскому гастроэнтерологу?
Целый ряд клинических проявлений должен стать поводом для посещения детского гастроэнтеролога:
- болевые ощущения в животе различной интенсивности, разного характера и любой локализации;
- тошнота и рвота;
- изжога и отрыжка;
- ухудшение аппетита;
- неприятный запах изо рта;
- нарушение стула: запор, диарея;
- метеоризм, повышенное газообразование в животе
Срочной консультации также требует подозрение на кровотечение из органов ЖКТ, которое проявляется в виде рвоты с примесью крови, стула чёрного цвета, стула с примесью крови. Такие ситуации редки, но должны быть расценены, как угрожающие для жизни, и поэтому незамедлительно курируемы в стационарных условиях!
Во время приёма
На консультации детский гастроэнтеролог проводит первичный осмотр и выслушивает жалобы, которые имеются. Очень хорошо, если на консультацию родители принесут с собой данные всех диагностических исследований, если таковые проводились прежде, а также предыдущие заключения специалистов. Это позволит сэкономить и время, и средства. Для того чтобы поставить диагноз, детские гастроэнтерологи клиники ЦЭЛТ проводят комплексное обследование, которое назначается исходя из конкретной клинической ситуации и может включать в себя следующее:
- ультразвуковое обследование брюшной полости;
- рентгенологическое обследование;
- эндоскопическое обследование ();
- анализы крови, мочи, кала.
Если того требует ситуация, детский гастроэнтеролог может объединить усилия с другими специалистами педиатрической практики (, хирургом, , отоларингологом, стоматологом, педиатром) для совместной оценки полученных результатов диагностического обследования и составления индивидуальной программы лечения.
Причины появления диастаза мышц живота
Главная причина расхождения — это чрезмерно высокое давление, которое возникает в брюшной полости. При этом предпосылки повышенного внутрибрюшного имеют разную природу. К ним относят:
- Потерю эластичности мышц в результате быстрого похудения.
- Чрезмерные физические нагрузки.
- Дисплазию — неправильное развитие тканей и органов. Помимо диастаза сопровождается многими дополнительными проявлениями: грыжей, варикозом, геморроем и др.
- Беременность. В результате смены гормонального фона сокращается выработка коллагена, ткани теряют упругость, становятся рыхлыми. Одновременно с этим увеличенная в размерах матка существенно повышает давление на ослабленные мышечные структуры и белую линию.
В 60 % случаев диастаз у женщин связан с беременностью. Патология начинает развиваться в середине второго триместра. Именно в этом время мышцы растягиваются под действием нарастающего брюшного давления. В норме после родов матка восстанавливает прежний размер, а ширина белой линии возвращается в нормальное значение до 2 см.
Однако во многих случаях процесс восстановления осложняется сопутствующими факторами, которые мешают тканям вернуться в прежнее положение. К таким факторам относят:
- зрелый возраст роженицы;
- лишний вес до и во время беременности;
- слишком крупный плод;
- количество предыдущих беременностей и родов;
- тип беременности (один плод или несколько);
- осложнения во время вынашивания плода;
- слишком быстрый возврат к активным физическим нагрузкам после родов.
Диастаз может возникать и у детей, особенно у недоношенных. Ключевая предпосылка к развитию патологии — несостоятельность мускулатуры, сухожилий ребенка. При этом чаще всего дефект устраняется самостоятельно в течение первого года жизни малыша. В этот период времени мышцы обретают тонус, связки становятся крепкими. Риск сохранения расхождения есть только у детей с синдромом Дауна.
Всего лишь в 1,5 % случаев диастаз диагностируют у мужчин. Основные предпосылки такие же, как у женщин: ожирение, дисплазия, резкая потеря веса. Также мужчины чаще чрезмерно увлекаются силовыми нагрузками, которые вызывают не только грыжи и варикоз, но и провоцируют формирование диастаза.
Как определить наличие диастаза мышц живота самостоятельно
Определение диастаза можно провести и в домашних условиях. Сделать это поможет простой тест, в ходе которого нужно измерить расстояние между краями прямой мышцы.
Для этого нужно лечь на спину на твердую поверхность, согнуть ноги в коленях. Одну руку положить под голову, а вторую разместить на белой линии, чуть выше пупка. После следует расслабиться и поднять грудную клетку. При этом кончиками пальцев нужно нащупать расхождение между мышцами. Провал максимально выражен между пупком и мечевидным отростком. Если расхождение больше, чем ширина двух пальцев, это должно насторожить и стать поводом обращения к специалисту.
Такая методика максимально схожа с тем подходом, который использует для диагностики хирург. Это самый простой способ определения диастаза дома без помощи врача и инструментальных обследований.
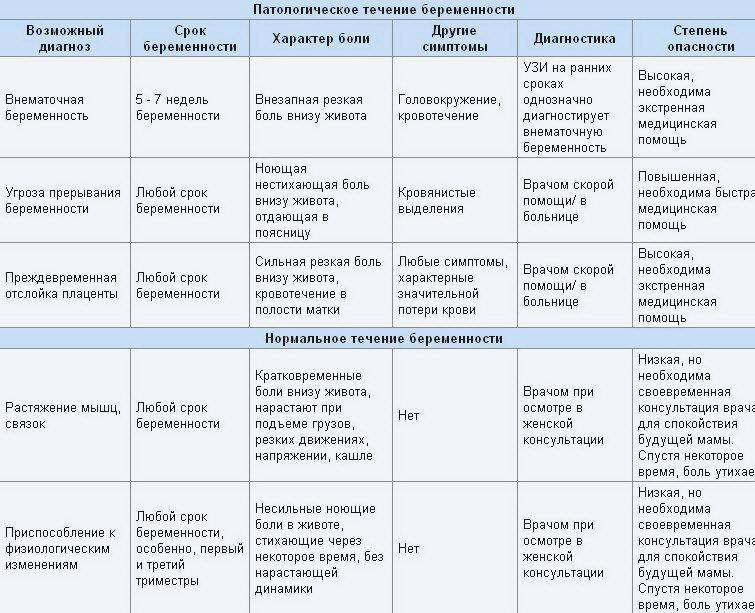
Особенности ведения беременности
Достижением современной цивилизацией является научный подход к планированию беременности: выявлению скрытых инфекций, воспалительных заболеваний, нарушений эндокринной системы, с последующей терапией этих заболеваний.
Работа акушера-гинеколога, ведущего беременность, охватывает многие аспекты жизни женщины, ожидающей ребенка: режим труда и отдыха, питание, половую жизнь, уход за половыми органами, рациональность физической нагрузки.
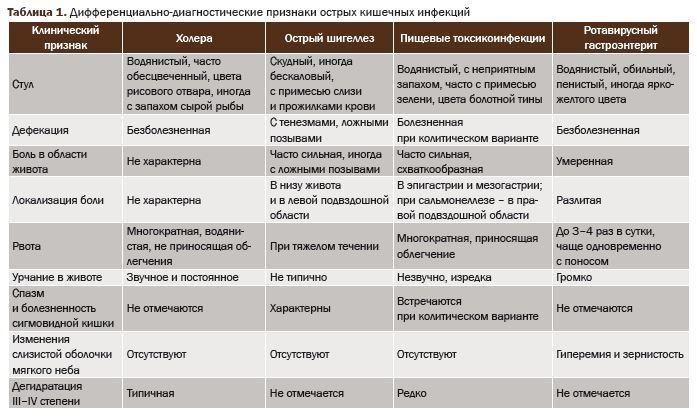
Беременная женщина, прошедшая профилактические консультации узких специалистов и терапевта, в большинстве случаев подстрахована от многих заболеваний. Но и она может быть поражена острыми кишечными инфекциями, воспалительными заболеваниям пищеварительной системы.
Симптомы пельвиоперитонита
Пельвиоперитонит – это воспаление тазовой брюшины (тонкой пленки, покрывающей стенки и органы брюшной полости), матки и ее придатков с появлением жидкости в малом тазу. Наиболее часто встречается у девочек от 3 до 9 лет. Заболевания внутренних половых органов выявляются приблизительно у 20 девочек из 100 прооперированных, среди них приблизительно в 30% случаев выявляется пельвиоперитонит. Причиной развития данного заболевания, как правило, является инфекция наружных половых органов, то есть у таких девочек до болей в животе могли отмечаться патологические выделения из половых путей.
Обычно появляются боли в подвздошных областях или над лоном, может быть повышение температуры, тошнота, рвота. У части детей отмечается болезненное и учащенное мочеиспускание. Достаточно постоянным признаком является наличие необычных выделений из влагалища.
Показанием к хирургическому лечению, как и при подозрении на острый аппендицит, является напряжение мышц передней брюшной стенки и наличие симптомов воспаления брюшины.
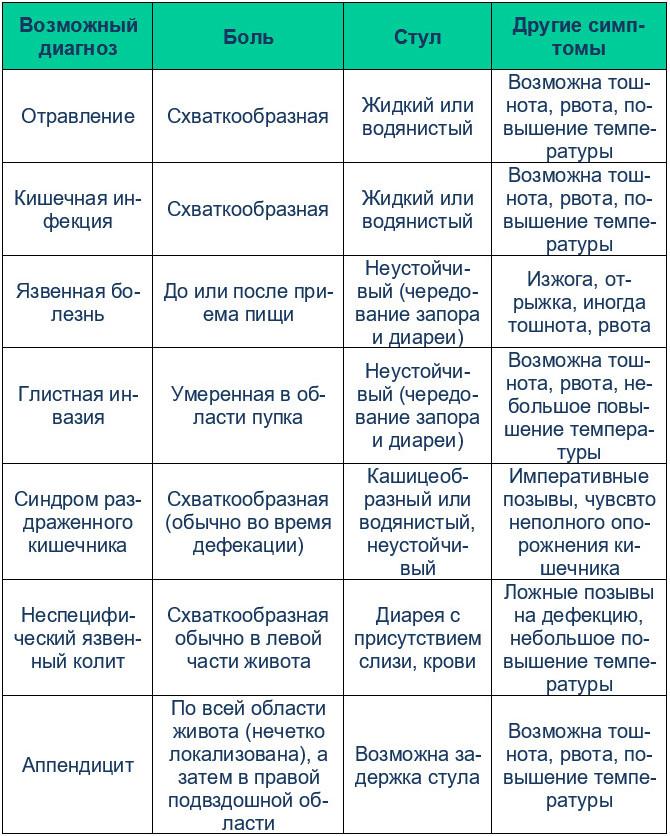
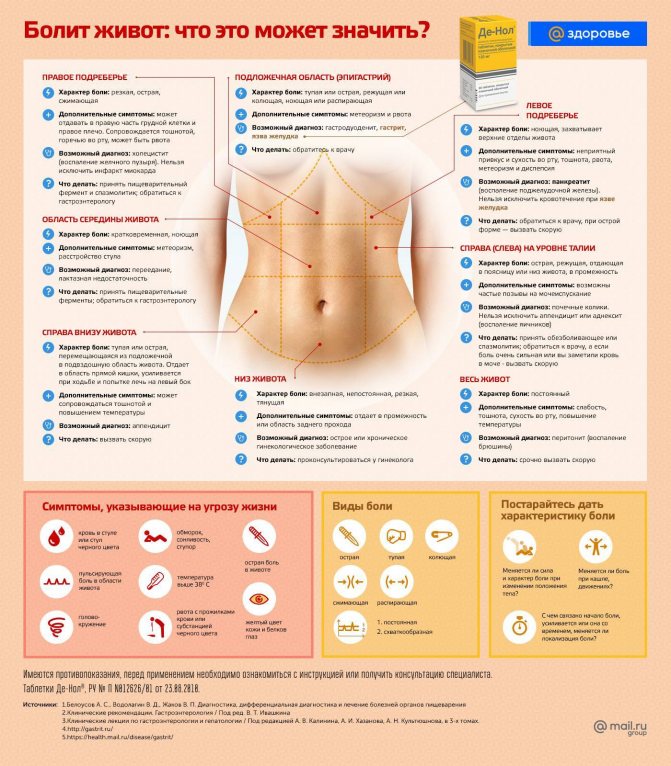
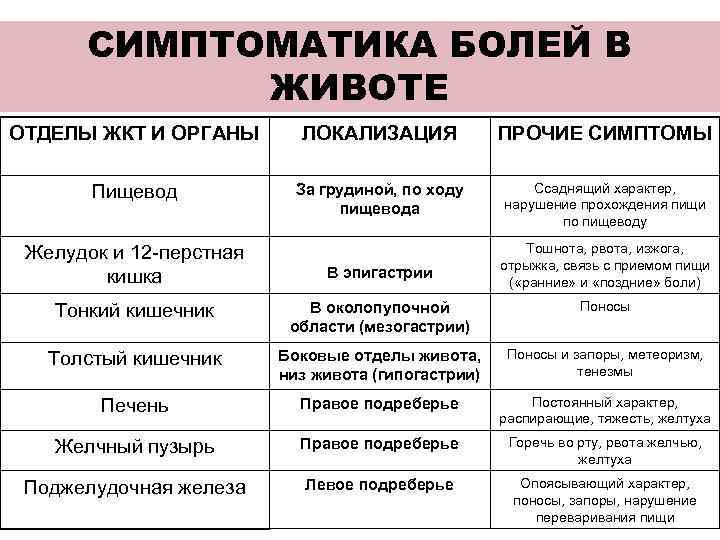
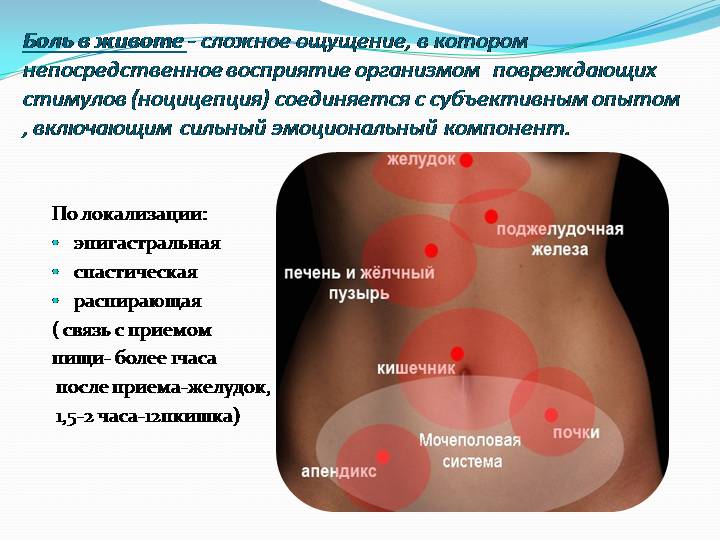
Что делать, если болит живот?
Если есть основания считать, что боль в животе вызвана погрешностями диеты, дайте организму очиститься, и боль пройдет. Полезно выпить некоторое количество воды. Следует избегать приема твердой пищи в первые несколько часов.
Обязательно обратитесь к врачу, если:
- боль возникла впервые;
- ощущение дискомфорта в животе сохраняется значительное время (более недели). Если речь идет не о дискомфорте, а уже болях, не ждите более 1-2 дней;
- вздутие живота (метеоризм) не проходит в течение 2-х дней;
- болям сопутствует ощущение жжения при мочеиспускании (или мочеиспускание стало более частым);
- более 5-ти дней расстроен стул;
- боль сопровождается повышенной температурой;
- боль отдает в области груди, шеи и плеч.
В случае беременности появление боли в животе – серьёзный повод обратиться к врачу.
Состояния, внушающие серьезные опасения (требуется неотложная врачебная помощь):
- внезапная и (или) очень сильная боль;
- изменение поведения (человек становится вялым, апатичным);
- болевые ощущения сопровождаются рвотой;
- отсутствие стула;
- отказ от еды;
- учащение пульса, холодный пот, бледность кожных покровов;
- высокая температура;
- напряженное состояние стенки живота.
Лечение болей в животе в клинике «МедЭлит»
Прием анальгетиков может привести к опасным для жизни осложнениям. Пытаясь перетерпеть боль, пациенты способствуют хронизации имеющегося заболевания, развитию более тяжёлой формы болезни и ухудшению качества собственной жизни. Если вы заботитесь о своём здоровье, при обнаружении тревожных симптомов немедленно обратитесь в наш медицинский центр.
В клинике «МедЭлит» работают врачи, обладающие большим клиническим опытом и современными знаниями. Мы располагаем всеми методами информативной и точной диагностики, высококлассным оборудованием. На основании результатов осмотра и обследования врач назначит правильное лечение и поможет вам вернуться к полноценной жизни. Для записи на приём и получения консультации по условиям сотрудничества просто позвоните по номеру 8 (499) 116-57-59 в Москве.
Врачи клиники МедЭлит
Галушко Михаил Юрьевич
Руководитель клиники
Врач-гастроэнтеролог, гепатолог
Опыт работы с 1986 года
Загребина Екатерина Александровна
Врач-гастроэнтеролог, гепатолог
Опыт работы с 2007 года
Ищенко Алина Юрьевна
Врач-гастроэнтеролог, гепатолог, терапевт
Опыт работы с 2014 года
Карпов Станислав Юрьевич
Врач-гастроэнтеролог, гепатолог
Кандидат медицинских наук
Опыт работы с 1999 года
Лопаткина Татьяна Николаевна
Врач-гастроэнтеролог, гепатолог
Кандидат медицинских наук, доцент
Опыт работы с 1971 года
Тимохина Анна Ивановна
Врач-гастроэнтеролог, гепатолог, терапевт
Опыт работы с 2011 года
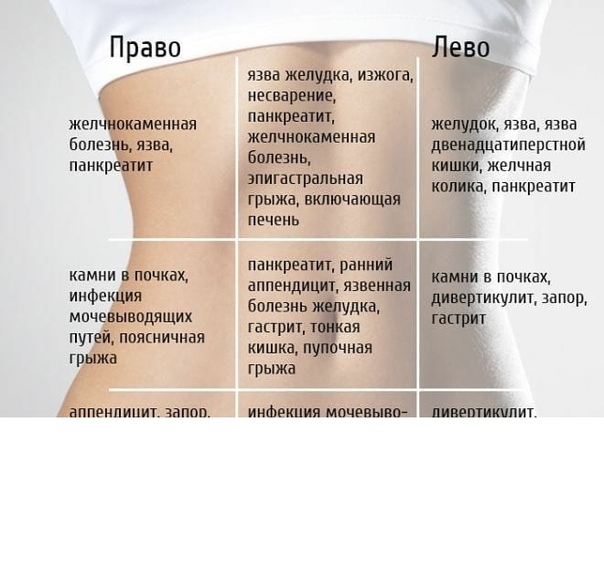
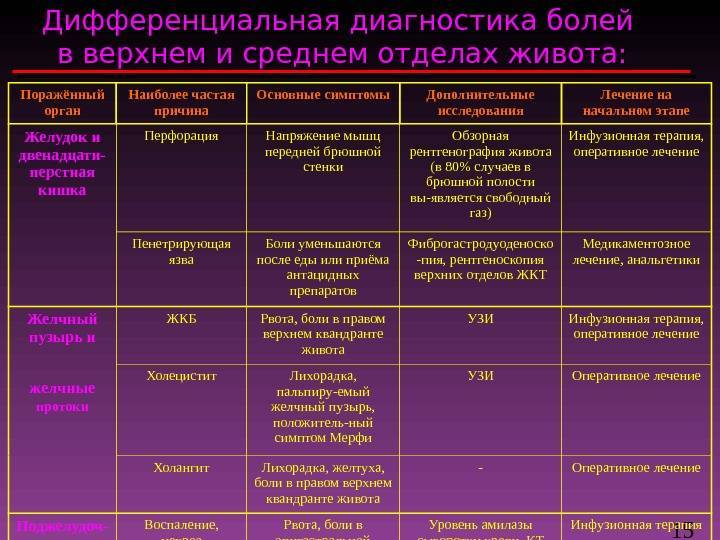
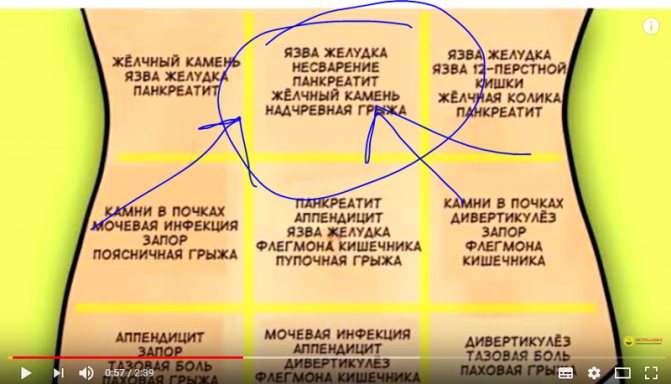
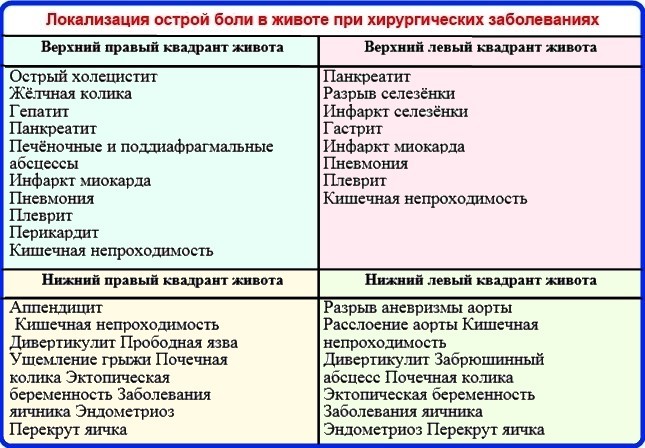
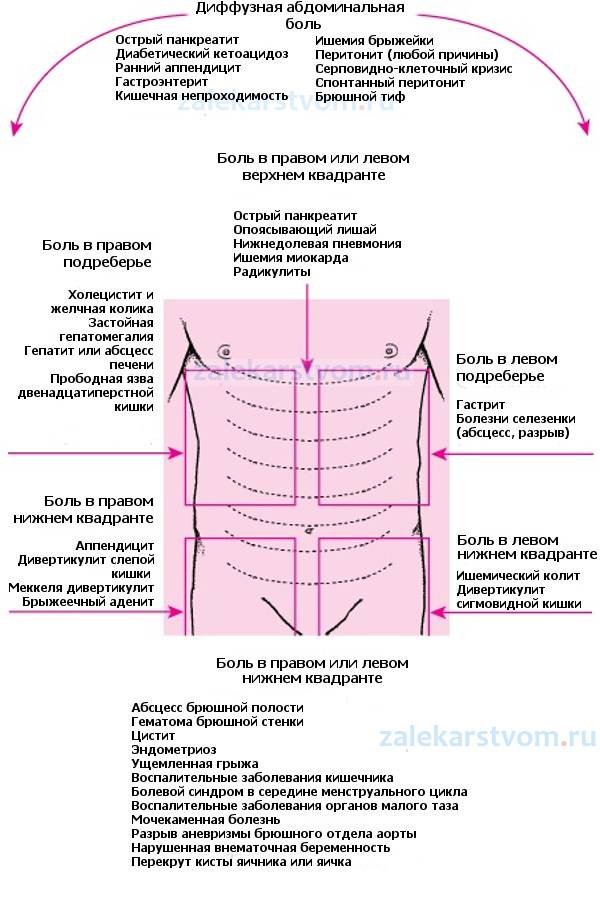
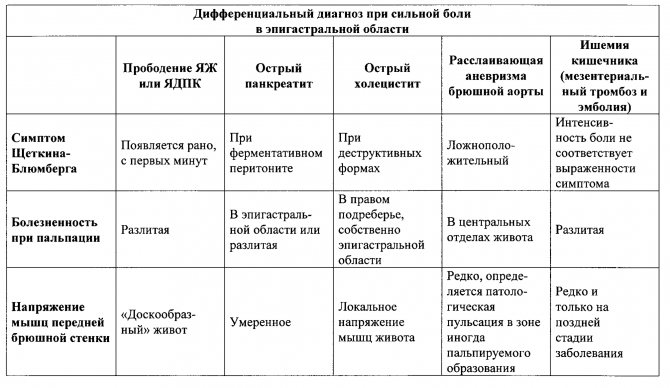
Причины острой боли в животе
Острую боль в животе у детей могут вызыватьне только хирургические заболевания, – начинает наш «ликбез» Игорь Петрович, – очень часто мы видим случаи, когда беспокойство ребенка и его родителей вызвала боль в животе, возникшая на высоте температуры при респираторной вирусной инфекции. Дело в том, что при повышении температуры выше 38С у ребенка достаточно часто возникает воспаление в лимфатических узлах, в том числе, и в тех, которые находятся в брюшной полости. Это так называемый мезаденит, а боль в животе возникает из-за того, что увеличенные лимфоузлы вызывают растяжение брюшины.
Кстати, такая боль бывает достаточно интенсивной, и неспециалист не сможет с точностью исключить наличие острого хирургического заболевания. Как правило, на боли в животе при ОРЗ жалуются дети до 3-5 лет – связано это с возрастными особенностями работы их лимфатической системы и болевых рецепторов, которые находятся в брюшной полости.
Также причиной острых болей в животе, когда ребенку нужна помощь не хирурга, а педиатра или инфекциониста может стать пневмония, когда воспалительный очаг в легком располагается в нижних отделах, на границе с органами брюшной полости. Отдельно следует сказать про кишечные инфекции. Именно эта группа заболеваний имеет очень похожую клиническую картину с хирургическими болезнями, и именно пациенты инфекционных отделений часто бывают сложны в плане диагностики. Поэтому родителям в случае возникших у них сомнений тоже ни в коем случае нельзя заниматься «самодиагностикой» и принимать решение о том, что ребенок «просто что-то съел» или же у него более серьезное заболевание!
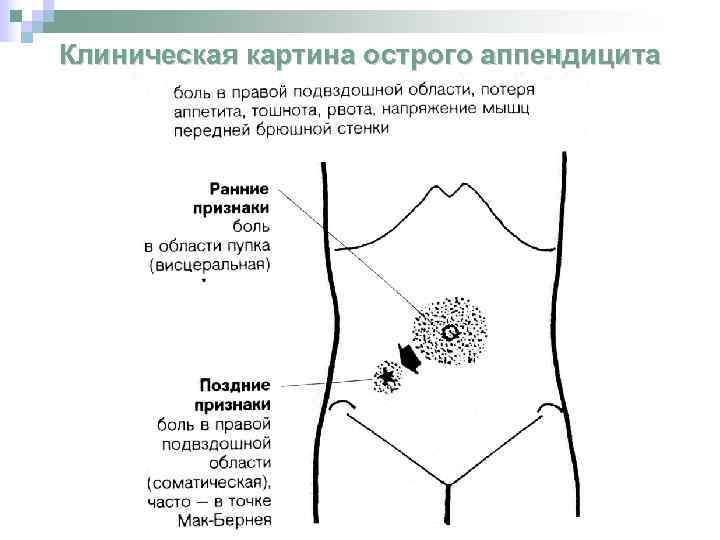
Чаще всего причинами развития картины «острого живота», когда ребенку нужна неотложная помощь хирурга, являются острый аппендицит, различные виды кишечной непроходимости, в том числе и врожденной, травмы органов брюшной полости, гинекологические и урологические заболевания.
Классическая боль при аппендиците возникает в околопупочной области или чуть выше (это называется эпигастрий), затем спускается вниз, в правую подвздошную область. При кишечной непроходимости первым симптомом может стать рвота, а боль при этом бывает схваткообразная, со «светлыми» промежутками, асимметрией живота, задержкой стула. При травмах органов брюшной полости, которые бывают следствием падения детей с высоты, при ударе о твердые предметы, особенно при разрывах печени и селезенки боль в животе возникает резко, а затем начинают резко нарастать симптомы кровопотери – слабость, бледность, холодный пот, частый нитевидный пульс. Эти симптомы оставлять без внимания категорически нельзя!
И никогда не нужно забывать о том, – обращает внимание родителей Игорь Петрович, – что дети до определенного возраста не только не могут четко указать на болезненное место в животе (как правило, когда спрашиваешь ребенка – «где у тебя болит?», в 99% он покажет в область пупка), но и из-за своей стеснительности или возрастных предрассудков вообще могут не указать на истинный источник боли. Например, при гинекологических заболеваниях у девочек, травмах половых органов, острых заболеваниях органов мошонки у мальчиков ребенок может жаловаться на боли в животе, и только осмотр специалиста может выявить истинную причину такой боли
Поэтому родителям нужно быть очень внимательными к тем жалобам, которые предъявляют их дети, а расспрашивая – делать это очень тактично. Ведь только по поводу острых урологических заболеваний в нашей больнице в год оперируются более 200 мальчиков в возрасте от 0 до 14 лет, а от своевременности оказанной в этих случаях помощи зависит их дальнейшее репродуктивное здоровье
Например, при гинекологических заболеваниях у девочек, травмах половых органов, острых заболеваниях органов мошонки у мальчиков ребенок может жаловаться на боли в животе, и только осмотр специалиста может выявить истинную причину такой боли. Поэтому родителям нужно быть очень внимательными к тем жалобам, которые предъявляют их дети, а расспрашивая – делать это очень тактично. Ведь только по поводу острых урологических заболеваний в нашей больнице в год оперируются более 200 мальчиков в возрасте от 0 до 14 лет, а от своевременности оказанной в этих случаях помощи зависит их дальнейшее репродуктивное здоровье.
Профилактика
Основными мерами предупреждения заболевания являются:
правильное перевязывание пуповины ребенку и ухаживание за пупком, чтобы он заживал правильно;
грудничков необходимо несколько раз в день выкладывать на живот, это поможет укрепить мышцы брюшной стенки;
не стоит слишком туго пеленать ребенка, держать его в течение длительного времени в вертикальном положении;
беременным женщинам рекомендуется носить бандаж, вести здоровый образ жизни;
правильное питание;
своевременное лечение заболеваний, которые могут привести к развитию грыжи;
соблюдение правил безопасности, отказ от подъема тяжестей и занятий силовыми видами спорта — особенно важно соблюдать эту рекомендацию людям, которые в прошлом перенесли оперативные вмешательства на органах брюшной полости;
отказ от малоподвижного образа жизни, занятия физкультурой (без фанатизма и поднятия тяжестей);
контроль веса, недопущение развития ожирения;
отказ от сидения на диетах, которые приводят к резкой потере веса;
соблюдения правил безопасности, недопущение травм брюшной полости;
немедленное обращение к врачу при появлении первых возможных симптомов пупочной грыжи — это поможет вовремя начать терапию и избежать развития осложнений.
Здоровья вам!
В помощь гастроэнтерологу
Мы уже выяснили, что гастроэнтеролог занимается лечением заболеваний желудочно-кишечного тракта, и часто ему приходиться диагностировать и лечить заболевания печени или желчевыводящих путей.
Случается, что от гастроэнтеролога пациент получает направление к другим врачам. Пищеварительная система состоит из множества органов, именно поэтому конкретными заболеваниями занимаются узкоспециализированные врачи:
- Проктолог или колопроктолог – диагностирует и лечит заболевания толстой кишки.
- Гепатолог – специалист по заболеваниям печени.
Если гастроэнтерологу не удается установить причину симптомов, или он удостоверяется, что причина не связана с желудочно-кишечным трактом, то человека направляют к общему врачу-терапевту.