Операция по удалению варикоцеле
Мальчику в 14 лет, наверняка, интересно, пройдет ли болезнь самостоятельно. Только проходя обследования у уролога, можно понять, прошло ли нарушение или требуется помощь. На вопрос о том, может ли варикоцеле само исчезнуть, врачи говорят следующее: если патология находится в легкой форме (1 степень), существует высокая вероятность того, что со временем состояние половых органов нормализуется. Подобное наблюдается примерно в 40% случаев.
Однако это не означает, что необходимо откладывать лечение, ожидая самостоятельного выздоровления. Большинство пациентов нуждаются в прохождении терапии.
Чтобы убрать варикоцеле хирургическим путем у мальчиков 14-17 лет, каких-либо строгих критериев, определяющих показания к операции, нет. Каждый случай разбирается индивидуально, поскольку необходимо учесть множество факторов.
После операции подросток находится в больнице 3-4 дня, а уже через неделю может посещать.
В целом, хирургическое вмешательство назначается при:
- уменьшении яичка в объеме минимум на 20%;
- двустороннем характере поражения;
- сильных болевых ощущениях;
- варикоцеле 3-4 степени;
- неудовлетворительных данных спермограммы.
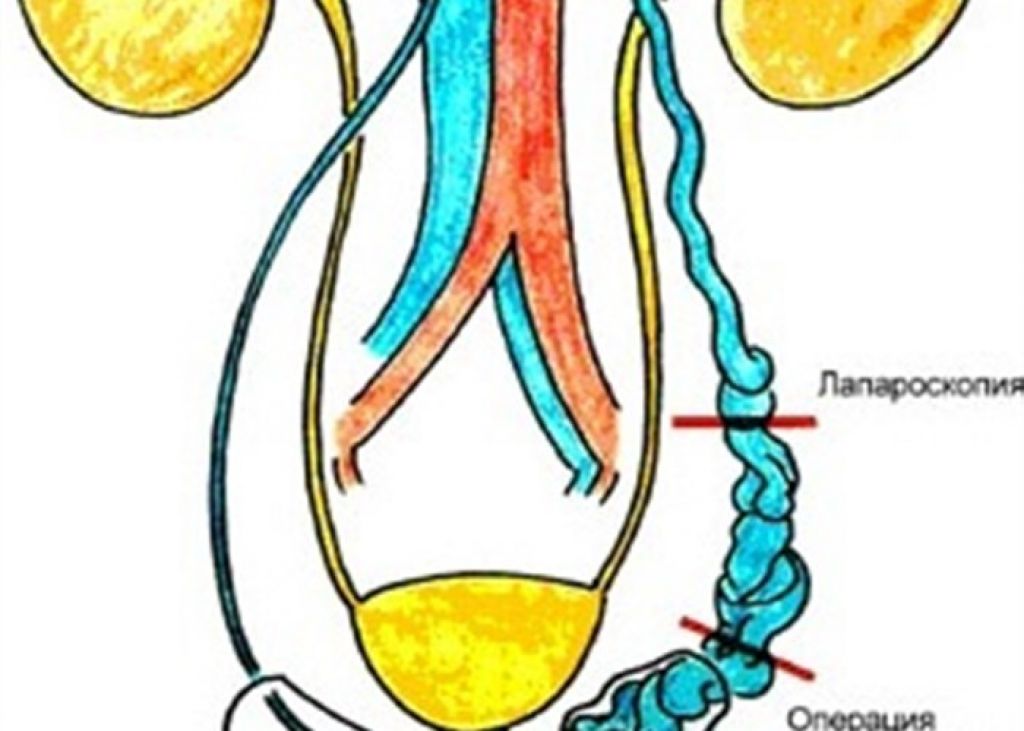
Операция проводится несколькими способами. В частности, дополнением к медикаментозной терапии служит варикоцелэктомия, благодаря которой заболевание лечится достаточно успешно. Также оперативное лечение осуществляется по методу Паломо, Иваниссевича или Мармара.
Симптомы варикоцеле
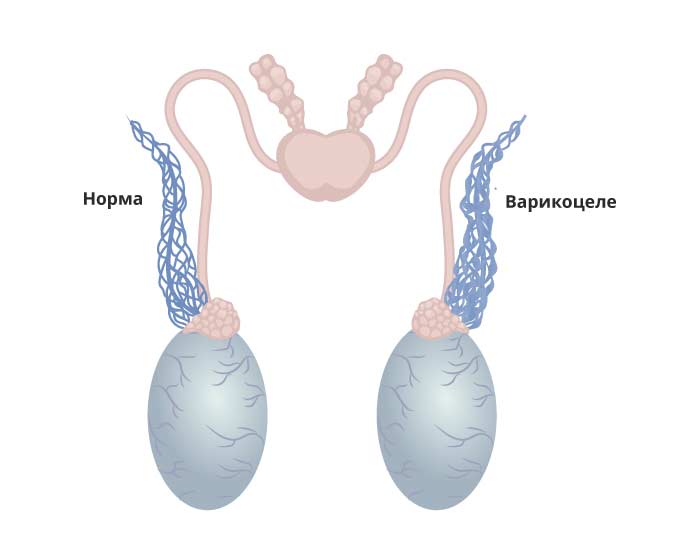
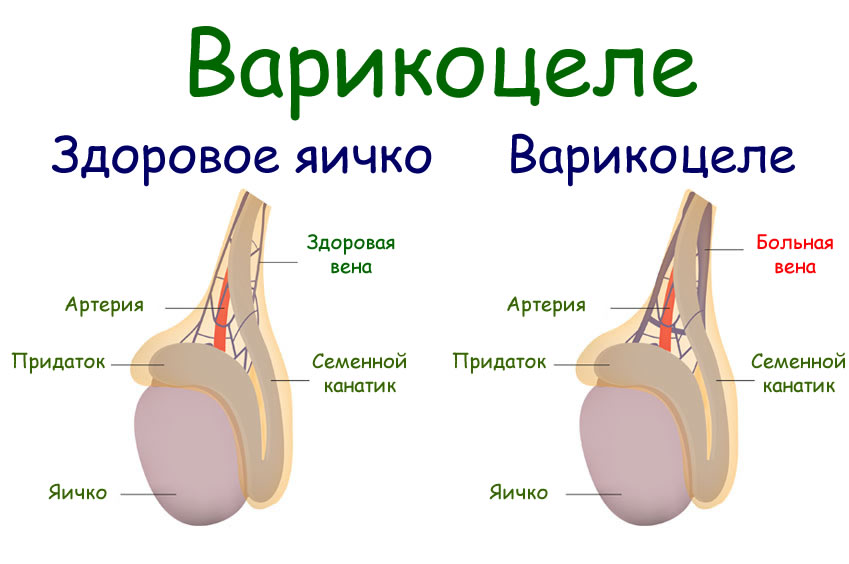
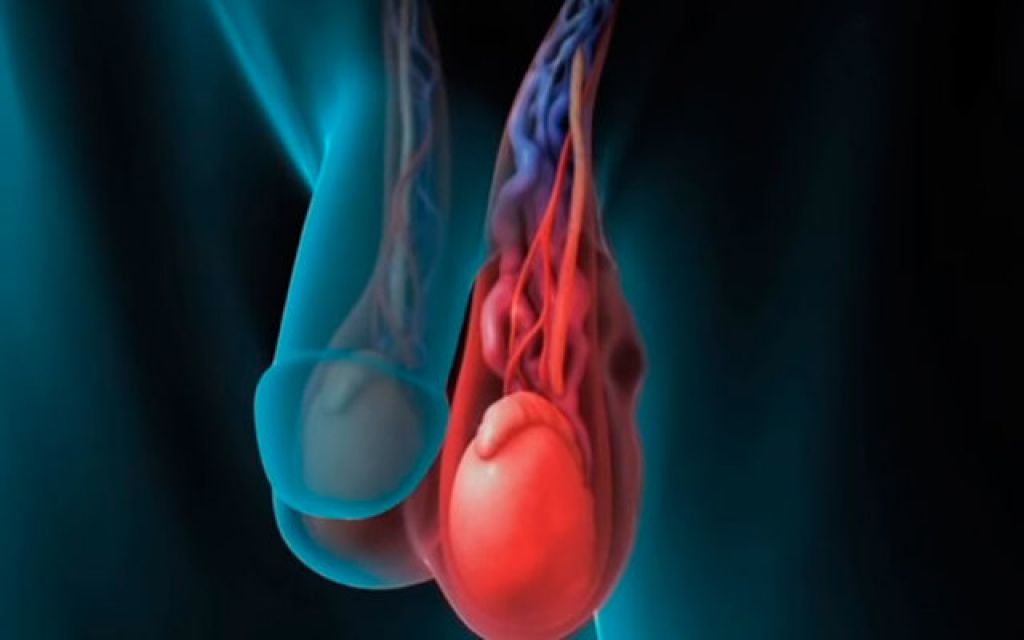
Варикоцеле начинает развиваться в период полового созревания, поэтому патология характерна для подростков. Связано это с активным ростом организма мальчика, во время которого происходит изменение во всех органах и системах. Одно из таких изменений – варикозное расширение вен, местом локализации которого является лозовидное венозное сплетение семенного канатика яичка. Вены тестикул начинают достаточно сильно расширяться и извиваться.
Заболевание чаще всего протекает без очевидных симптомов и обнаруживается только при врачебном осмотре. Тем не менее, есть ряд признаков, которые могут указывать на варикоцеле:
незначительное опухание мошонки;
появление в ней выраженной крупной вены;
изменение кожных покровов мошонки – вместо светло-розового они становятся более тёмными, слегка коричневатыми;
несоответствие размеров яичек;
ощущение тяжести в мошонке после физических нагрузок.
Выделяют несколько степеней развития болезни, но у подростков чаще всего диагностируют первую или вторую. Наиболее подверженная патологии группа – подростки 14-15 лет. В более раннем возрасте заболевание встречается в единичных случаях.
Профилактика
Родители обязаны говорить с ребенком о том, насколько важно заботиться о собственном здоровье. В частности, следует рассказывать о необходимости профилактики в целях предупреждения варикоцеле
Чтобы не допустить развития заболевания, следует:
- избегать излишних физических нагрузок;
- отдавать предпочтение активным движениям;
- воздерживаться от употребления вредной пищи;
- достаточно высыпаться;
- регулярно записываться на прием к урологу.
Нужно вовремя обращать внимание на дискомфорт, возникающий в области гениталий. Если появляются неприятные симптомы, мальчик должен незамедлительно сообщить о них родителям
Чем раньше болезнь будет обнаружена, тем больше шансов избавиться от нее без операции.
Коварность варикоцеле объясняется тем, что обычно его начальная стадия протекает бессимптомно.
Поэтому часто помимо использования препаратов приходится готовиться к хирургическому вмешательству. Полное выздоровление во многом зависит от того, насколько точно пациент соблюдает врачебные рекомендации в послеоперационный период.
Послеоперационные осложнения
Хирургическое лечение в ряде случаев оборачивается нежелательными последствиями, появление которых нередко связано с конкретной техникой устранения варикоза.
После перенесенной операции у подростка могут возникать осложнения в виде:
- водянки (гидроцеле);
- повторного появления болезни;
- усыхания (атрофии) пораженного яичка;
- гематомы;
- нарушения целостности семявыносящего протока;
- хронических болей в яичке.
Чрезкожная эмболизация при варикоцеле может вызывать аллергию на контраст, потерю крови, воспаление сосуда. При этом рецидивы случаются в 10-20% случаев. Более эффективным является микрохирургическое вмешательство (патология возникает снова только у 5% пациентов).
Сравнение методик лечения варикоцеле
| Вид варикоцелэктомии (операции) | Название операции | Преимущества | Частота рецидива и др. осложнения | Частота зачатия естественным путем после операции |
| Малоинвазивная открытая операция | Микрохирургическая варикоцелэктомия | Мини шов на коже в паховой области , где волосяная часть лобка 1,5- 2 см., Сохранение яичковой артерии и лимфатических сосудов. Быстрое послеоперационное восстановление, не требует госпитализации, пациент поступает в день операции через 6 – 8 часов уходит домой. Наркоз в/в (не глубокий сон + местно лидокаин 1%) или спинальная анестезия. Применима при двустороннем варикоцеле. Длительность операции с одной стороны 25-30 мин. (с двух сторон 40 мин). | Частота рецидивов и осложнений менее 1%. Стоимость операции зависит от выбранного доступа и объема операции. При мошоночном доступе стоимость операции 30.000руб, при субингвинальном доступе 50.000руб. Частота осложнений: водянка оболочек яичка 0%. | 95–98% |
| Открытая операция | Операция по Паломо или операция Иваниссевича (стандартные операции, которые предлагают в стационаре большинство урологов) | Простая перевязка яичковой вены при высоком доступе, представлена меньшим количеством стволов. Шов в паховой области 7- 10 см. Продолжительность операции 20-40 мин.. Наркоз в/в. Одномоментно не используется при двустороннем варикоцеле. Преимущество низкая стоимость операции. | Частота рецидивов 10–25% за счет vena cremasterica и vena gubernaculum testis. Другие осложнения: водянка оболочек яичка 7%, перевязка яичковой артерии до 50%. Послеоперационное восстановление 7–14 дней. | 50–70% |
| Лапароскопический метод (эндоскопический) | Лапароскопическая варикоцелэктомия | Два или три шва по 1- 1,5 см на животе. Как правило, удается сохранить яичковую артерию и избежать в дальнейшем атрофии яичка. Продолжительность операции 40-60 мин. Наркоз эндотрахеальный. Восстановление 1–2 дня. Пациент поступает в стационар в день операции, госпитализируется на сутки. | Частые рецидивы 2,5–15% за счет vena cremasterica и vena gubernaculum testis (Две вены, которые обеспечивают отток крови из яичка вместе с его собственной веной, недоступны при лапароскопическом вмешательстве). Другие осложнения: Водянка оболочек яичка 10%. Могут возникнуть осложнения характерные для лапароскопических операций. | 85–90% |
Причины варикоцеле
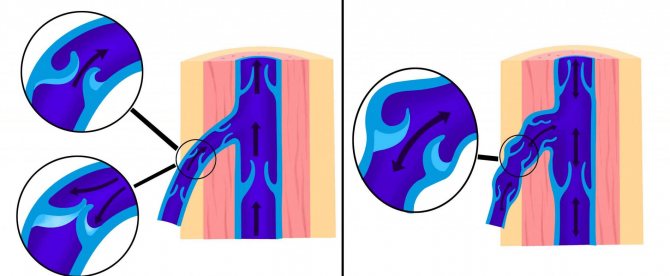
Половые органы у мальчиков богато кровоснабжаются и имеют разветвлённую венозную сеть. Расширение вен гроздьевидного сплетения семенного канатика называется варикоцеле. Возникновение расширения просвета вены возникает при нарушении функции венозного клапана, который предотвращает обратный ток крови, в результате чего образуется застой крови.
Точная причина заболевания не известна, но выделяют основные предрасполагающие факторы:
- врождённая патология стенок венозных сосудов у новорождённых (слабость стенок венозных сосудов, врождённые деформации и аномалии сосудов);
- повышение внутрибрюшного давления (возникает при хронических запорах или при сильном частом кашле у младенца);
- большая физическая нагрузка (поднятие тяжестей);
- наличие опухоли, сдавливающей сосуды.
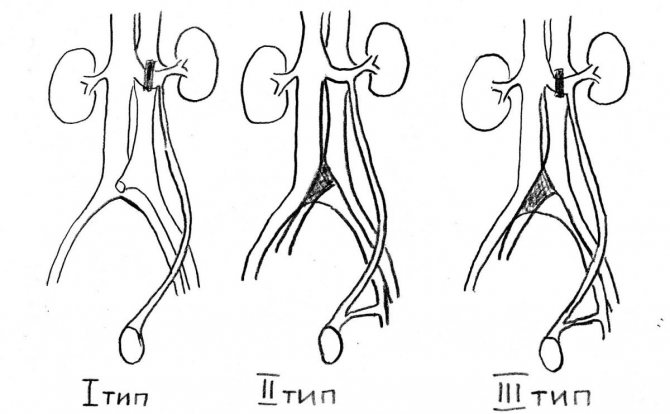
Заболевание достаточно распространено среди мальчиков, чаще всего встречается в подростковом возрасте. Основной процент варикоцеле левостороннее, реже двухсторонее и крайне редко правостороннее.
Профилактика варикоцеле
Следует обратить внимание, что особых профилактических методов данного заболевания не существует. Довольно часто патология относится к наследственным аномалиям и особенностям строения репродуктивной системы.. Рекомендуется после окончания периода полового созревания посетить уролога с целью прохождения ряда диагностических мероприятий, направленных на исследование признаков варикоцеле
Если в ходе обследования отклонений выявлено не было, то риски развития заболевания в более позднем возрасте минимальны.
Рекомендуется после окончания периода полового созревания посетить уролога с целью прохождения ряда диагностических мероприятий, направленных на исследование признаков варикоцеле. Если в ходе обследования отклонений выявлено не было, то риски развития заболевания в более позднем возрасте минимальны.
При определении патологического состояния, требуется соблюдать все рекомендации врача, к которым относятся:
- исключить тяжелые физические нагрузки;
- следить за естественным опорожнением кишечника;
- при возникновении острых болевых ощущений принимать медикаментозные препараты, направленные на сужение сосудов и выписанные по назначению врача;
- прикладывать лед, обернутый в тряпку или пакет к мошонке, для чувства дискомфорта в спокойном состоянии.
При проявлении характерных симптомов, требуется незамедлительное обращение к урологу и последующее прохождение всех необходимых исследований, по результатам которых будет составлен наиболее подходящий терапевтический курс, на основании индивидуальных характеристик пациента.
Когда обратиться к врачу
Если вы испытываете боль или отек яичек или яички разных размеров, важно немедленно обратиться к врачу. Любые изменения в обычном виде или ощущении ваших яичек или мошонки должны быть проверены, потому что некоторые причины «комков» или отеков требуют немедленного лечения.. В большинстве случаев ваш врач (врач общей практики) является лучшим консультантом
Ваш лечащий врач может направить вас к урологу для получения экспертного заключения, дополнительных анализов или лечения.
В большинстве случаев ваш врач (врач общей практики) является лучшим консультантом. Ваш лечащий врач может направить вас к урологу для получения экспертного заключения, дополнительных анализов или лечения.
Если у вас есть дополнительные вопросы по поводу урологических проблем или вы хотите записаться на прием, пожалуйста, не стесняйтесь позвонить нам
Запись на консультацию:
8 (4852) 58-88-28
Причины развития патологии
За последние годы варикоцеле стало достаточно распространённым заболеванием у взрослых мужчин. К сожалению, всё чаще оно диагностируется и у подростков. Причины развития патологии могут быть самые разные:
нарушение функции клапанов вен семенного канатика, которые должны препятствовать обратному току крови при повышенных нагрузках;
недостаточность соединительной ткани, образующей венозную стенку;
аномалии развития нижней полой вены во внутриутробном периоде.
В подростковом возрасте, когда происходит интенсивный рост организма, наблюдается увеличение ортостатического давления в гроздевидном сплетении. Параллельно с этим у мальчика развиваются яички, увеличиваясь в размерах минимум в четыре раза. Этот процесс также способствует повышению давления в области мошонки. Возникает застой венозной крови, сопровождающийся гипоксией и нарушением эндокринной функции яичка.
Есть ряд дополнительных факторов, провоцирующих развитие патологии:
интенсивные физические нагрузки и занятия спортом, во время которых брюшная стенка испытывает серьезное давление и длительное время находится в напряжении;
высокое давление внутри брюшины;
хронические запоры;
стрессы, нервное напряжение;
избыточный вес;
травмы живота и мошонки;
воспаления органов мочеполовой системы;
привычка громко разговаривать или кричать, из-за чего мышцы брюшной стенки находятся в напряжении.
Ещё одной особенностью варикоцеле является тот факт, что патология может передаваться по наследству. Если у родителей диагностировалось варикозное расширение вен, то оно скорее всего проявится и у ребёнка. Связано это с тем, что ещё во время внутриутробного развития система клапанов в венах и структура сосудистых стенок формируется по заложенной в генах схеме. Конечно, у новорожденного ребёнка заболевание не будет выявлено, но к пубертатному периоду оно вероятнее всего себя проявит.
Какие методы хирургического лечения применяются в настоящее время?
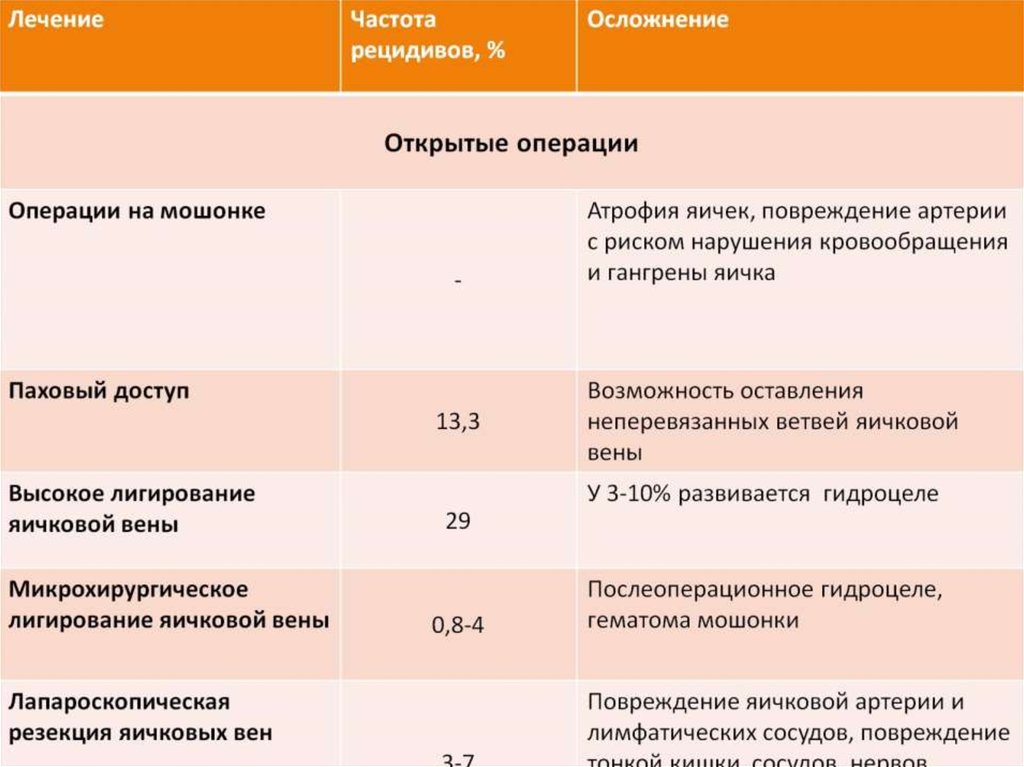
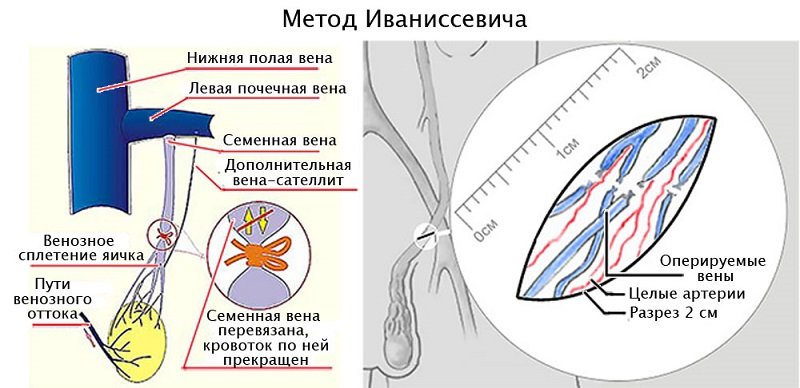
- Операция Иванисевича – один из наиболее распространенных методов лечения. Перевязка ветвей семенной вены из пахового доступа. Эффективность 85-95%. Недостатки – сравнительно невысокая эффективность высокий процент водянки оболочек яичка после операции от 3 до 30% и риск повреждения яичковой артерии.
- Микрохирургическое иссечение и перевязка вен – операции Мармара, Гольдштейна (современные модификации операции Иванисевича) –относятся к эффективных способов хирургического лечения варикоцеле. Позволяет получить более 95% положительных результатов лечения и значительно снизить риск развития водянки яичка и лимфостаза по сравнению с операцией Иванисевича. Недостатки – большая продолжительность операции и риск повреждения артерии яичка.
- Антеградная склеротерапия из микрохирургического доступа. Комбинированный метод лечения. 90-97% положительных результатов, минимальная травматичность лечения из всех хирургических методов и более высокая эффективность по сравнению с эндоваскулярным леченим.
- Операция Паломо-Ерохина – перевязка внутренней семенной вены с контрастированием лимфатических сосудов яичка. Наиболее простая и достаточно эффективная методика, широко применявшаяся в России до 2000 года. Предполагает прокрашивание лимфатических сосудов яичка, для предупреждения их повреждения. При рецидивах варикоцеле позволяет снизить риск водянки яичка. Часто при выполнении этой операции для профилактики рецидива варикоцеле перевязывается внутренняя семенная артерия, что снижает артериальный приток к яичку, и составляет один из недостатков метода. Другой минус состоит во введении красящего вещества иглой непосредственно в ткань яичка. Эффективность 90-95% при перевязке яичковой артерии и 80-85 % без перевязки артерии.
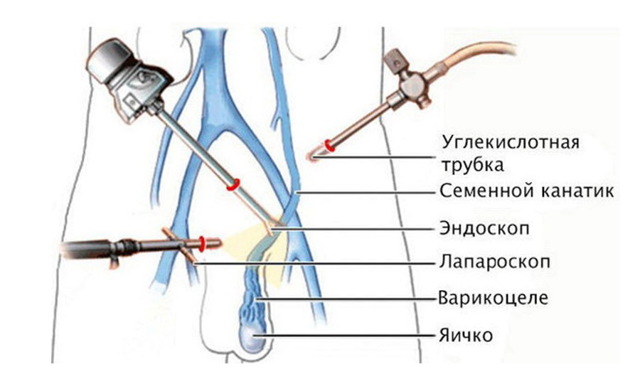
- Лапароскопическое лечение варикоцеле – наложение клипс на внутреннюю семенную вену при лапароскопии. Современная модификация операции Паломо. Результаты лечения аналогичны. Эффективность 85-95%. Гидроцеле 4-16%. Это наиболее рискованная процедура из-за риска повреждений органов брюшной полости. Кроме того более сложный и длительный наркоз, более продолжительное хирургическое вмешательство (вместе с наркозом 30-60 минут в процедуру) у опытных специалистов. Все это снижает ценность метода.
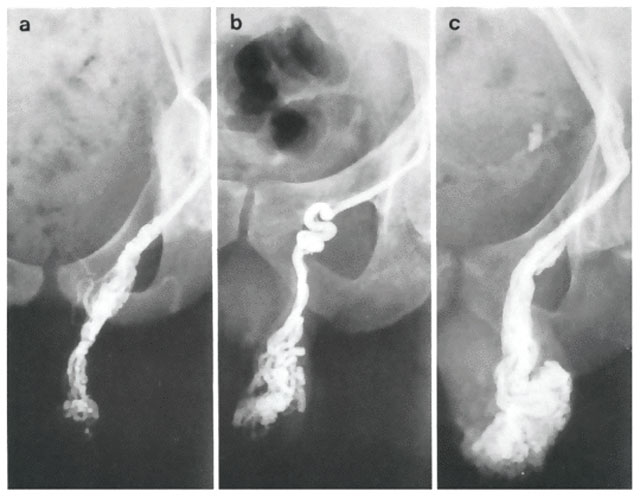
- Эндоваскулярное склерозирование – ангиографическое введение склерозирующих веществ во внутренюю семенную вену без открытой операции – внутрисосудистая манипуляция вызыающая слипание стенок вены (эндоваскулярная окклюзия, склеропластика, эндосклерозирование и др.). Метод выполняется у подростков и взрослых под местной анестезией и позволяет получить около 80% положительных результатов лечения. Склерозирующие вещества доставляются во внутреннюю яичковую вену по катетеру, который помещают в венозную систему чрезкожно (перкутанно) путем пункции (прокола) кожи и правой бедренной вены. Далее катетер под контролем рентгеноскопии проводят в нижнюю полую и левую почечную вены.
Неудачи эндоваскулярных вмешательств встречаются в 15-20% наблюдений и связаны в первую очередь с анатомическими препятствиями при продвижении катетера во внутреннюю семенную вену вызванными индивидуальными особенностями венозных сосудов. Применение окклюзирующих эмболов приводит к появлению риска их миграции в легочные артерии, хотя ввиду малого размера, они не создают серьезных проблем. - Шунтирующие операции – предполагают создание шунта – обходного пути оттока крови от яичка, минуя левую почечную вену. Семенную вену вшивают в бедренную, подвздошную или гипогастральную вену. Эти операции сложны и не всегда эффективны из-за риска тромбоза шунта, возникающего вследствие низкого градиента давления между сшиваемыми венами и слабого кровотока.
Можно ли с помощью операции полностью восстановить функции кишечника?
Очевидно, что при удачном стечении обстоятельств, в которые входят – благоприятная форма порока, опыт и умения хирурга, оснащенность клиники, тщательная подготовка к операции и скрупулезный послеоперационный уход – вероятность благоприятного результата будет высокой. Надо учесть, что для достижения максимального результата хирург должен решить проблему качественно и с первой попытки. Доказано, что каждая следующая реконструктивная операция, выполненная после неудачной первой, будет иметь менее благоприятный прогноз. Однако, даже при успешном восстановлении после первой операции ряда функций кишечника, важные нервы и мышцы отвечающие за позыв к опорожнению прямой кишки и позволяющие удерживать кишечное содержимое могут отсутствовать. Поэтому после операции начинают программу реабилитации кишечных функций, включающую элементы тренировки и научения, помогающие детям стать опрятными.
У ребенка с атрезией анального отверстия встречаются различные варианты строения или анатомии.
- Анальное отверстие может быть слишком узким и располагаться не на своем обычном месте, что приводит к болезненному опорожнению прямой кишки и упорным запорам.
- Анальное отверстие может отсутствовать снаружи, а внутри прямая кишка имеет отверстие соединяющее ее с другим органом в области таза – уретрой, влагалищем или мочевым пузырем. В подобных случаях развиваются инфекции или кишечная непроходимость. Сообщение между прямой кишкой и другими органами носит название свища или фистулы.
- Анальное отверстие может отсутствовать, а прямая кишка, соединяется с органами мочевой и репродуктивной систем, образуя единый канал или полость, называемый персистирующей клоакой., через которые выделяется и стул и моча. Клоака – самый сложный порок развития нарушает работу всех соединяющихся органов и приводит к инфекционным осложнениям.
Варикоцеле у подростков
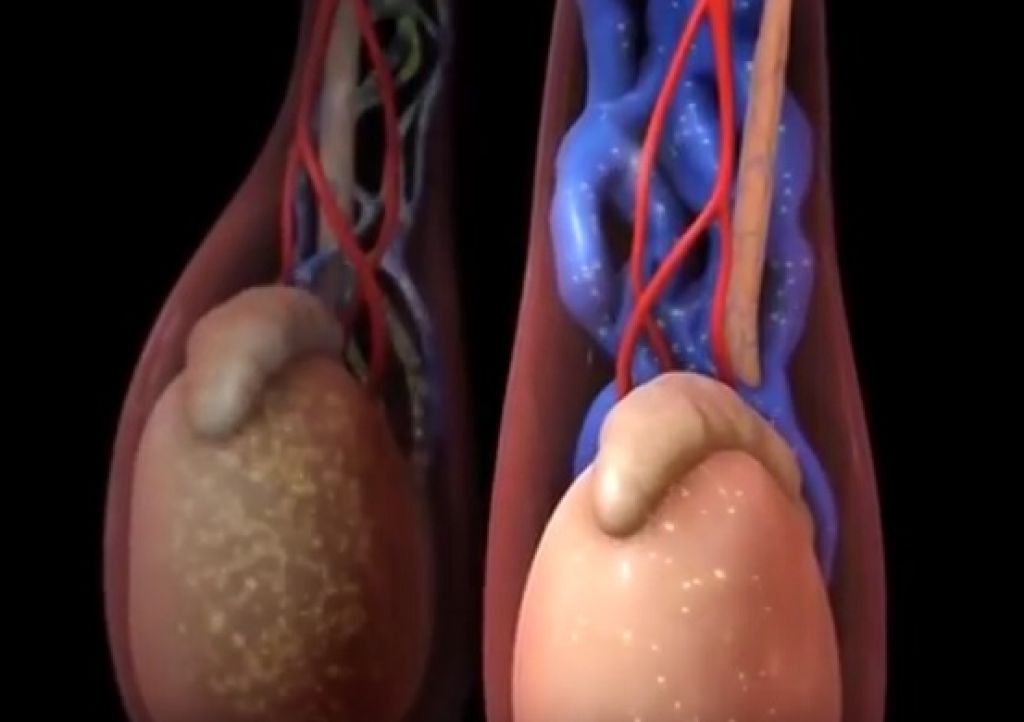
Венозные сосуды яичка располагают множеством анастомозов в паховой области, которые вместе образовывают определенное сплетение. Патология образуется в ходе аномальных расширений отдельно взятых вен, которые препятствуют нормальной работе всей сети и нарушают кровоснабжение, что ведет к истощению яичка и последующему нарушению его консистенции и строения.
Первоначальное диагностирование патологического состояния яичка может проводиться в период полового созревания у подростков. Варикоцеле часто встречается у подростков в возрасте от 10 до 18 лет.
Причинами образования патологических процессов у данной категории пациентов считаются:
- заполнение венозной кровью расширенных вен в период полового созревания, что ведет к изменению размеров мошонки и последующему повышению естественной температуры яичек, что ведет за собой к морфологическим нарушениям в сперме впоследствии;
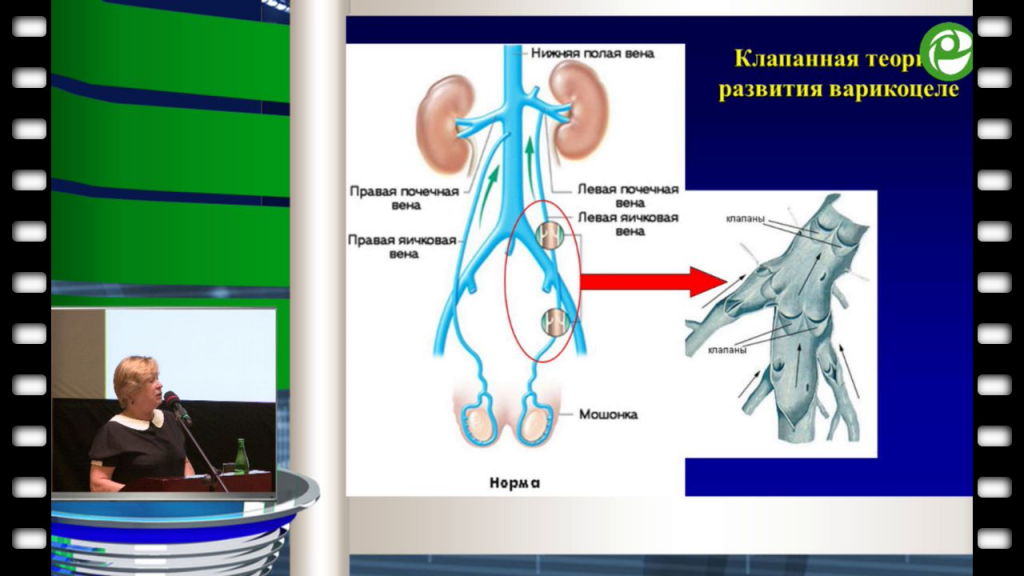
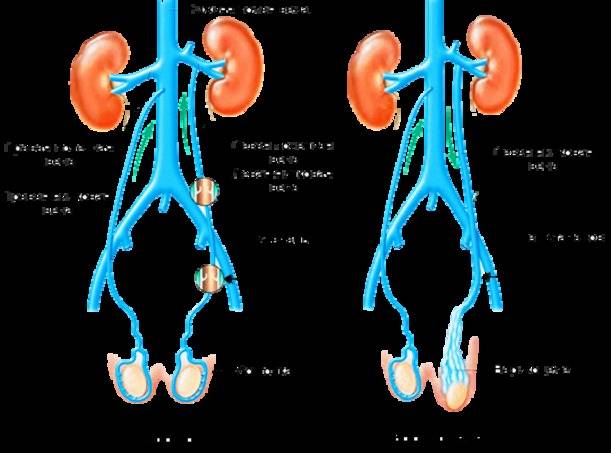
- изменение структуры яичка связано с семенной веной, у которой нет клапанов, и она напрямую связано с левой надпочечной веной, по которой происходит обратный заброс продуктов жизнедеятельности, из-за чего меняется продукция гормонов и нарушается сперматогенез;
- застой крови в расширенных венах, с недостаточным содержанием кислорода, которое приводит к последующей гипоксии тканей;
- гормональный дисбаланс на фоне механизмов полового созревания.
У пациентов в подростковом возрасте достаточно тяжело диагностировать наличие патологии из-за бессимптомного развития на ранних стадиях. На приеме у уролога может быть применен метод пальпации, при котором пациент одновременно задерживает дыхание и напрягается.
Таким образом, выступают вены лозовидного переплетения, что позволяет диагностировать возможные отклонения и назначить последующие исследовательские мероприятия с составлением терапевтического курса.
Методы диагностики урологических заболеваний:
- Вызов уролога на дом
- Диагностика заболеваний почек
- Диагностика заболеваний мочевого пузыря
- Диагностика заболеваний простаты
- Диагностика заболеваний мошонки
- Диагностика половых инфекций
- Анализы мочи
- Анализы на ИППП
- Анализы на ПСА
- УЗИ на дому
- УЗИ почек
- УЗИ простаты
- УЗИ мочевого пузыря
- Урологическое УЗИ на дому
- Мазок из уретры
- УЗИ полового члена
- Трансректальное УЗИ
- Анализы сока простаты
- УЗИ мочеполовой системы
Симптомы варикоцеле
Зачастую развитие варикоцеле происходит без каких-либо проявлений для ребенка, и установление диагноза осуществляется при плановом медицинском обследовании.
Варикоцеле характеризуется увеличением извитых вен одной из половин мошонки (чаще слева), что становится более заметным в положении стоя и при напряжении (проба Вальсальвы). Лежа, как правило, сосуды спадаются.
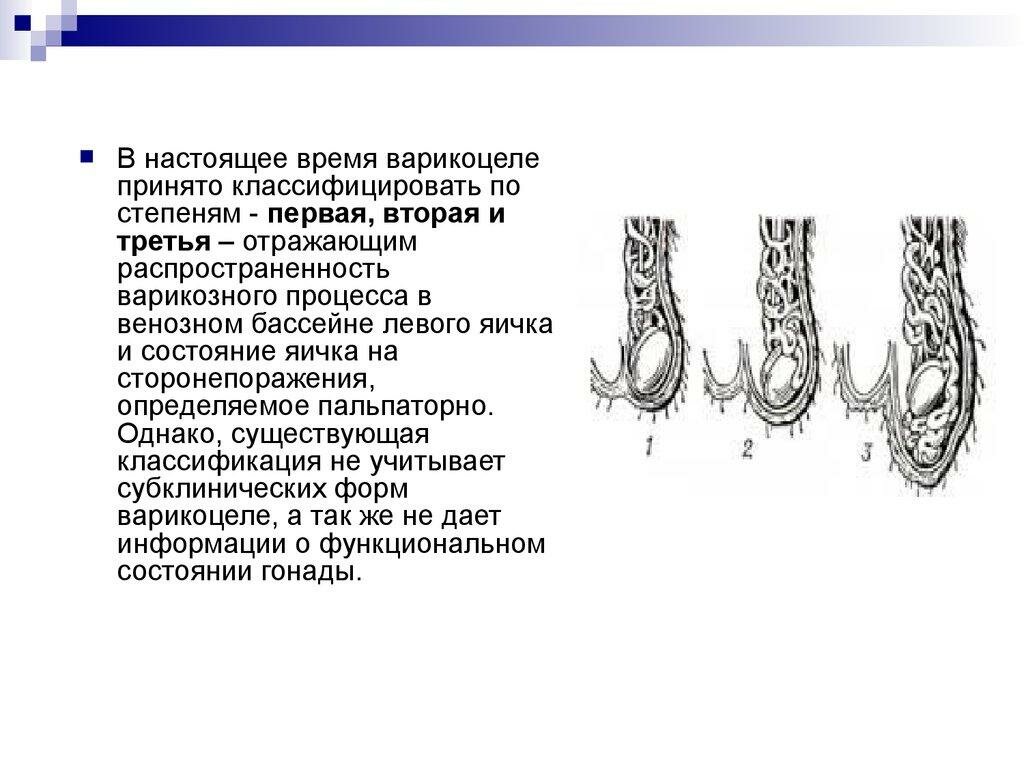
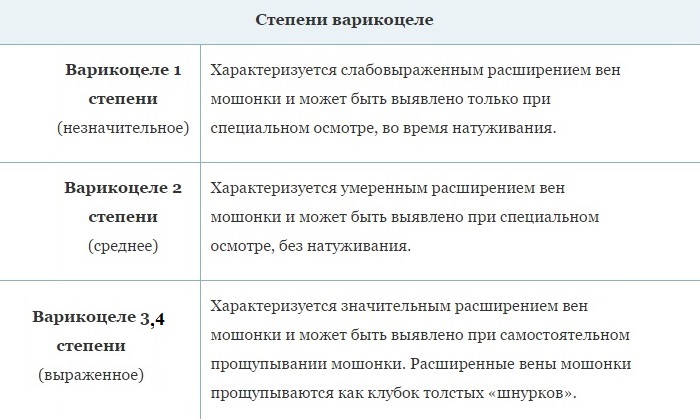
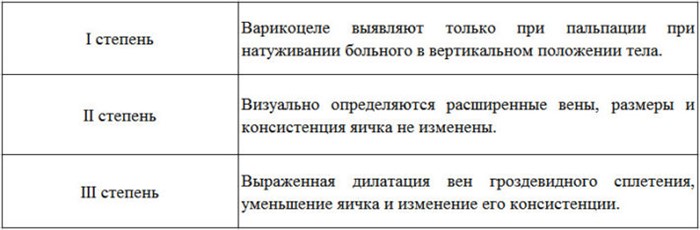
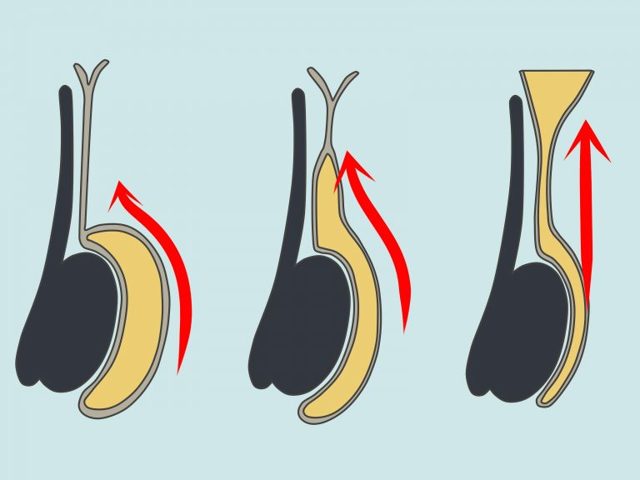
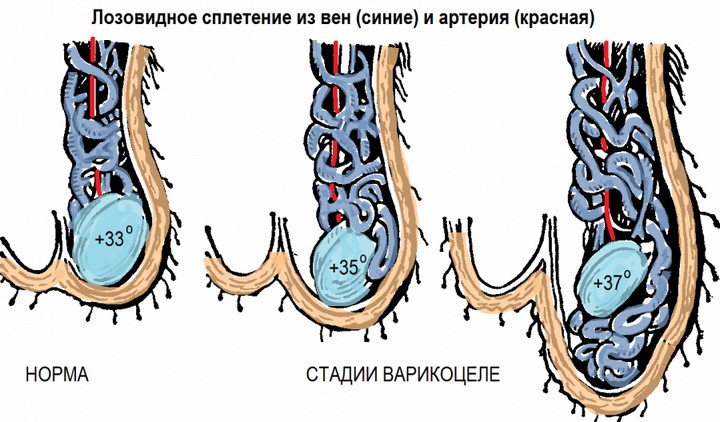
Выделяют 3 степени варикоцеле:
I степень – расширение вен гроздевидного сплетения определяется при пальпации только во время натуживания больного стоя;II степень – увеличение вен становится заметным визуально, однако яичко при этом не страдает;III степень – кроме выраженного варикоза вен определяется уменьшение и размягчение яичка.
Изредка варикоцеле проявляется неинтенсивной, тянущей болью в области яичка, как правило, появляющейся при физической нагрузке, вследствие повышения давления крови в венозном сплетении.
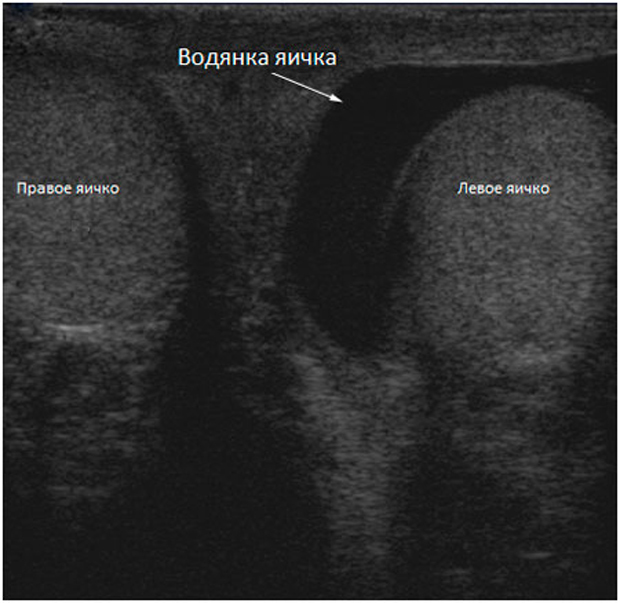
Сообщающаяся водянка яичка у детей. Каков механизм формирования сообщающегося гидроцеле?
Термин сообщающаяся водянка яичка или сообщающееся гидроцеле означает, что между полостью окружающей яичко и брюшной полостью есть сообщение – незаращенный вагинальный отросток брюшины, по которому жидкость из брюшной полости попадает в мошонку и обратно.
В процессе развития плода, яичко опускается в мошонку через паховый канал. Вместе с ним в мошонку опускается влагалищный отросток – вырост брюшины, окутывающий яичко и, таким образом, образующий две ближайшие к яичку оболочки.
К моменту рождения или в течение первых месяцев жизни в норме влагалищный отросток брюшины зарастает, а сообщение оболочки яичка с брюшной полостью исчезает. Таким образом, ни брюшинная жидкость, ни органы брюшной полости не могут проникнуть в полость, где находится яичко. Нижняя часть влагалищного отростка брюшины образует щелевидную полость вокруг яичка, которая, которая при водянке служит вместилищем для водяночной жидкости.
Основная причина возникновения сообщающейся водянки яичка – незаращение влагалищного отростка брюшины, служащего протоком для перемещения брюшинной жидкости из брюшной полости в оболочки яичка.
Причины варикоцеле
В развитии варикоцеле можно выделить такие причины:
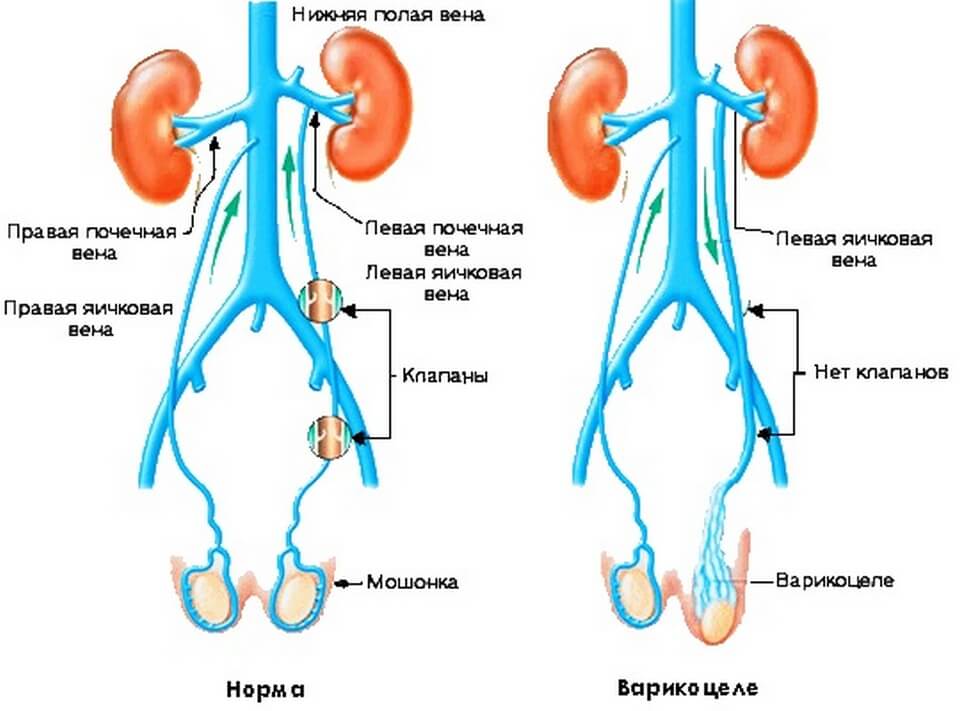
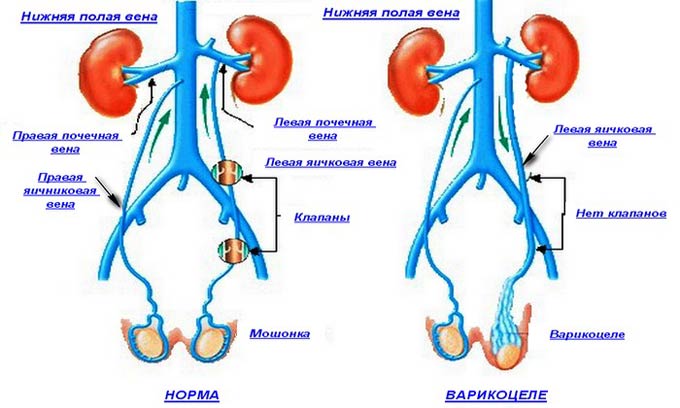
- Недостаточность венозных клапанов, создающих в норме препятствие возвратному забросу крови. И в ситуациях возрастающего сосудистого давления (в вертикальном расположении тела, во время физических нагрузок), оно беспрепятственно направляется в обратную сторону, приводя к расширению сосудов.
- Создание аорто-мезентериальной вилки, представляющей зажим из аорты и верхней брыжеечной артерии, в которой ущемляется левая почечная вена с возрастанием венозного давления. Этим объясняется более частое развитие левостороннего варикоцеле (80-85%).
- К одной из редких причин варикоцеле относится опухоль в пространстве за брюшиной, приводящая к обратному течению крови по внутренней семенной вене.
Способы лечения варикоцеле
Варикоцеле первой степени лечится консервативными методами. Подросткам назначаются препараты, способные нормализовать кровоснабжение тестикул, укрепить стенки сосудов, улучшить процесс сперматогенеза. Пока в организме не образуется сперма, угрозы бесплодия практически нет.
Хирургическое вмешательство целесообразно проводить с момента полового созревания, при второй и третьей степени болезни. В некоторых случаях операция является единственным способом восстановления нормального кровотока в половых органах.
Показания к операции:
постоянные боли в паху;
варикоцеле обоих яичек;
стремительно растущее новообразование;
вероятность нарушения сперматогенеза.
В медицинской практике применяются две хирургические методики:
выполнение минимальных надрезов в области паха и перевязка семенной вены;
введение в вену эндоскопа во время лапароскопической операции.
После перевязки или удаления расширенного сосуда кровь от придатка яичка перераспределяется, тестикулы приобретают нормальный размер.
Правда ли, что варикоцеле вызывает бесплодие?
Наличие варикоцеле иногда может снизить вероятность отцовства. То, как варикоцеле влияет на фертильность, точно не известно. Большинство экспертов считают, что это, по крайней мере частично, связано с накоплением теплой крови в мошонке, что повышает температуру яичке и ухудшает условия для созревания сперматозоидов. Считается, что это снижает количество сперматозоидов и влияет на качество спермы.
Есть некоторые свидетельства того, что пары с необъяснимым проблемами фертильности могут иметь больше шансов забеременеть после лечения варикоцеле.
Другие осложнения варикоцеле:
· замедление роста пораженного яичка у мальчиков-подростков.
· снижение выработки тестостерона, у мужчин старшей возрастной группы.
Факторы риска развития варикоцеле
Варикоцеле, как правило, чаще встречается у мужчин, которые имеют семейную историю заболевания, особенно если у них есть братья, у которых было варикоцеле.
Высокий рост может также увеличить риск развития варикоцеле.
Операция при водянке яичка (гидроцеле). Варианты хирургических вмешательств.
Вид операции зависит от возраста пациента и особенностей водянки.
Операция при сообщающейся водянке яичка. Операция Росса.
При сообщающейся водянке, как правило, используется методика Росса – выделение из элементов семенного канатика, иссечение и перевязка у внутреннего пахового кольца брюшинного отростка, а также формирование «окна» в оболочках яичка. Операция выполняется из небольшого разреза в паховой области.
Операция деликатная, требующая хорошей техники – аккуратного и бережного препарирования с сохранением всех анатомических образований семенного канатика – семявыносящего протока и сосудов яичка, а также пахового нерва.
Иногда используются лапароскопические операции при водянке яичка, однако травматичность, риск рецидивов и осложнений при их использовании выше, а продолжительность наркоза больше, поэтому широкого распространения они не находят.
Операции при изолированной водянке оболочек яичка и лимфоцеле у детей и подростков.
Изолированная водянка и лимфоцеле служат показаниями к операции Бергмана – иссечению внутренних оболочек яичка из мошоночного доступа. В случаях объемных гидроцеле и лимфоцеле нередко в ране оставляют дренажи и накладывают давящие повязки.
Операция Винкельмана – рассечение оболочек яичка спереди и сшивание образовавшихся краев оболочек позади придатка. В настоящее время используется редко в связи с изменением вида мошонки и контуров яичка.
Среди осложнений наиболее часто встречается рецидив водянки (5-20%), который при лимфоцеле может достигать 70%. Особенно высокий процент рецидивов отмечается при несвоевременном выполнении операций.
Всегда ли нужно лечить и как?
Лечение варикозного расширения вен семенного канатика – только оперативное. Других эффективных методов нет. Всегда ли оно показано? Если у мужчины нет проблем со сперматогенезом и его никак не беспокоят неприятные проявления заболевания, то можно ограничиться наблюдением у врача-уролога.
Показания к хирургическому лечению:
- выявленные патологии сперматогенеза,
- уменьшение объемов яичка на стороне поражения,
- выраженные болевые ощущения.
Назначению операции обязательно предшествует обследование мужчины. Оно включает:
- прием уролога с осмотром пациента и изучением анамнеза,
- УЗ-исследование органов мошонки,
- спермограмму.
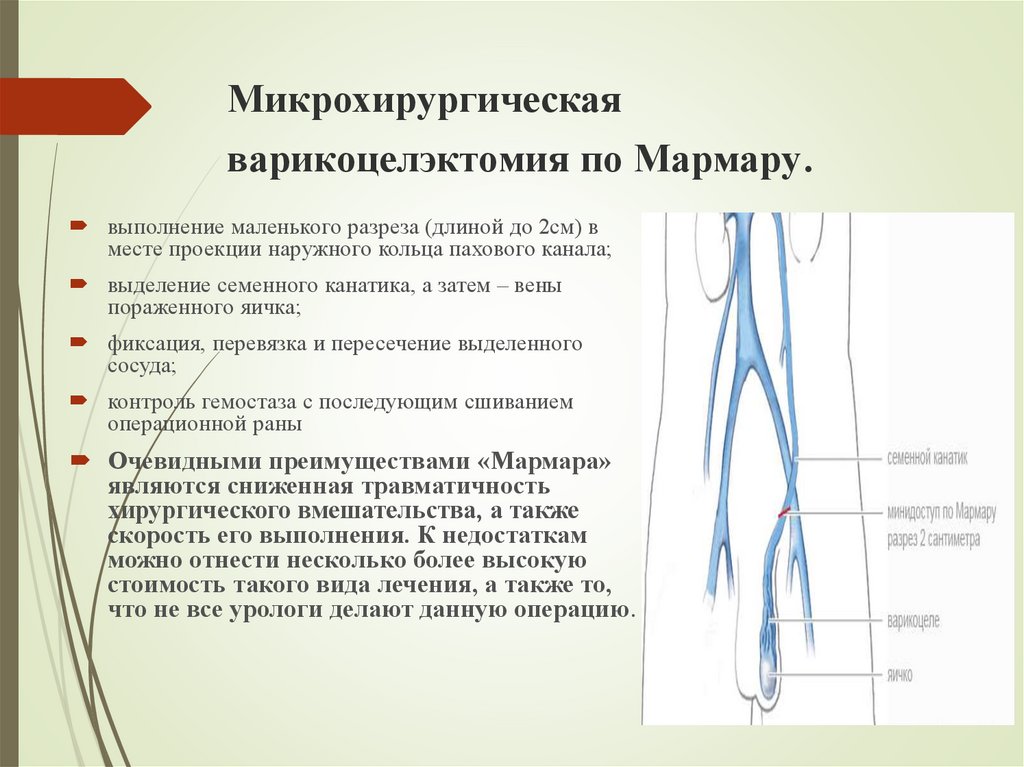
Существует несколько способов хирургического вмешательства для устранения варикоцеле: методы Яковенко, Иванисевича, лапароскопическая варикоцелэктомия и операция по Мармару. Последняя признана золотым стандартом оперативной урологии.
Микрохирургическая субингвинальная варикоцелэктомия по Мармару
Операция названа по имени врача, предложившего этот метод лечения варикоцеле. Она представляет собой малоинвазивное вмешательство с минимальным риском травм и осложнений. Щадящий характер и небольшой объем вмешательства – главные преимущества метода.
Как проходит операция по Мармару?
Подготовка к варикоцелэктомии аналогична подготовке к другим хирургическим вмешательствам. Подробные инструкции и направление на необходимые анализы пациент получает от уролога.
Что происходит непосредственно в операционной? С помощью микрохирургических инструментов врач делает маленький, не более 3 сантиметров, разрез в районе пахового кольца. Разрез делается под наружным отверстием пахового канала, рядом с корнем полового члена. Во время манипуляции врач использует специальные микрохирургические очки. Благодаря этому специалист видит в деталях все элементы семенного канатика. Визуальный контроль позволяет устранить расширенные вены, не задев яичковую артерию, нервы, лимфатические сосуды, семявыносящий проток.
Операция не требует госпитализации, проводится под местным обезболиванием или внутривенным легким наркозом.
После операции
Уже через несколько часов после вмешательства мужчина может покинуть клинику. Восстановление после микрохирургического вмешательства занимает от 3 до 5 дней. То есть, через считанные дни мужчина возвращается к обычному образу жизни.
Риск осложнений вроде водянки яичка и пр. после операции по Мармару близок к нулю. Особенно когда вмешательство проведено высококвалифицированным хирургом-урологом.
Плюсы и минусы субингвинальной варикоцелэктомииПо сравнению с другими методами хирургического лечения варикоцеле субингвинальная варикоцелэктомия обладает следующими преимуществами:
- малый объем вмешательства,
- нет необходимости в госпитализации,
- низкий риск рецидива,
- низкая вероятность осложнений,
- практически незаметный разрез.
Минусов у операции меньше, чем у других методов, но они все-таки есть. Во-первых, при тяжелой степени варикоцеле даже такая передовая операция может оказаться неэффективной. Во-вторых, сперматогенез после успешной операции восстанавливается не сразу.
Лечение бесплодия – варикоцелэктомия или ЭКО?
В некоторых случаях наши специалисты рекомендуют пациентам с бесплодием в результате варикоцеле не операцию Мармара, а сразу ЭКО. Вопрос для каждой пары решается в индивидуальном порядке.
В целом ЭКО перед (или вместо) варикоцелэктомии показано, если:
- по оценке уролога и репродуктолога шансы на восстановление мужской фертильности невелики;
- супруги не могут ждать, пока восстановится репродуктивная функция мужчины (например, в силу возраста женщины);
- варикоцеле – лишь одна из причин бесплодия в паре.
Как диагностировать
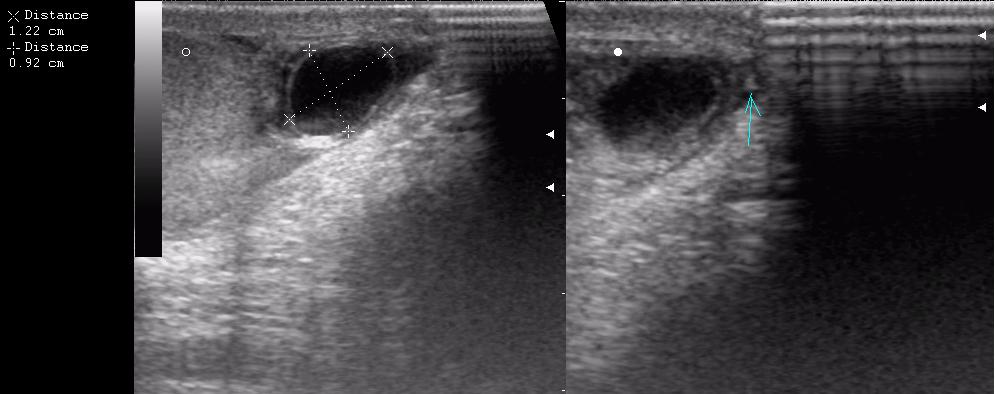
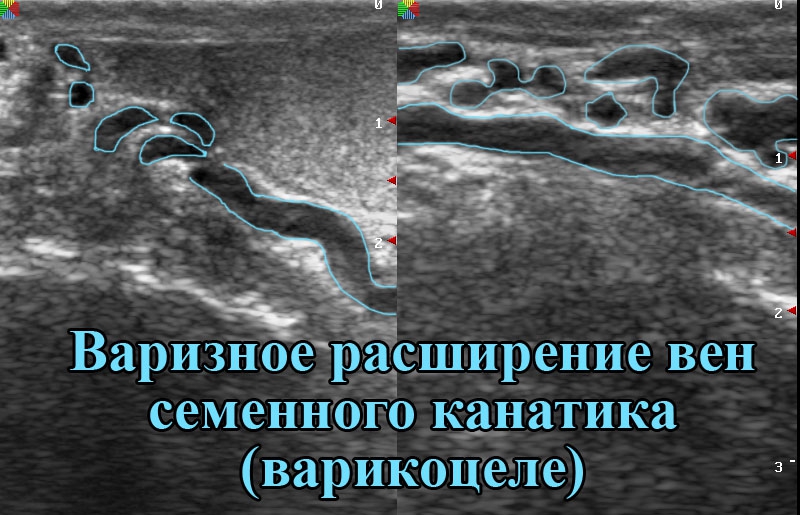
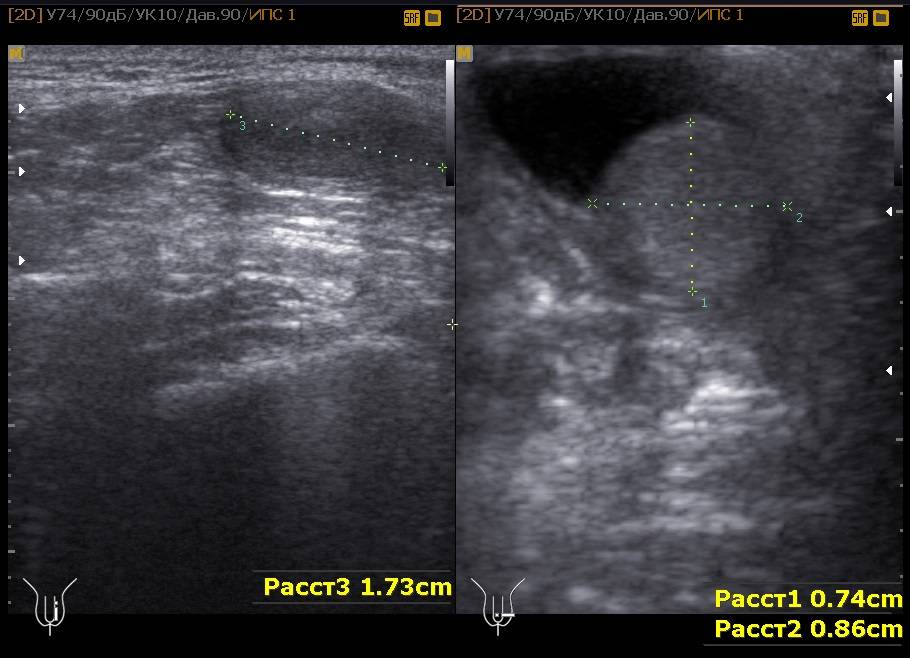
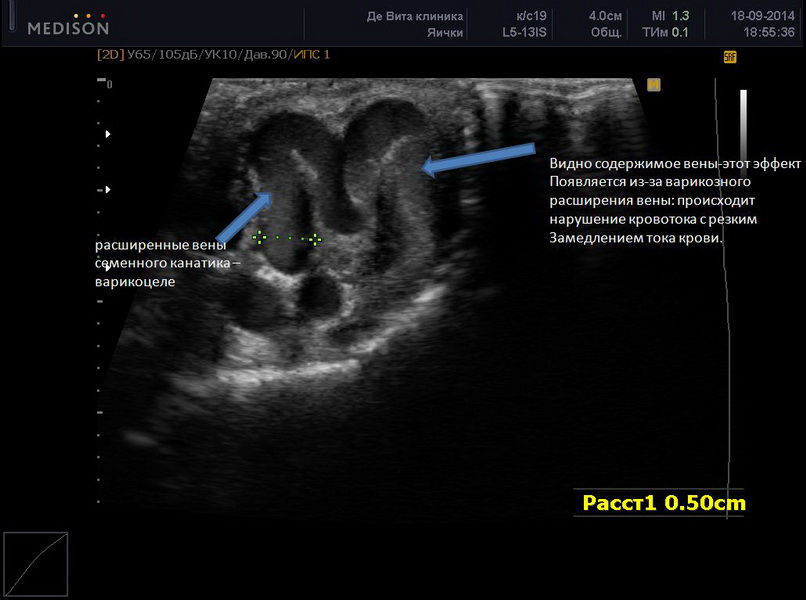
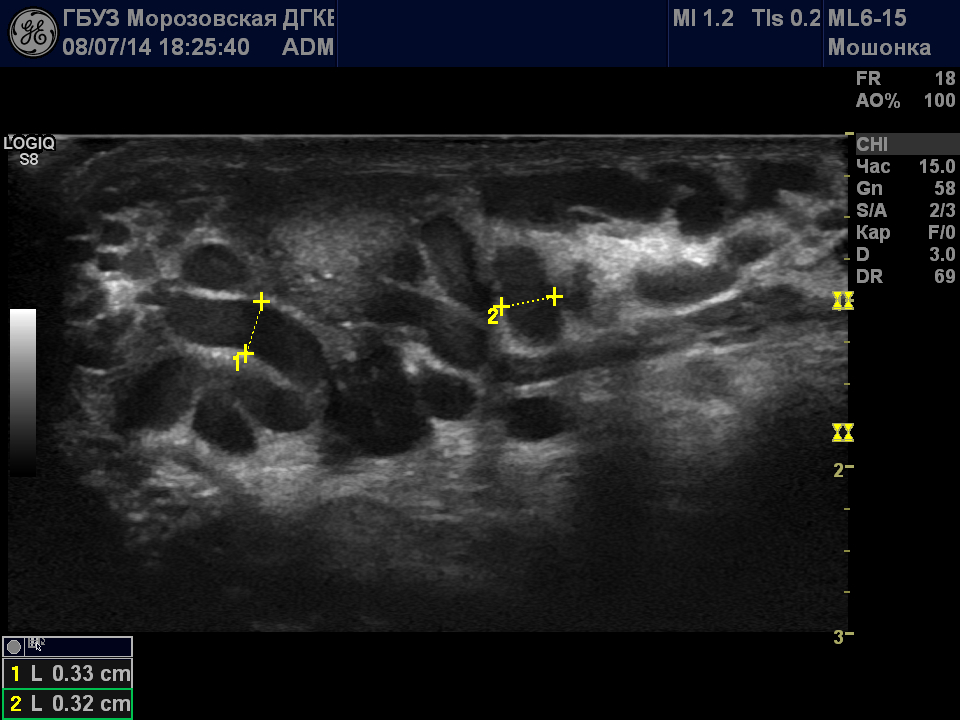
Диагноз варикоцеле чаще всего устанавливается во время медицинского осмотра. В вертикальном положении расширение вен семенного канатика становится более выраженным, тогда как в горизонтальном положении имеет тенденцию к спаданию. При варикоцеле выявляется признак Вальсальвы – при напряжении брюшного пресса отмечается резкое расширение вен, которое определяется пальпаторно при пережатии вен или во время УЗ-исследовании. Для определения варикоцеле применяется ультразвуковое исследование органов мошонки с доплерографией сосудов.
При варикоцеле пациенты могут предъявлять жалобы на тянущие боли в области одного или обоих яичек, мошонке, паховой области. Чувства тяжести в мошонке, уменьшения в размерах левого яичка. Боли усиливаются при ходьбе, физической нагрузке.
Лечение (более подробно в разделе оперативное лечение)
Лапароскопическое лечение. Оперативное лечение осуществляется через проколы на передней брюшной стенке, после чего выполняется перевязка тестикулярных вен с обязательным сохранением лимфатических коллекторов, что позволяет избежать такого осложнения, как водянка оболочек яичка в послеоперационном периоде.
Микрохирургические методики перевязки и пересечения вен. Подпаховый доступ при операции Мармара с использованием увеличительной техники позволяет получить превосходный результат у более чем 96% пациентов с варикоцеле.
Открытые полостные операции. Операции Паломо и Иванисевича являются стандартом в лечении варикоцеле, но имеют определенный процент осложнений в виде рецидивов и водянок оболочек яичек. Использование увеличительной техники позволяет снизить количество таких осложнений.
Эндоваскулярная эмболизация яичковых вен. При данной методике используются специальные склерозирующие материалы, которые приводят к слипанию патологически расширенных вен и прекращению тока крови по ним.
- Детская урология-андрология: Учеб. пособие. – Разин М.П., Галкин В.Н., Сухих Н.К.
- Лопаткин Н. А. «Учебник по урологии »
- Клинические рекомендации – ВАРИКОЦЕЛЕ У ДЕТЕЙ И ПОДРОСТКОВ
Способы лечения варикоцеле
Варикоцеле первой степени лечится консервативными методами. Подросткам назначаются препараты, способные нормализовать кровоснабжение тестикул, укрепить стенки сосудов, улучшить процесс сперматогенеза. Пока в организме не образуется сперма, угрозы бесплодия практически нет.
Хирургическое вмешательство целесообразно проводить с момента полового созревания, при второй и третьей степени болезни. В некоторых случаях операция является единственным способом восстановления нормального кровотока в половых органах.
Показания к операции:
постоянные боли в паху;
варикоцеле обоих яичек;
стремительно растущее новообразование;
вероятность нарушения сперматогенеза.
В медицинской практике применяются две хирургические методики:
выполнение минимальных надрезов в области паха и перевязка семенной вены;
введение в вену эндоскопа во время лапароскопической операции.
После перевязки или удаления расширенного сосуда кровь от придатка яичка перераспределяется, тестикулы приобретают нормальный размер.
Диагностика
При подозрении на варикоцеле следует незамедлительно обратиться к урологу или хирургу. Врач проведёт осмотр мошонки и определит степень расширения сосудов в разных положениях (стоя и лёжа). Во время осмотра ребёнка попросят напрячь мышцы пресса, чтобы можно было осмотреть вены яичка.
Для постановки диагноза и определения тяжести патологии могут быть назначены дополнительные исследования:
УЗИ для оценки состояния вен и размера яичек;
допплерография для определения качества оттока крови;
МРТ или КТ для выявления тромбоза;
просвечивание мошонки диафаноскопом.
Подросткам старше 16 лет может быть назначена спермограмма.