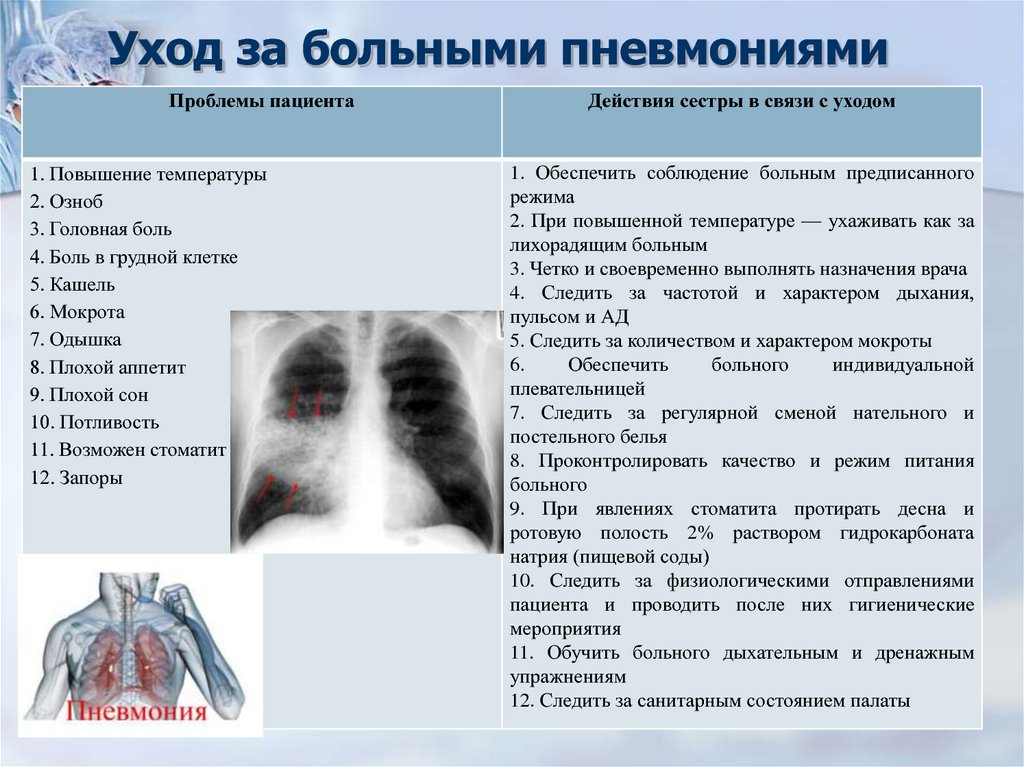
Как долго лечится двусторонняя пневмония при коронавирусе?
Когда у пациента лабораторно подтверждён коронавирус, а затем на фоне него развилась пневмония и это тоже было подтверждено лабораторными и функциональными исследованиями, то сколько дней будет занимать алгоритм лечения определяет никто иной, как врач. Следует психологически подготовиться к тому, что заболевание непростое и оно долго длится, а не проходит за пару дней. Каким будет алгоритм лечения пневмонии при коронавирусе зависит от того, как она протекает у конкретного пациента с учётом индивидуальных особенностей его организма и постоянной динамики состояния здоровья.
Лечение лёгкой пневмонии занимает до 1,5 недель, если же при коронавирусе развилась тяжёлая или критическая стадия заболевания, то терапия может занимать 3-4 недели. Заразен ли в это время больной человек? Само по себе заболевание не заразно, а вот фаза активного выделения вируса, который стал причиной такого осложнения, зависит от формы болезни и особенностей организма.
В данном разделе отметим, что многих заболевших волнует можно ли мыться при лечении? При коронавирусе с пневмонией запрещено принятие горячих ванн, но в гигиенических целях принимать душ можно.
Как развивается пневмония при коронавирусе: симптомы у взрослых
Первично вирусная и обычная, или как её правильно называть бактериальная, пневмонии имеют принципиально отличные друг от друга признаки. Если вы будете знать, как понять, что начинается воспаление лёгких, то есть шанс, что сможете определить и вовремя распознать его клинические проявления
Обращая внимание на изменения в самочувствии при текущем ковиде-19 вы постараетесь не пропустить момент, когда вирус может начать поражать лёгкие, и своевременно обратитесь к специалистам, чтобы избежать осложнений и остановить пневмонию. Так какие особенности клинической картины отмечаются при коронавирусе у взрослого человека, а именно по каким симптомам можно узнать, что заболевание прогрессирует?
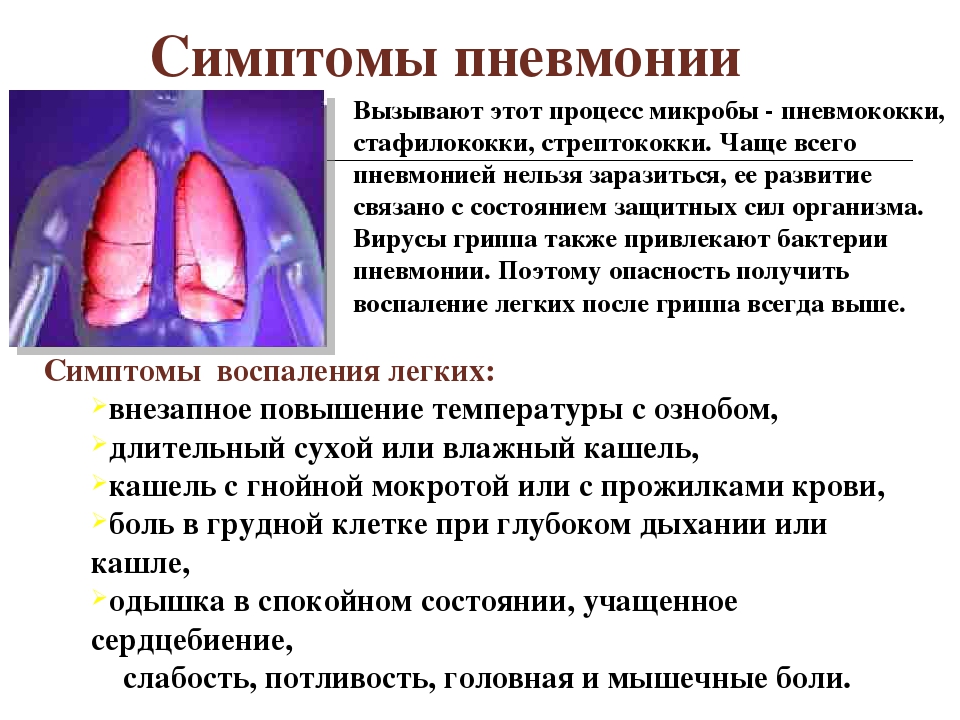
 В момент, когда начинается вирусное поражение лёгочной ткани человек ощущает озноб и, самое главное, чувство нарастающей боли в грудной клетке и одышку, ограничивающую полноценный вдох. Нарастающая дыхательная недостаточность визуально проявляется синюшностью носогубной зоны, а там, где дислоцировано поражение альвеол – болят лёгкие. Какая при этом может быть температура или через сколько дней она появляется? У большинства пациентов сразу наблюдается резкий скачок температуры до 38,5-40°C. А бывает ли при ковиде пневмония без температуры? Да, такие случаи тоже не являются редкостью, чем и затрудняется её диагностика. Есть ли кашель и на какой день он возникает? После того, как патоген осел на слизистых верхних дыхательных путей, где произошла его репликация, он минует иммунную защиту и в короткие сроки внедряется в альвеолярные эпителиальные клетки, опускаясь в лёгкие. Таким образом развитие пневмонии при коронавирусе происходит на 3-5 день, а своего максимума достигает уже на 6-8 день от момента заражения. Быстро нарастающие симптомы означают переход инфекционно-воспалительного процесса в средний уровень тяжести. Но развитие заболевания не обязательно сопровождается кашлевым рефлексом. Однако статистикой отмечается, что вирусное воспаление лёгких без кашля протекает чаще не у взрослого населения, а у пожилого.
В момент, когда начинается вирусное поражение лёгочной ткани человек ощущает озноб и, самое главное, чувство нарастающей боли в грудной клетке и одышку, ограничивающую полноценный вдох. Нарастающая дыхательная недостаточность визуально проявляется синюшностью носогубной зоны, а там, где дислоцировано поражение альвеол – болят лёгкие. Какая при этом может быть температура или через сколько дней она появляется? У большинства пациентов сразу наблюдается резкий скачок температуры до 38,5-40°C. А бывает ли при ковиде пневмония без температуры? Да, такие случаи тоже не являются редкостью, чем и затрудняется её диагностика. Есть ли кашель и на какой день он возникает? После того, как патоген осел на слизистых верхних дыхательных путей, где произошла его репликация, он минует иммунную защиту и в короткие сроки внедряется в альвеолярные эпителиальные клетки, опускаясь в лёгкие. Таким образом развитие пневмонии при коронавирусе происходит на 3-5 день, а своего максимума достигает уже на 6-8 день от момента заражения. Быстро нарастающие симптомы означают переход инфекционно-воспалительного процесса в средний уровень тяжести. Но развитие заболевания не обязательно сопровождается кашлевым рефлексом. Однако статистикой отмечается, что вирусное воспаление лёгких без кашля протекает чаще не у взрослого населения, а у пожилого.
Важно! Если на данном этапе измерить уровень насыщения тканей кислородом при помощи пульсоксиметра, то он покажет сатурацию кислородом 93-95%.
Возрастные особенности пневмонии у детей
Существует несколько форм заболевания:
Внутриутробная трансплацентарная
Источником является мать, заражение происходит в утробе. Инфекция к плоду попадает гематогенным путем, то есть через кровь. Характерно наличие очага инфекции в материнском организме. Нередко данный тип болезни может сопровождаться сепсисом. У младенцев в первые часы рождения, при наличии внутриутробной пневмонии, могут наблюдаться следующие симптомы:
- дыхательная недостаточность;
- одышка;
- посинение кожных покровов;
- влажные хрипы.
Рентген может сразу после рождения, подтвердить наличие очагов поражения.
Внутриутробная амниотическая
Источник инфекции – мать, возбудители болезни проникают в организм плода вместе с околоплодными инфицированными водами, которые младенец заглатывает. Одним из признаков наличия поражения является диагностирование у женщины многоводия.
Интранатальная
Источником выступает организм матери. Заражение происходит в период движения плода по родовым путям. Путь передачи инфекции контактный – обсеменение возбудителями, содержащимися в амниотической жидкости (околоплодных водах) и слизистых выделениях Признаки проявляются не сразу, а после 2-3 суток после рождения. Клиническая картина схожа с внутриутробным инфицированием.
Начальный этап характеризуется:
- дыхательной недостаточностью;
- токсикозом;
- слабостью, вялостью;
- младенец отказывается от груди;
- из ротовой полости выделяется пена.
Нередки следующие признаки:
- диарея;
- отит;
- конъюктивит.
Постнатальная пневмония (домашняя)
Источником инфекции являются окружающие малыша люди дома. Заражение происходит после выписки из роддома. Путь передачи возбудителя инфекции происходит по воздуху – аэрогенный способ. Чаще всего заболевание связывают с наличием пневмококковых возбудителей и массивным обсеменением верхних дыхательных путей.
Заболевание начинается остро, наблюдаются следующие признаки:
- кашель;
- высокая температура;
- отхождение мокроты;
- дыхание может быть слабым или жёстким;
- выслушиваются мелкопузырчатые хрипы.
Постнатальная нозокомиальная(внутрибольничная)
Источником инфекции выступают медицинские работники и оборудование. Инфицирование происходит после рождения. Путей заражения несколько – бронхогенный (болезнь зарождается в бронхах), контактный, аэрогенный (редкое заражение через воздух). Чаще начинаются на первой неделе жизни с общих симптомов токсикоза.
Характеризуется признакми острого токсикоза и изменение кислотно-щелочного баланса в сторону увеличения ислотности. Чаще симптомы имеют стёртые признаки, может иметь быстрое течение со смертельным исходом. У младенцев на ИВЛ (искусственной вентиляции лёгких) может развиваться ранняя пневмония – в первые 5 суток, и поздняя – в последующие 5 дней.
Клинические рекомендации (общие рекомендации по лечению пневмонии)
Лечение пневмонии – это сложный и длительный процесс, который происходит в условиях стационара. При лечении этого заболевания применяется комплексный подход. Маленькому пациенту назначаются антибиотики, согласно выявленному бактериальному возбудителю, или же антибиотики широкого спектра действия, если установить возбудителя не удалось. Также назначаются средства от кашля, жаропонижающие (при необходимости), противовирусные и иммуномодулирующие препараты. При лечении «воспаления легких» важен постельный, питьевой режим и сбалансированная диета. Во избежание осложнений, вызванных антибиотиками, малышам также назначают пробиотики. Спустя неделю после начала лечения ребенку рекомендуют небольшие прогулки на свежем воздухе при благоприятных погодных условиях. Лечение пневмонии длится примерно 1,5 месяца, при запущенном характере болезни госпитализация может доходить до 3-х месяцев.
Часто родители спрашивает можно ли лечить ребенка дома. Решение о необходимости госпитализации в этом случае принимает врач, исходя из интересов ребенка. Детей в возрасте до года, независимо от тяжести болезни, госпитализируют в обязательном порядке из-за высокого риска резкого развития осложнений.
Справочно-информационный материал
Автор статьи
Врач общей практики
Qu J-X, Gu L, Pu Z-H, et al. Viral etiology of community-acquired pneumonia among adolescents and adults with mild or moderate severity and its relation to age and severity. BMC Infectious Diseases. 2015;15:89. doi:10.1186/s12879-015-0808-0.
Диагностика
Правильную диагностику воспаления легких у новорожденных может провести только врач.
Диагностика пневмонии у грудничка производится следующими методами:
- осмотр слизистых оболочек и кожных покровов, замер температуры тела;
- прослушивание легких с целью наличия хрипов и жесткости дыхания;
- инструментальные исследования:
- общий анализ крови на предмет повышения показателей СОЭ и лейкоцитов, указывающих на наличие воспаления;
- биохимия крови проводится для определения возбудителя;
- посев мокроты проводится для определения чувствительности возбудителя к медикаментам;
- рентгенография показывает воспаленные участки и степень их поражения.
Вакцинация
Многим кажется, что лучше вакцинации нет ничего – один укол и о болезни можно забыть, но на деле все далеко не просто. Вакцинация является действенным методом, но против конкретного вируса. Физически невозможно в сезон простуд делать ребенку прививки от всех видов вирусов. Врачи особенно рекомендуют вакцинацию против гриппа детям и когда прогнозируются вспышки эпидемии, т. к. грипп имеет самые тяжелые осложнения6.
Недостатки вакцинации:
- Прививку нужно делать заблаговременно, даже если начало эпидемии еще не было зафиксировано.
- Прививку можно делать только полностью здоровому ребенку, иначе возможны неприятные осложнения.
- Эффективность прививок высока, но она не универсальна. То есть против ОРВИ в целом вакцинация не спасает.
Симптомы пневмонии у грудничков без температуры
Поскольку у грудничков иммунная система только формируется, то часто заболевания могут проходить и почти бессимптомно и без температуры. Что должно насторожить родителей, и заставить сразу же обратиться к врачу, если температура кажется нормальной или ниже нормы?
- малыш капризный и вялый, спит больше чем обычно и капризность после сна не проходит;
- вялое сосание груди или бутылочки со смесью;
- частые, чаще чем обычно, и в вертикальном положении, срыгивания;
- нарастающие признаки интоксикации (бледность, иногда синюшность слизистых);
- диарея;
- бледность кожных покровов, синюшность носогубного треугольника, усиливающаяся при кашле и плаче;
- кашель и одышка;
- по мере прогрессирования заболевания, при дыхании можно увидеть, как во время вдоха у малыша втягиваются межреберные промежутки и западает яремная ямка, а если легкие имеют двусторонне поражение, то возможны и кратковременные остановки дыхания (апноэ), эти признаки говорят о развитии у ребенка дыхательной недостаточности.
Нужно помнить, что своевременное обращение к врачу может спасти жизнь вашему ребенку.
Причины
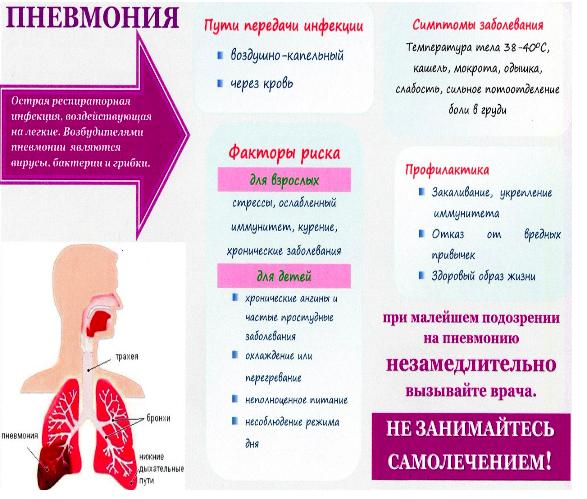
Чаще всего пневмонию вызывают бактерии и вирусы. Реже причиной воспаления легких становится грибок или паразитарное поражение. До начала пандемии COVID-19 наиболее распространенными были бактериальные пневмонии, вызванные пневмококком Streptococcus pneumoniae. По данным Министерства здравоохранения РФ, в России в амбулаторных условиях на вызванные пневмококком пневмонии приходилось 38% от общего количества наблюдений, тогда как на респираторные вирусы только 17%. В 2020 году из-за распространения новой коронавирусной инфекции ситуация изменилась, и доля вирусных пневмоний увеличилась.
Вирусную пневмонию вызывают (рис. 1):
- вирусы гриппа A и B;
- аденовирус;
- вирус парагриппа;
- респираторно-синцитиальный вирус;
- бокавирус человека;
- метапневмовирус человека;
- Вирус Эпштейна — Барр;
- коронавирусы.
При иммунодефиците пневмонию может вызывать цитомегаловирус или герпес. У детей она может становиться осложнением кори или ветряной оспы.
Передача вирусов, способных вызывать пневмонию, происходит при контакте с зараженным человеком (рис. 2). Пути распространения — воздушно-капельный (через дыхание, при кашле, чихании) и контактно-бытовой (через вещи, поверхности).
Кто в группе риска?
Любой человек может заболеть вирусной пневмонией, но этот риск выше, а само заболевание опаснее для:
- детей младшего возраста;
- пожилых людей (возраст старше 65 лет);
- пациентов, госпитализированных в стационары;
- тех, у кого есть хронические болезни легких (бронхиальная астма, ХОБЛ и другие), а также другие хронические заболевания, включая сахарный диабет, цирроз печени и хронические болезни сердца;
- людей со сниженным иммунитетом: тех, кто заражен ВИЧ, туберкулезом, а также людей, недавно перенесших трансплантацию органов или проходящие химиотерапию;
- беременных женщин. Во время беременности повышен риск тяжелого течения гриппа, простуды, респираторных инфекций, и пневмония может стать их осложнением;
- курящих, так как курение ухудшает состояние легких и ослабляет иммунитет.
Воспаление легких опасно не только тяжелыми осложнениями, но и смертью.
Около 15% случаев смерти среди детей до 5 лет связаны с пневмонией. До 90% случаев пневмонии у детей вызывают именно вирусы. У взрослых в 2017 году на долю пневмоний приходилось 42% от общего количества смертей из-за болезней органов дыхания.
Количество смертей из-за пневмонии постепенно снижалось, но после появления новой коронавирусной инфекции оно вновь увеличилось (рис. 3).
Причины пневмонии
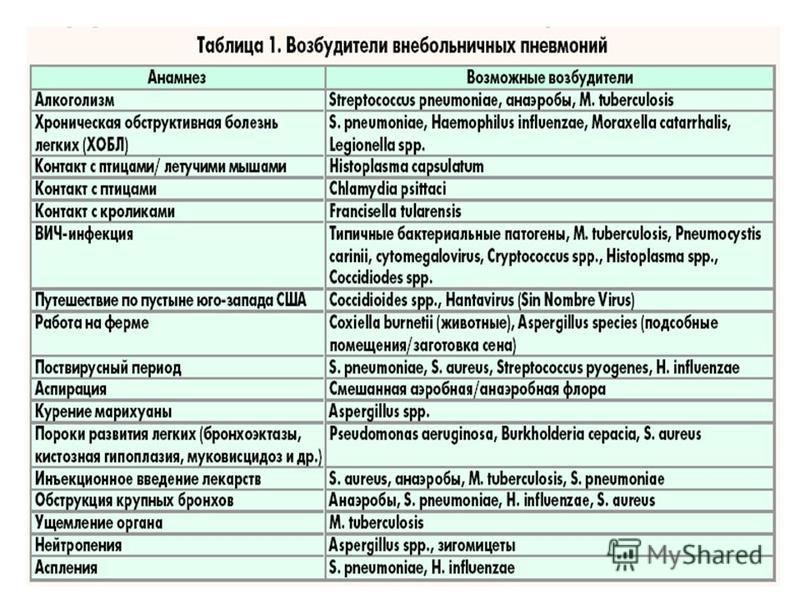
Чаще всего причиной пневмонии выступает бактериальная инфекция. В 30-40% случаев возбудителем воспаления легких является пневмококк (разновидной стрептококковой инфекции). Кроме бактерий, пневмония также может быть вызвана вирусами, микоплазмами, хламидиями.
Обычно возбудитель попадает в легкие аэрогенным путем – с вдыхаемым воздухом. Но также возможно попадание инфекции с током крови из уже существующего очага воспаления (например, при перитоните). Проникновение инфекции через верхние дыхательные пути также в большинстве случаев происходит поступательно – сначала возникает очаг воспаления в носоглотке или горле, а уже потом из него инфекция «спускается» в легкие. Таким образом, любое вирусное заболевание верхних дыхательных путей (ОРВИ, грипп) может стать спусковым механизмом развития пневмонии, поскольку вирусное поражение создает благоприятные условия для активизации патогенных бактерий. При заболевании трахеитом или бронхитом необходимо обязательно наблюдаться у опытного врача, чтобы предотвратить или вовремя обнаружить проникновение инфекции в сами легкие.
Факторы, способствующие возникновению пневмонии (воспаления легких)
В некоторых случаях опасность возникновения пневмонии возрастает. Наиболее уязвимы дети (в силу неразвитости иммунитета, дыхательной мускулатуры, более узких и коротких дыхательных путей). Также часто воспаление легких развивается у людей старшего возраста (от 60 лет), это связано с возрастным ослаблением иммунитета, потерей тонуса мышц и низкой подвижностью.
Факторами, увеличивающими риск заболевания пневмонией, также являются:
- хронические заболевания внутренних органов (почек, сердца) в стадии обострения;
- онкологические заболевания;
- эндокринные заболевания (сахарный диабет);
- заболевания центральной нервной системы (в том числе эпилепсия);
- ослабленный иммунитет;
- постоянные стрессы, угнетенное состояние;
- неполноценное питание (недостаточное употребление фруктов, овощей, рыбы, мяса);
- переохлаждение;
- курение;
- злоупотребление алкоголем.
Лечение
Для терапии микоплазменной пневмонии применяют эритромицин и новые препараты из группы макролидов, такие как кларитромицин или азитромицин. Эритромицин менее эффективен, потому макролиды назначаются в первую очередь. Могут дать нужный лечебный эффект и тетрациклины. Для лечения микоплазменной инфекции не применяют β-лактамные антибиотики (цефалоспорины, пенициллин).
Санаторно-курортное лечение и реабилитация
Больным, которые переболели острой формой пневмонии (в том числе, вызванной микоплазмами), рекомендуется реабилитация, реализуемая в два, три или четыре этапа. Два этапа: стационар и поликлиника. Три этапа: стационар, реабилитационное отделение, поликлиника. 4 этапа: стационар, реабилитационное отделение, санаторий, поликлиника. Если у пациента нетяжелое течение, то реабилитационные меры заключается в стационарной терапии, после которой человека наблюдают в условиях поликлиники.
Реабилитации в специальном отделении или центре подлежат лица, у которых в остром периоде болезни выявляли распространенное поражение (например, двустороннее) с гипоксемией, выраженной интоксикацией. Также реабилитация в спецотделении или центре рекомендована больным с осложнением микоплазменной пневмонии или вялым течением заболевания.
Цель реабилитации пациентов: восстановление функции органов дыхания и кровообращения, ликвидация морфологических нарушений. По индивидуальным показаниям врачи в реабилитационном отделении или поликлинике назначают противовоспалительные и/или антибактериальные препараты.
Для реабилитации крайне важны немедикаментозные меры:
- дыхательная гимнастика
- лечебная физическая культура
- физиотерапевтические процедуры
- массаж
- гидротерапия
- аэротерапия
- климатолечение
Эффективная реабилитация означает восстановления иммунологических и функциональных показателей, отсутствие временной нетрудоспособности по основной болезни на протяжении 12 месяцев, снижено число дней временной нетрудоспособности по острому респираторному заболеванию. Лица, которые перенесли микоплазменную пневмонию, должны быть направлены в местные санатории и климатические курорты с сухим и теплым климатом:
- Гурзуф
- Ялта
- Юг Украины
- Симеиз
Больные с перенесенной пневмоний и страдающие астенизацией должны пребывать на курортах с горным климатом, например, на Алтае, в Киргизии и пр.
Диспансеризация
Диспансерное наблюдение необходимо для 5 групп пациентов:
- подверженные риску пневмонии
- практически здоровые
- страдающие хроническими заболеваниями
- находящиеся на стадии декомпенсации и инвалиды
- подверженные частым заболеваниям
Лица, которые переболели пневмонией, и которых врачи посчитали выздоровевшими, наблюдаются по второй группе диспансерного учета на протяжении полугода. Обследование нужно пройти через 30 дней, а второй — спустя 3 месяца после выздоровление. Третий раз пациент обследуется через 6 месяцев после выписки из стационара.
Диспансерное обследование подразумевает осмотр доктором, проведение общего анализа крови, исследование крови на сиаловые кислоты, С-реактивный белок, серомукоид, фибриноген и гаптоглобин. Если патологические изменения не выявлены, пациента переводят в первую группу. Если изменения присутствуют, человека оставляют во второй группе на протяжении 12 месяцев, чтобы реализовывать оздоровительные меры.
Те, у кого была микоплазменная пневмония с затяжным течением, и лица, у которых при выписке из стационара были остаточные изменения в легких, биохимические изменения в крови и СОЭ выше нормы, должны наблюдаться в 3-й группе на протяжении года. Причем посещения врача нужны спустя 1, 3, 6 и 12 месяцев после выписки из стационара, во время которых проводится как осмотр врачом, так и лабораторные исследования. Некоторым пациентам может понадобиться консультация онколога или фтизиатра. После полного выздоровления человека причисляют к первой диспансерной группе. Если в легких сохранились изменения, обнаруживаемые на рентгенограмме, то больного причисляют ко второй диспансерной группе.
Разновидности заболевания
Выделяют несколько классификационных признаков пневмонии у грудного ребенка:
- по возбудителям заболевания бывает вирусная, грибковая и бактериальная пневмония, которая требует лечения антибиотиками;
- по степени поражения тканей в легких выделяют очаговую (небольшие участки), тотальную (одно целое легкое) и двустороннюю (сразу оба легких), при этом процесс от очаговой до двусторонней развивается очень быстро;
- по способу заражения выделяют внутриутробную, приобретенную, аспирационную (попадание околоплодных вод в дыхательную систему ребенка) и родовую (прохождение зараженных родовых путей).
Тип заболевания определяется с целью выбора соответствующего лечения.
Симптомы простуды
Симптомы простуды обычно проявляются спустя один-два дня после контакта. У детей заложенность носа является наиболее частым симптомом. Дети могут иметь прозрачные, желтые или зеленые выделения из носа, лихорадку (то есть температуру больше, чем 38 °С)
Помимо этих симптомов, могут присутствовать:
- боль в горле
- кашель
- раздражительность
- нарушение сна и снижение аппетита
Слизистая носа может стать красной и опухшей, может быть небольшое увеличение шейных лимфатических узлов.
Симптомы простуды, как правило, продолжаются в течение первых 10 дней. Однако некоторые дети по прошествии 10 дней могут иметь насморк, гиперемию зева и кашель. Кроме того, нередко у детей развивается второй эпизод простуды, с симптомами, похожими на первый, что в конечном счете по внешним проявлениям похоже на одну ОРВИ, которая длится несколько недель или даже месяцев, особенно часто это бывает зимой. Это не является поводом для беспокойства, если ребенок не имеет более серьезных симптомов, которые описаны ниже. (См. раздел “Когда обращаться за помощью”, ниже.)
Симптомы аллергии (аллергический ринит) немного отличаются от простуды, и могут включать в себя изнурительный зуд носа и глаз.
Вирусная пневмония: возбудители и признаки
Воспаление лёгких может быть вызвано различными вирусами, чаще всего его провоцирует вирус парагриппа, ветряной оспы, кори, цитомегаловирус вирусы категорий A и B. В этом случае у ребёнка лёгочные альвеолы наполняются гнойным экссудатом (жидкостью).
Данная форма пневмонии поражает как деток до года, так и старшего возраста. Среди основных признаков болезни можно отметить следующее:
- в начальной стадии кашель сухой, «лающий», с развитием воспаления переходящий во влажный;
- дыхание учащённое, нередко появляются свисты;
- во время кашля больной ощущает боли в районе лопаток или грудной клетки;
- температура повышена;
- синюшность кожи кончиков пальцев и носогубного треугольника;
- снижение аппетита;
- озноб;
- одышка;
- головные, мышечные, суставные боли.
Нередко пневмония «маскируется» под обычную простуду и распознать её становится сложно. Но при воспалении лёгких, в отличие от обычной простуды, снижения температуры не наблюдается и через 2-3 суток после начала болезни.
Первоначально, вирусное поражение развивается в первые 2-3 суток, а затем, с 3-5 дня происходит присоединение инфекции бактериальной этиологии. Воспаление лёгких становится вирусно-бактериальным.
ОРВИ – привычно и всегда неприятно
Большинство людей знают, что под ОРВИ подразумевают огромное количество возбудителей инфекции. Исходя из названия следует, что возбудителем является именно вирус. Существует около 200 различных вирусов способных вызвать респираторную инфекцию. Самым знаменитым вирусом, который у всех на слуху, является грипп. К слову говоря, ученые выявили около 2000 подвидов гриппа, что четко показывает насколько разнообразен мир вирусов2.
Также необходимо помнить, что на фоне вирусной инфекции может начать развиваться бактериальная инфекция. Особенно нравится бактериям нападать на ослабевший организм ребенка после продолжительной борьбы с вирусом. Вирусы и бактерии часто шагают бок о бок3.
Если респираторное заболевание вызвано бактериями или врач не в состоянии точно указать причину, то может использоваться аббревиатура ОРЗ – острое респираторное заболевание. Интересно, что 70% случаев ОРЗ развиваются именно из-за попадания в организм вирусов3.
Как записаться к врачу
Чтобы вызвать педиатра на дом или записаться на прием, необходимо обратиться в клинику. Записаться можно через онлайн-форму на сайте, по телефону +7 (495) 995-00-33 или при личном визите в клинику по адресу: Москва, 2-й Тверской-Ямской переулок, д.10, станция метро Маяковская. Кроме того, в клинике работает круглосуточный стационар и скорая помощь.
Статьи
20 Окт 2020
Анорексия у подростков
В современном обществе
анорексия стала одной из глобальных проблем среди подростков, особенно
среди девочек. По мнению экспертов, легкая форма расстройства имее…
15 Апр 2020
Коронавирус у детей
2020 год ознаменовался пандемией нового коронавируса SARS-CoV-2. Свое шествие по планете он начал с рыбного рынка в китайском городе Ухань в конце ноября 2019 года, охватив за неск…
13 Мар 2020
Энтерит у детей
Воспаление, протекающее в тонкой кишке, называется энтеритом у детей.
12 Мар 2020
Глаукома у детей: причины, методы лечения
Глаукома у детей – это целая группа болезней глаза, характерными особенностями которой являются повышение внутриглазного давления и дефекты зрения, развивающиеся на фоне данного…
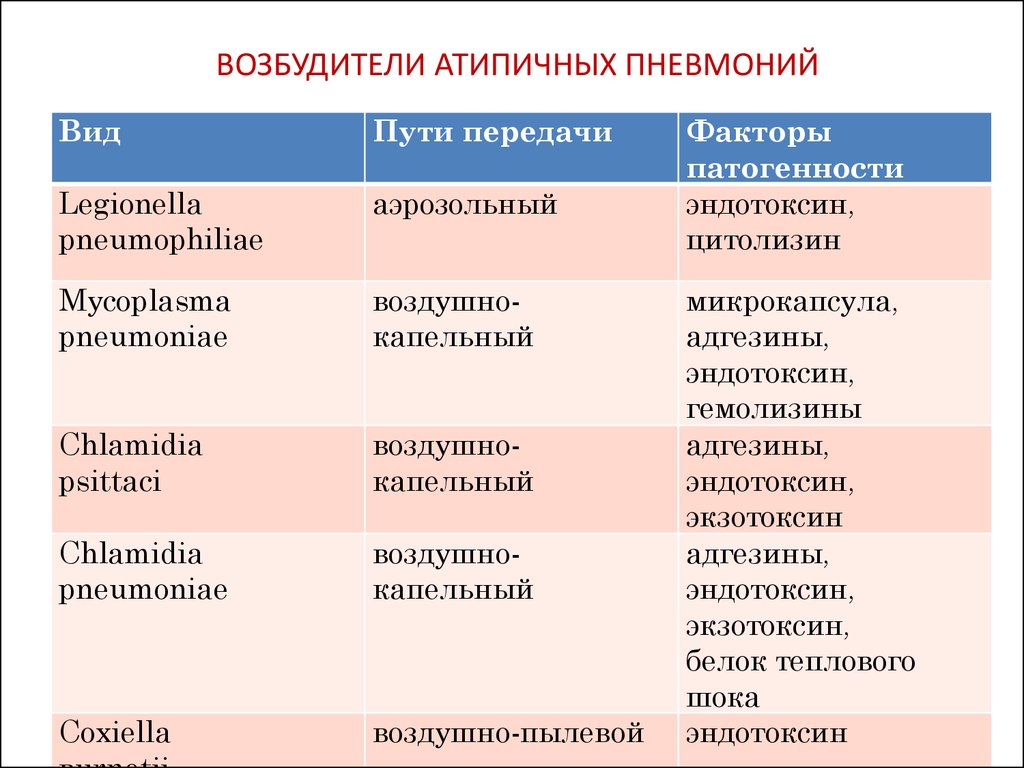
Атипичная пневмония у детей: симптомы и признаки
Атипичная пневмония, или по другому – острый респираторный синдром – это определённая форма воспаления лёгких, вызванная атипичными микробами – хламидиями, микоплазмами, коронавирусами, легионеллой. Особенностями атипичных микроорганизмов является то, что они могут размножаться внутриклеточно. При этом, в отличие от других бактерий, существовать за пределами клеток «хозяина» они не способны
Симптомы атипичной пневмонии в зависимости от возбудителя:
Микоплазма
Чаще диагностируется у детей старше 5 лет. Редко, но всё же встречаются случаи микоплазменной пневмонии новорождённых.
- Начинается заболевание постепенно;
- Среди симптомов присутствует кашель, приступообразный, с небольшим количеством мокроты;
- Прослушиваются сухие хрипы;
- Температура тела субфебрильная (от 37 до 38°C) с периодическими повышениями до 40°C;
- Дыхание сопровождается болями за грудиной;
- В одном случае из пяти пневмония не выслушивается, а выявляется при помощи рентгена.
Хламидия
Чаще поражает детей старше 5 лет, первым явным симптомом является сухой кашель, переходящий затем во влажный
- Протекает одновременно с фарингитом;
- Температура чаще субфебрильная, возможно значительное повышение, но без озноба;
- Заболевание сопровождается головными и мышечными болями, общей слабостью;
- Выслушивание обнаруживает сухие хрипы;
- Нередко на рентгеновских снимках отсутствуют чёткие признаки поражения.
Коронавирус
Может поражать организм детей любого возраста, но тяжелее протекает у малышей младше 2-х лет. Инкубационные период длится 2-3 суток
- Насморк;
- Болевые ощущения при сглатывании;
- Общее недомогание, мышечная слабость;
- Головная боль;
- Бронхиальная обструкция (форма дыхательной недостаточности, возникающая из-за нарушения проходимости бронхиального дерева).
Легионелла
Заболевание фиксируется у детей всех возрастов, в том числе и у грудничков. Средний инкубационный период 3-5 дней
- Начало недуга острое, с повышением температуры, ознобом, мышечными и головными болями;
- Первоначально кашель сухой, со временем перерастающий во влажный с отхождением слизи;
- Появляются боли за грудной клеткой;
- При прослушивании улавливаются мелкопузырчатые хрипы;
- Выраженные признаки интоксикации (потеря аппетита, рвота, слабость и др.);
- Тахикардия;
- Понижение артериального давления.
Первый случай легионеллёза зафиксирован в 1976 году в городе Филадельфия. Во время конгресса легионеров – участников военных действий на территории Индокитая, заболели более двухсот участников. Причиной оказалась заражённая вода, поступающая в отель, в котором остановились конгрессмены. Летальным исходом закончились 34 случая инфецирования.
Внебольничная (внегоспитальная) пневмония: признаки заболевания
Данная форма болезни возникает в первые двое суток со времени госпитализации ребёнка или же за пределами больницы и может поражать одну или обе лёгочные доли. В группе риска данного поражения находятся дети до 5 лет.
На высокий уровень заболевания детей внебольничной, или домашней, пневмонией, влияет анатомическая особенность дыхательной системы и слабая иммунная защита организма. Детские трахея и бронхи узкие, и это становится причиной задержки и застоя мокротной слизи, в которой активно размножаются патогенные микроорганизмы. Дети грудного возраста больше времени проводят лёжа, что может привести к застою крови.
Симптоматика и течение болезни зависит от типа возбудителя и места локализации инфекции. Среди общих признаков можно выделить следующее:
- кашель;
- повышенная температура тела;
- выделение мокроты;
- боль в груди при кашле и дыхании;
- общая слабость;
- повышенное потоотделение в ночное время суток.
Распространённость внебольничной формы воспалении лёгких достаточно высок. Но точных статистических не существует, так как многие случаи заболевания не фиксируются в связи с низким обращением населения за медицинской помощью.
Лечение вирусной пневмонии
Лечение вирусной пневмонии назначает врач после диагностики и с учетом тяжести заболевания. Чаще всего лечение проводится дома и является симптоматическим. Врач порекомендует употреблять больше жидкости, принимать витамины, соблюдать постельный режим. Он назначит лекарственную терапию:
- противовирусные препараты, их подбирают, учитывая, какой именно вирус вызвал пневмонию;
- жаропонижающие лекарственные средства (назначается парацетамол или нестероидные противовоспалительные средства);
- анальгетики при наличии болей;
- амброксол, ацетилцистеин, чтобы облегчить кашель, сделать мокроту более жидкой.
При вирусной пневмонии любые препараты можно принимать только по назначению врача.
Если человек находится в группе риска, даже при легком течении вирусной пневмонии ему могут рекомендовать госпитализацию. При госпитализации кроме лекарственной терапии и более интенсивного ухода может выполняться респираторная поддержка. Она нужна, если развивается полисегментарная одно- или двусторонняя пневмония (воспаление нескольких сегментов одного или обоих легких), при развитии дыхательной недостаточности, если появляется одышка, если дыхание становится затрудненным. Для респираторной поддержки выполняют:
- Кислородотерапию — вдыхание кислорода через специальные носовые канюли или лицевую маску.
- Искусственную вентиляцию легких. Выполняется с помощью аппарата, который принудительно подает воздух в легкие, чтобы обеспечить насыщение крови кислородом и эвакуацию углекислого газа.
- ЭКМО. Используется, если острая дыхательная недостаточность прогрессирует вследствие обширного поражения легочной ткани. Метод обеспечивает прямое насыщение крови кислородом с помощью специального аппарата.
Антибактериальные препараты при вирусной пневмонии назначают только если присоединяется вторичная бактериальная инфекция или появляются гнойные осложнения. Если признаков бактериального воспаления нет, применение антибиотиков нецелесообразно и может быть опасным.