Что еще применяют для лечения ребенка:
- физиотерапию , в частности, электрофорез с кальцием на область тазобедренного сустава;
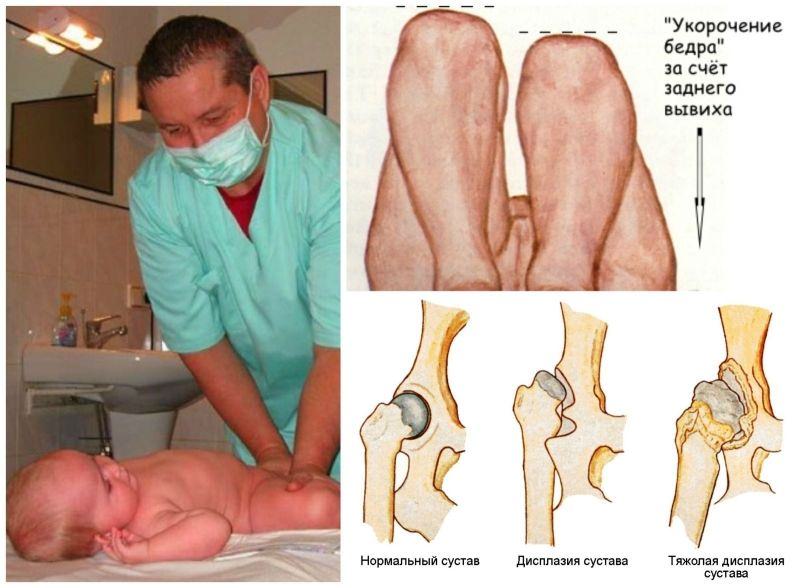
- массаж ;
- лечебную физкультуру. Массаж и лечебную физкультуру должен проводить только специалист.
Самое главное — не прерывать лечения. Иногда случается, что родители снимают шины и другие фиксирующие устройства, не проконсультировавшись с ортопедом. Ни в коем случае не следует этого делать, поскольку недолеченный врожденный вывих бедра может привести к развитию диспластического коксартроза. Это тяжелое инвалидизирующее заболевание тазобедренных суставов, проявляющееся болями, нарушением походки, снижением объема движений в суставе. Лечение такого состояния может быть только оперативным.
При консервативном (то есть безоперационном) лечении врожденного вывиха бедра ребенок долго не ходит. Понятно желание родителей увидеть свое чадо на ножках к исходу первого года жизни. Но без разрешения ортопеда ребенка ставить на ноги нельзя , ведь можно лишиться всех с таким трудом достигнутых успехов в лечении врожденного вывиха бедра.
При неэффективности консервативного лечения проводится операция. Суть операции — вправление головки бедренной кости и восстановление анатомического соответствия элементов тазобедренного сустава. Объем операции определяется сугубо индивидуально (иногда в процессе лечения может потребоваться несколько операций). После операции проводится длительная фиксация, затем восстановительное лечение с использованием адекватной физической нагрузки на суставы, лечебной физкультуры, массажа и физиотерапии.
Важно тщательно соблюдать все рекомендации врача – это позволит избежать развития осложнений и, в большинстве случаев, к 1-2 годам снять диагноз
Первичный патронаж новорожденного
При первичном патронаже новорожденного врач задаст маме много различных вопросов по поводу протекания беременности, родов, состояния ребенка при рождении и выписке из роддома, поинтересуется жилищно-бытовыми условиями, выяснит, есть ли у мамы, папы или их родственников какие-либо наследственные и хронические заболевания и т. п. Вся эта информация помогает врачу выявить группу риска по развитию у ребенка наследственных заболеваний.
Затем доктор осмотрит ребенка: оценит его физическое развитие, наличие или отсутствие пороков развития и стигмов дисэмбриогенеза (микроаномалий). Стигмы являются своеобразным микрогенетическим фоном семьи. Это небольшие отклонения от нормы, которые могут встречаться у того или иного члена семьи. Например: уплощенная спинка носа, оттопыренные уши, большие родимые пятна, низкий рост волос и т. д. Если доктор обнаруживает больше пяти-шести таких стигм, то малыш попадает в группу риска по развитию различных заболеваний.
При оценке неврологического состояния ребенка врач учитывает позу новорожденного, его двигательную активность, мышечный тонус, выраженность безусловных рефлексов. Также оцениваются форма и размеры головы, размеры и степень напряжения большого и малого родничка, состояние швов костей черепа.
Далее при первичном патронаже новорожденного доктор исследует кожу ребенка: оценивает ее цвет, наличие потницы, опрелостей и т. п
Особое внимание врач уделит состоянию пупочной ранки: осмотрит кожу вокруг пупка, степень заживления пупочной ранки, нет ли каких-либо выделений из нее
Затем педиатр фонендоскопом прослушивает дыхание и сердцебиение крохи, чтобы оценить состояние дыхательной и сердечно-сосудистой систем и исключить врожденные пороки развития. После этого доктор прощупывает животик малыша.
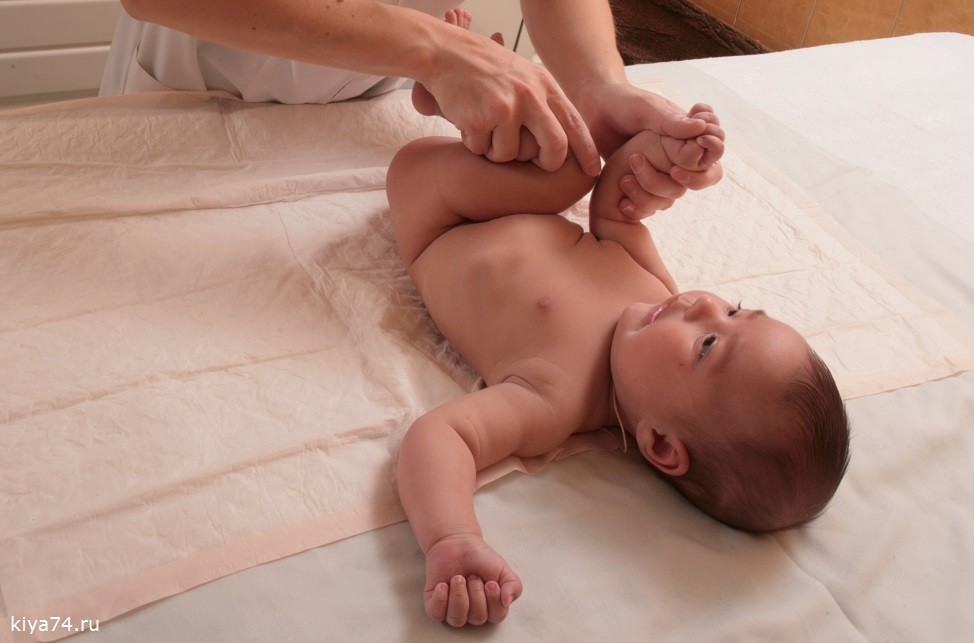
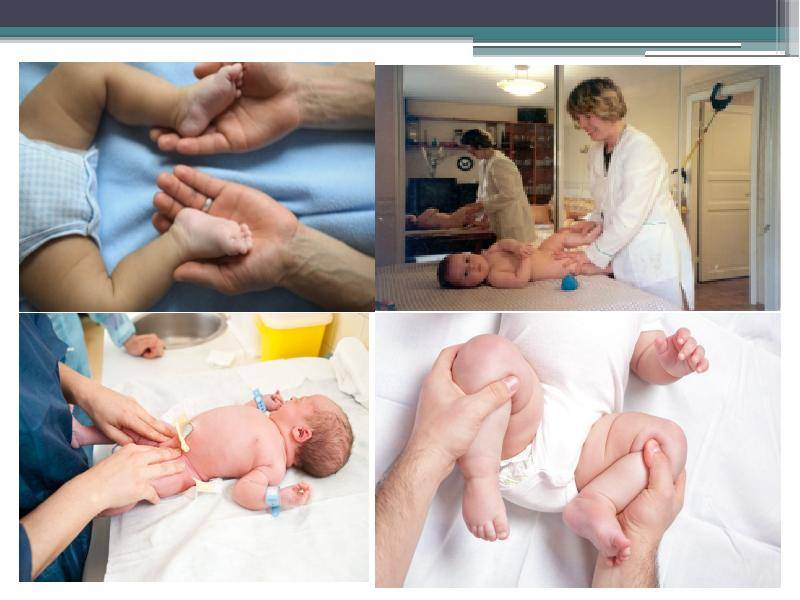
При первичном патронаже новорожденного ребенка врач обязательно должен проверить симметричность ягодичных складок и разведение ножек в стороны для раннего выявления дисплазии тазобедренных суставов. При подозрении на эту патологию малыш должен быть проконсультирован у ортопеда и направлен на УЗИ тазобедренных суставов. При данном заболевании очень важна ранняя диагностика, так как при своевременно начатом лечении функция тазобедренного сустава полностью восстанавливается.
Далее врач должен поинтересоваться регулярностью и характером стула ребенка.
В завершение патронажного посещения педиатр может ответить на все вопросы по уходу за новорожденным в первый месяц (купание, гуляние, уход за пупочной ранкой, ежедневный туалет ребенка), режиму дня, вскармливанию
Особое внимание уделяется кормлению новорожденного, с тем чтобы помочь маме наладить правильное грудное вскармливание. Врач должен убедиться в наличии у женщины грудного молока, осмотреть молочные железы (состояние сосков), понаблюдать, правильно ли она прикладывает ребенка к груди, рассказать ей о режиме кормлений крохи и о питании кормящей женщины
Во время первичного патронажа новорожденного врач должен рассказать маме обо всех требующих срочной медицинской помощи состояниях малыша и о том, куда надо обращаться в экстренных случаях.
Визит длится в среднем 15–20 минут. Доктор может прийти в любое время дня (как правило, визит наносится без предупреждения), вместе с медсестрой или без нее.
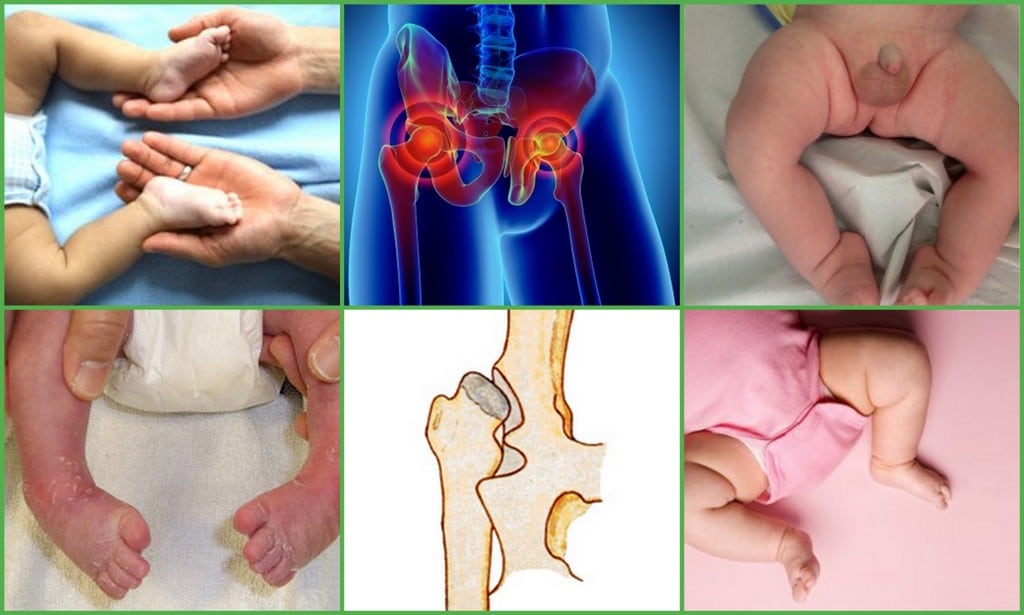
Особенности дисплазии тазобедренного сустава у детей
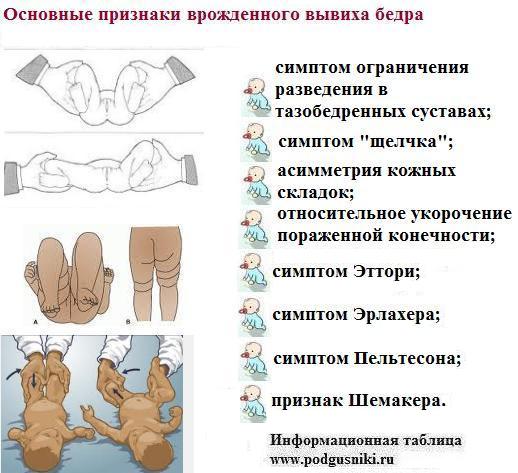
Диагноз «дисплазия тазобедренного сустава» после рождения получают лишь 2-3 % детей. У девочек патология встречается в 6 раз чаще. Поэтому уже в первые часы жизни ребенка в обязательном порядке осматривает детский ортопед-травматолог. Врач должен убедиться, что с новорожденным все в порядке. И если вдруг будут обнаружены какие-либо отклонения в тазобедренном суставе, необходимо как можно раньше начать лечение. Но чаще всего дисплазия тазобедренного сустава у младенцев не имеет ярко выраженных признаков. Первые симптомы появляются только спустя год. Поэтому часто врач ставит диагноз уже почти годовалым детям.
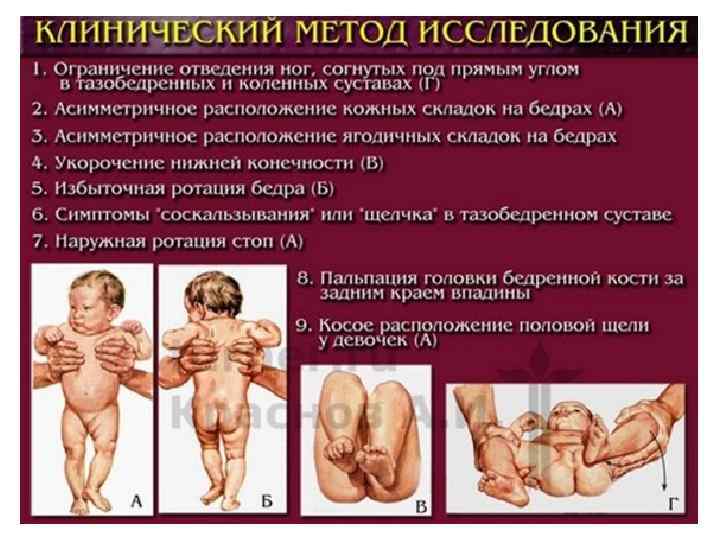
Симптомы дисплазии тазобедренного сустава, которые указывают на возможность наличия патологии у новорожденных:
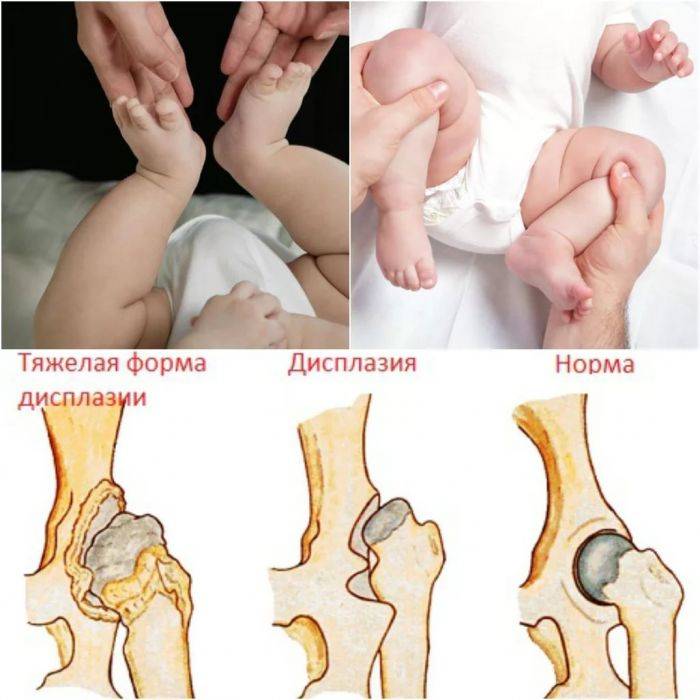
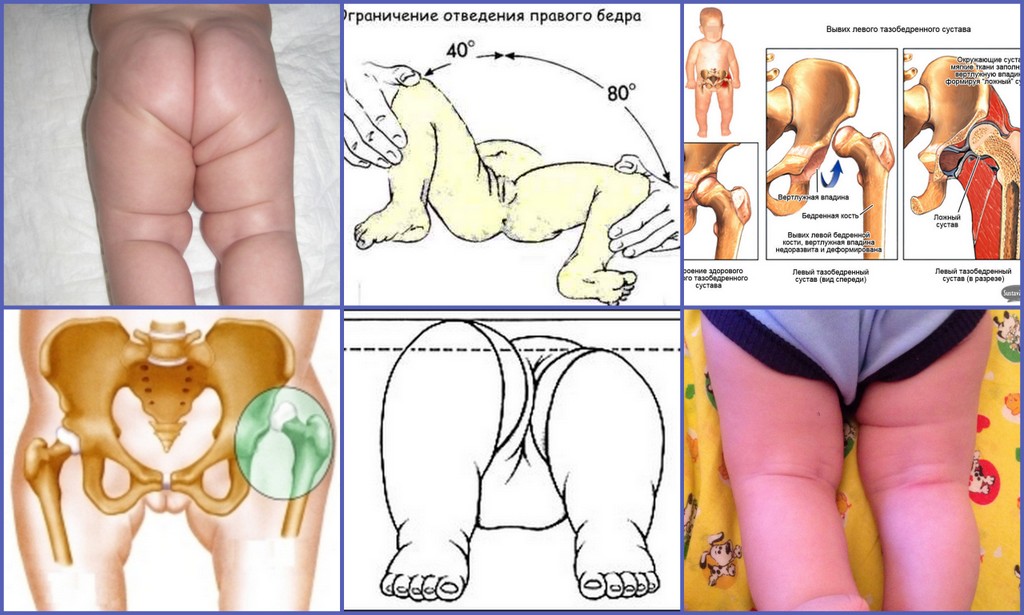
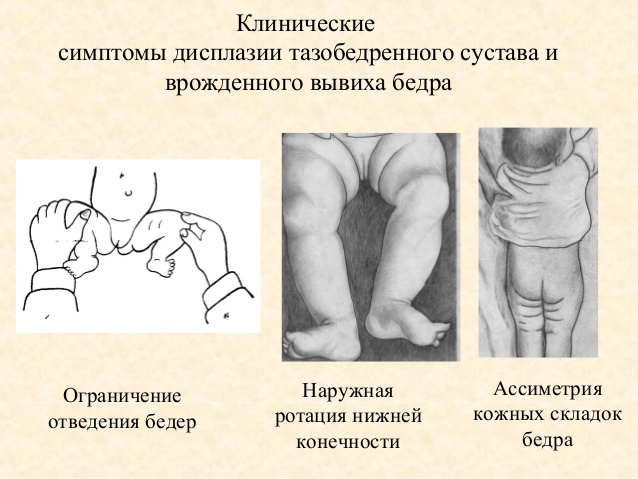
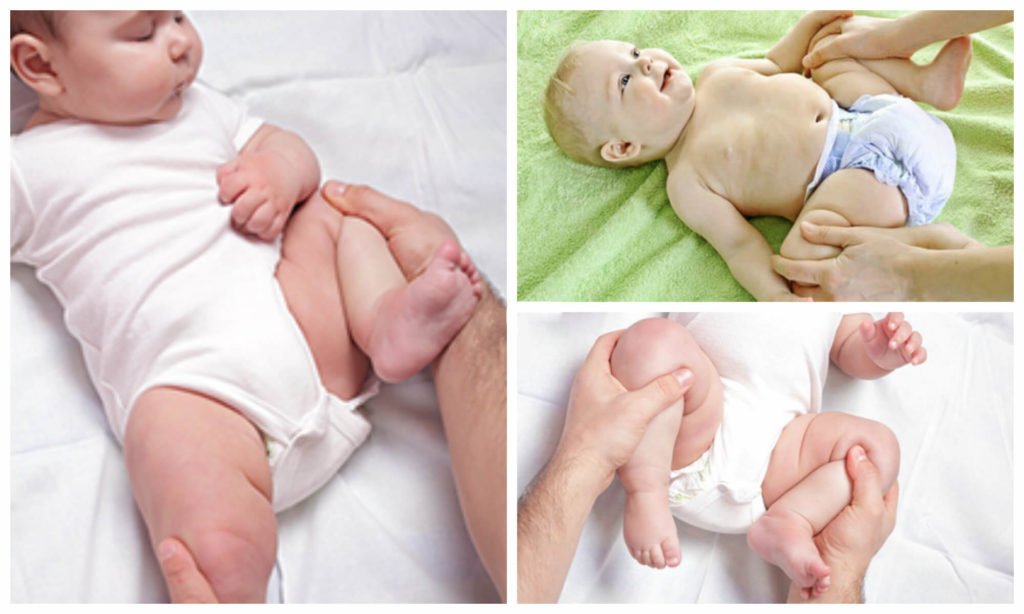
- Разный размер складок на коже.Симптом хорошо проявляется у детей до 3 мес. Паховые, подколенные и ягодичные складки имеют разную глубину и форму, уровень расположения отличается. Если их количество больше, возможен подвывих или вывих. Но не всегда, так как симптом может возникать и у здоровых детей.
- Укорочение бедра.Признак вывиха, возникает в тяжелом случае. Чтобы обнаружить симптом, необходимо положить малыша на спину и согнуть ему ноги. Если одно колено расположено ниже или выше другого, подозревается врожденный вывих.
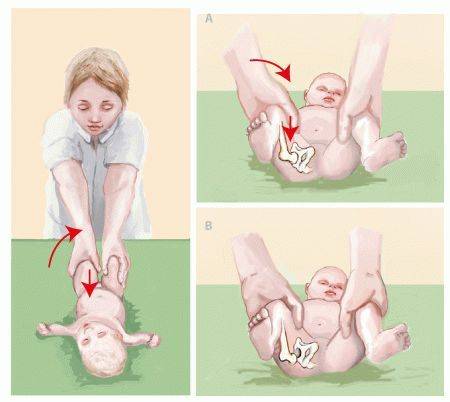
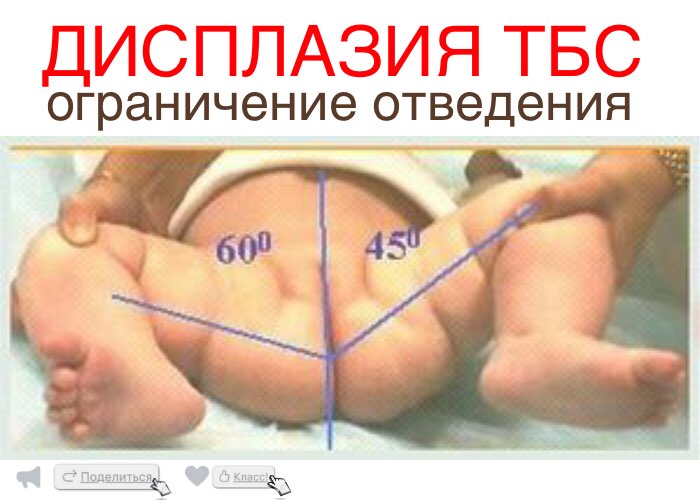
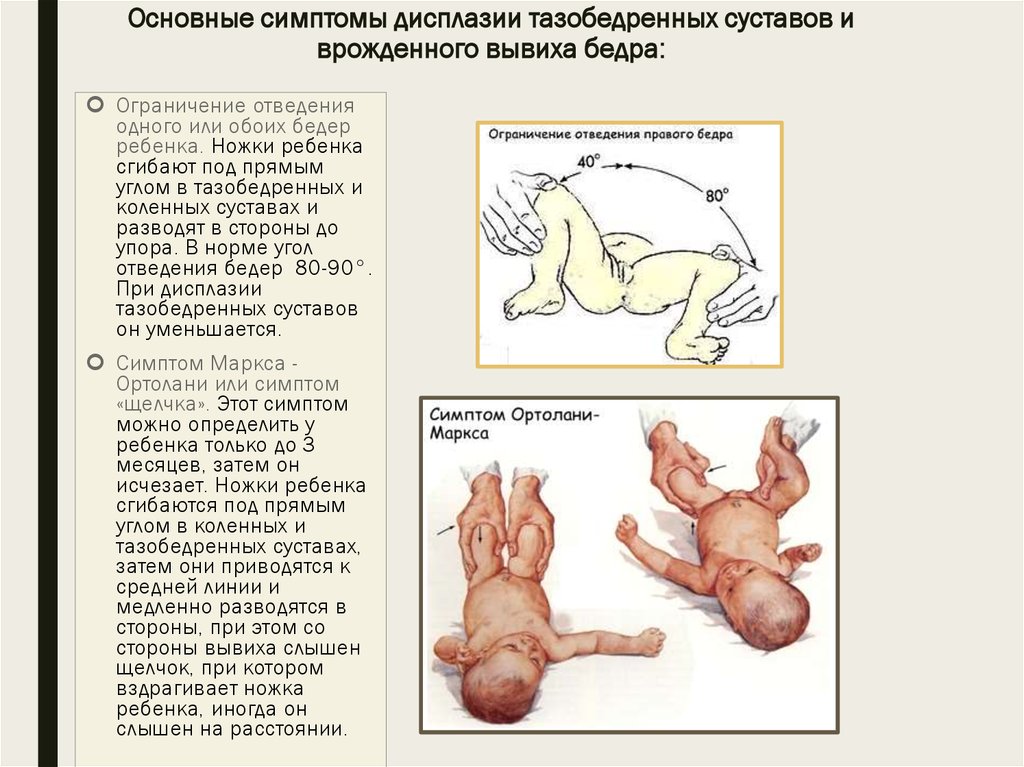
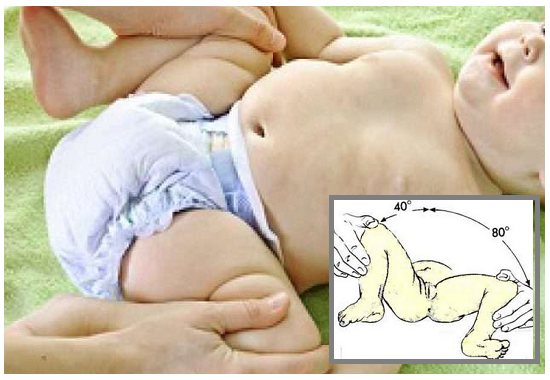
- Нарушение отведения бедра.Признак наблюдается у малышей до 3 недель. Для определения патологии ребенка укладывают на спину, ножки разводят в стороны. О наличии вывиха можно говорить, если угол отведения составляет до 50 %.
- Симптом Маркса-Ортолани.Информативный тест, который называют также «симптомом соскальзывания». Врач укладывает ребенка на спину и не спеша разводит ноги. Для дисплазии тазобедренного сустава характерен толчок, когда головка вправляется. Если отпустить ногу, она самостоятельно будет возвращаться в начальное положение и в какой-то момент резко дернется — произойдет вывих. У здорового малыша конечности при отведении практически полностью касаются поверхности. Признак информативен у ребенка до 2 месяцев.
Диагностика дисплазии тазобедренного сустава у ребенка
Признаки незрелости тазобедренных суставов могут быть замечены родителями, неонатологом или педиатром в первые недели жизни малыша. Тревожные симптомы проявляются таким образом:
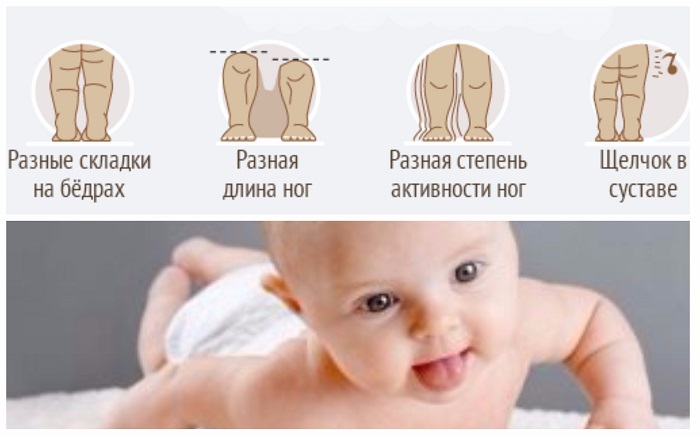
- одна ножка ребенка короче другой;
- складки на ягодицах и бедрах имеют ассиметричное размещение или разное количество;
- ножки не разводятся полностью в положении лежа;
- во время сгибания ног слышен щелчок.
Наличие этих показателей – повод показать ребенка остеопату. Специалист проведет детальный клинический осмотр.
Диагностика дисплазии у детей первого года жизни состоит из таких тестов:
- асимметрия кожных складок;
- укорочение бедра;
- симптом соскальзывания Маркса-Ортолани;
- ограничение отведения бедра.
Эти признаки в совокупности указывают на дисплазию, хотя по отдельности ассиметричные складки или соскальзывание головки сустава может встречаться и у здоровых детей.
Для подтверждения диагноза назначается УЗИ. Точным методом для оценки степени недоразвитости и состояния сустава является рентгенография (у детей старше 3 месяцев).
Для удачного лечения заболевания важно выявить его как можно раньше. С этой целью маме обязательно нужно провести несложные манипуляции с малышом
Следует сравнить положение складок и высоту колен при согнутом состоянии ножек. При разведении бедер в стороны они должны без усилий и дискомфорта для малыша расходиться под углом 90°.
Если одну из ножек отвести тяжелее чем другую, угол получается острый, во время процедуры слышен щелчок вероятность дисплазии довольно высока. В этом случае нужно немедленно обратиться к врачу.
Грудничковый день в поликлинике, что это?
Вот и настал долгожданный день, когда ваш малыш появился на свет. Это самое радостное событие в жизни каждой семьи. Теперь ваш распорядок дня изменится, и будет строиться только с учетом кормления и ухода за малышом
Самое важное для родителей – это здоровье их крохи. В первые месяцы после рождения в этом помогают и участковые педиатры, и патронажные медсестры
Еще находясь в роддоме, в вашу поликлинику по месту жительства поступает информация и рождении ребенка. Он ставится на учет участковым педиатром. Когда вы возвращаетесь домой, в ближайшие три дня врач приходит к вам домой. Ему не только нужно провести осмотр новорожденного, но и проверить условия, в которых он находится, а также познакомиться с родителями и членами семьи. Врач оставит вам все необходимые телефоны поликлиники, медсестры, вызывной службы, а также неотложной скорой помощи. Патронажная медсестра в течение первого месяца будет навещать вас один раз в три дня. Она будет проверять, как заживает пупочная ранка и ответит на все интересующие вас вопросы по уходу и кормлению грудничка. Вам нужно будет предоставить ей выписку из роддома, где указана основная информация о новорожденном – рост, вес, как проходили роды и оценка по шкале Апгар. Все эти сведения она занесет в вашу медицинскую карту. Если в последствие вам понадобятся сеансы массажа, она сможет проводить их на дому или в детской поликлинике.
В каждой поликлинике есть грудничковый день. Это может быть один из рабочих дней, когда в приоритете обслуживаются малыши до года. В этот день не проводится плановая диспансеризация, чтобы максимально ограничить контакты грудничков с взрослыми детьми и их родителями. Это особенно удобно, когда малышу предстоит сделать прививку. Все необходимые специалисты находятся на рабочих местах. Если на прием приходят дети старшего возраста, то грудничков пропускают вне очереди.
Можно отказаться от посещения поликлиники, но для этого необходимо оформить письменный отказ от прикрепления и от обслуживания. Если позволяют финансовые средства, можно наблюдаться и в частной клинике или воспользоваться услугами семейного доктора. Каждая семья решает этот вопрос самостоятельно.
Грудничковый день, до какого возраста?
Грудничковый день устанавливается для обследования малышей до года. В некоторых поликлиниках в этот день могут быть в приоритете и малыши двух-трех лет.
Перед посещением поликлиники в грудничковый день вам нужно накануне хорошо подготовиться, что бы все необходимое было под рукой. Конечно, хорошо, если вас кто-нибудь сопровождает, так как это во многом облегчит поход к врачу. Не стоит посещать врача, если малыш не в настроении или ему нездоровится. Нередко мама приходит в поликлинику с грудничком одна, поэтому нужно создать максимально комфортные условия для себя и ребенка. Вот список необходимых вещей, которые нужно взять с собой:
- две пеленки фланелевую и хлопчатобумажную. Они нужны для осмотра малыша, чтобы положить на весы и измерить вес. Запасная пеленка нужна на непредвиденный случай;
- комплект запасной одежды, если первый испачкается или промокнет;
- памперсы или подгузники;
- запасную пустышку;
- самую любимую игрушку малыша;
- воду или чай в бутылочке;
- медицинскую карту, если она хранится у вас дома;
- медицинский полис обязательного страхования;
- увлажняющие капли, для профилактики острой вирусной инфекции, так в поликлинике могут находиться больные малыши;
- влажные салфетки;
- книжку с яркими картинками для малыша постарше;
- адаптированную смесь в бутылочке
Многие мамы усаживают малыша в переносное кресло и надевают на себя небольшой рюкзак. Это очень удобно и комфортно. В детских поликлиниках на каждом этаже есть по несколько столиков для пеленания, поэтому, в случае необходимости, можно переодеть малыша. Сейчас в поликлиниках оборудованы специальные комнаты, где кормящая мама может покормить кроху в спокойной обстановке. Одежда ребенка должна быть обязательно практичной, чтобы ее легко можно было снять и надеть. Это могут быть боди, комбинезоны с удобными кнопками и пуговицами. Кормящей маме также нужно одеться в удобную одежду, что бы при необходимости покормить ребенка.
Последствия
Дисплазия опасна развитием неблагоприятных осложнений, которые могут встречаться при длительном течении заболевания, а также при недостаточно эффективном и качественно подобранном лечении болезни в начальных стадиях.
Также, если признаки болезни наблюдались в течение долгого времени, то может произойти атрофия мышц на поврежденной нижней конечности. Мышцы на здоровой ноге наоборот могут быть излишне гипертрофированными.

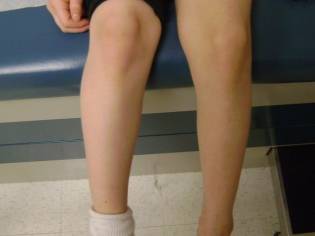
Сильное укорочение также достаточно часто приводит к нарушению походки и сильной хромоте. В тяжелых случаях такая ситуация может привести даже к развитию сколиоза и различных нарушений осанки. Это происходит вследствие смещения опорной функции поврежденных суставов.
Что такое дисплазия у ребенка, какие бывают формы?
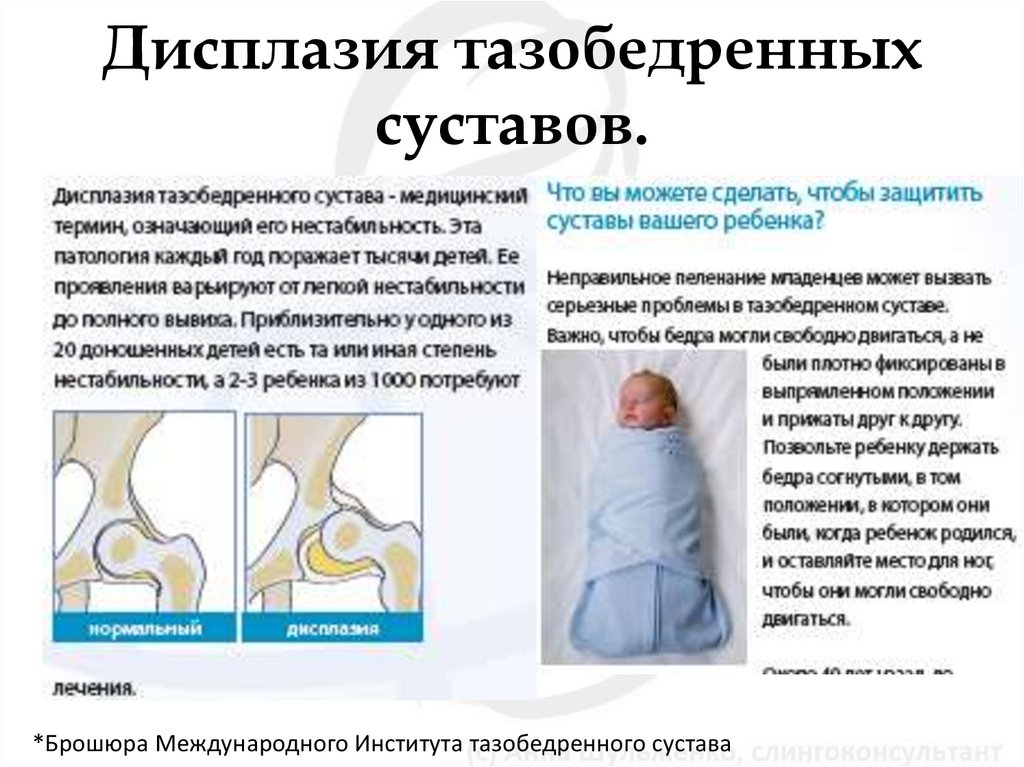
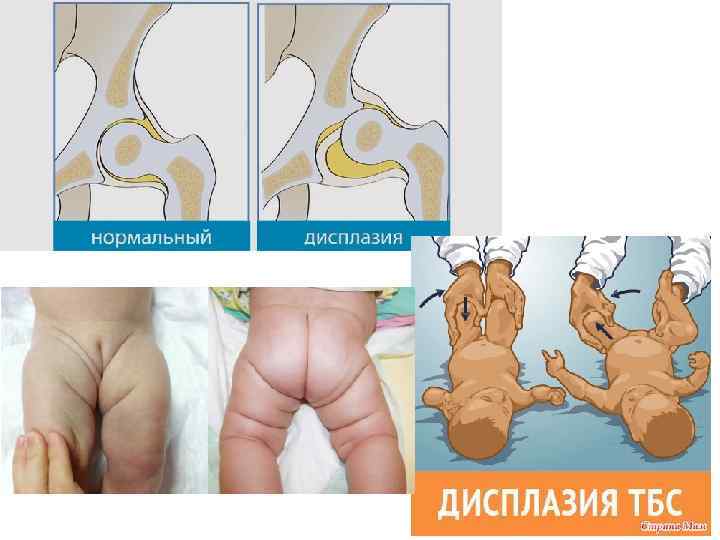
Дисплазия тазобедренного сустава – это первичная несостоятельность сочленения, вызванная нарушением его внутриутробного развития. Некоторые авторы считают, что дисплазия у детей до года – физиологическое явление, которое при адекватной терапии можно скорректировать без отдаленных последствий.
Что такое дисплазия у ребенка поможет понять знание об анатомии новорожденного.
Нормальный сустав новорожденного состоит из:
- головки бедренной кости;
- ветлужной ямкой, ее глубина меньше диаметра головки;
- хрящевого лимба или суставной губы – образование располагается по краю впадины, увеличивая ее глубину и стабилизируя сустав;
- околосуставной капсулы, плотно охватывающей сочленение и обеспечивающей его устойчивость;
- внутрисуставных и околосуставных связок.
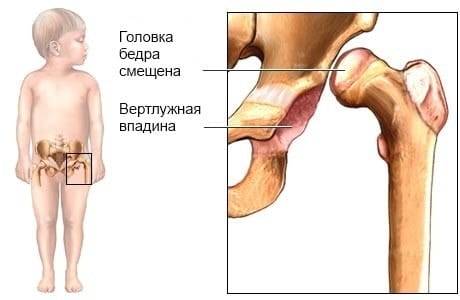
Локализация костей ТБС у ребенка с дисплазией.
Своеобразным анатомическим маркером полностью сформировавшегося тазобедренного сустава является внутрисуставная связка. Ее роль – в центрировании головки во впадине, особенно у новорожденных малышей, когда впадина наиболее уплощенная и наименее соответствует форме головки.
Оценивают степень недоразвития тазобедренного сочленения малыша по количеству признаков аномалии:
- суставная капсула тонкая, растянутая и границы ее прикрепления смещены;
- наружные связки слаборазвиты и не вплетаются в стенки капсулы;
- связка головки бедренной кости длиннее наружных, имеет лентовидную форму, тонкая;
- ветлужная впадина мелкая, вытянутая, имеет овальную форму;
- суставная губа имеет неравномерную толщину, высоту, деформирована;
- головка бедренной кости больше впадины, не совпадает с ней по форме и немного деформирована;
- шейка бедренной кости толстая, короткая, плохо выражена.
В зависимости от количества обнаруженных отклонений от нормы и выявленных нарушений развития, смещений выделяют несколько форм патологии:
- предвывих;
- подвывих;
- вывих.
При предвывихе бедренный сустав незрелый – отмечается 1-2 признака дисплазии, но головка находится в ветлужной впадине. Из-за растянутой околосуставной сумки и неразвитой связки головка легко движется, покидает выемку и также легко соскальзывает в нее.
При подвывихе сустав недоразвит и головка частично смещена относительно центра впадины, но остается в пределах суставной губы, сдвигая ее вверх.
Обе формы считаются условно-нормальным вариантом строения тазобедренного сустава. При неблагоприятных условиях предвывих и подвывих могут привести к самому неблагоприятному варианту дисплазии – врожденному вывиху.
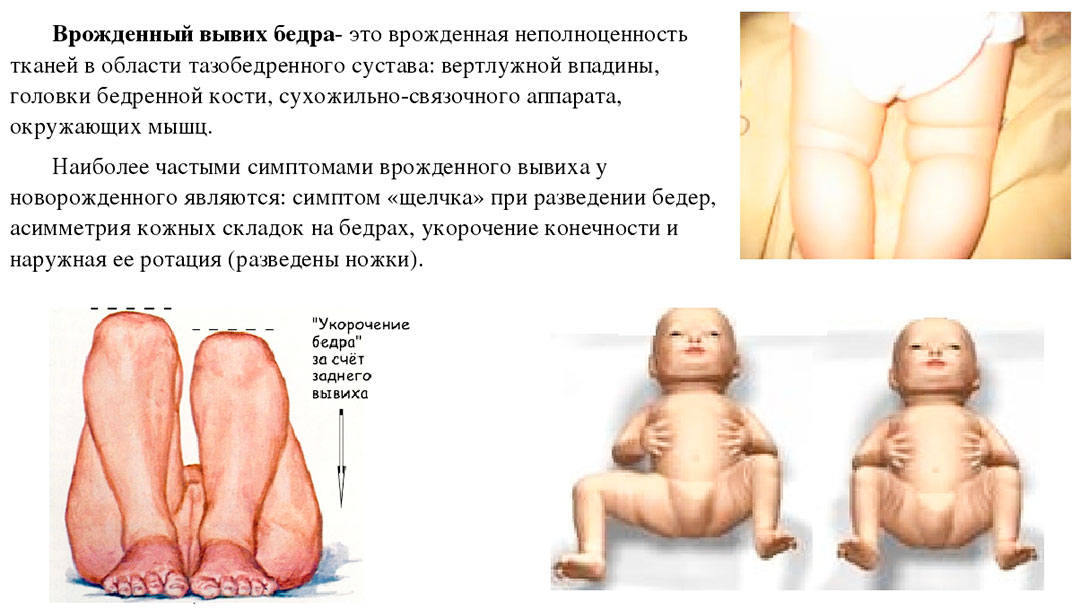
При вывихе проксимальная часть кости полностью находится вне суставной впадины. Представить, насколько тяжелой патологией является врожденный вывих и каковы последствия отсутствия его коррекции, можно увидев, как ходит ребенок при дисплазии и как изменена его походка.
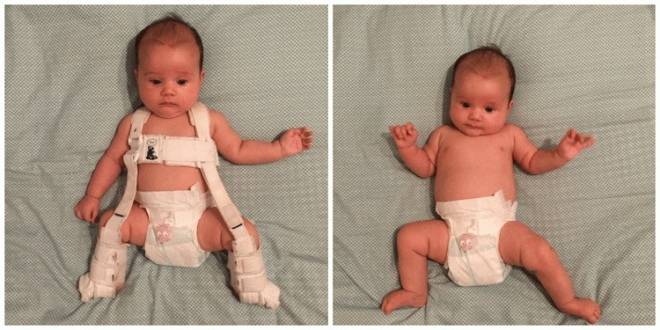
Один из методов коррекции последствий дисплазии ТБС у девочек
Девочка более подвержена риску возникновения и развития патологии. У девочек в 5 раз чаще наблюдаются нарушения. Чаще всего неправильное развитие отмечается в левом сочленении (60%). Встречаемость аберраций обеих суставов или только правого – одинакова.
Симптомы
Выявление первых симптомов анатомических дефектов крупных сочленений суставов проводится уже в первые месяцы после рождения малыша. Заподозрить болезнь можно уже у грудничка. При появлении первых признаков болезни следует показать малыша врачу-ортопеду. Доктор проведет все дополнительные обследования, которые позволят уточнить диагноз.

К наиболее характерным проявлениям и признакам болезни относятся:
- Асимметрия расположения кожных складок. Обычно они достаточно хорошо определяются у новорожденных и грудничков. Оценить данный симптом может каждая мама. Все кожные складки должны находиться приблизительно на одном уровне. Выраженная асимметрия должна насторожить родителей и натолкнуть на мысль о наличии у ребенка признаков дисплазии.
- Появление характерного звука, напоминающего щелчок, во время приведения тазобедренных сочленений. Также этот симптом можно определить при любых движениях в суставе, при которых происходит отведение или приведение. Этот звук возникает вследствие активных движений головки бедренной кости по суставным поверхностям.
- Укорочение нижних конечностей. Может встречаться как с одной стороны, так и с обеих. При двухстороннем процессе у малыша часто наблюдается отставание в росте. Если же патология возникает только с одной стороны, то у ребенка может развиться хромота и нарушение походки. Однако данный симптом определяется несколько реже, при попытках вставания малыша на ножки.
- Болезненность в крупных суставах. Этот признак усиливается при попытке ребенка встать на ножки. Усиление болезненности происходит при выполнении различных движений в более быстром темпе или с широкой амплитудой.
- Вторичные признаки заболевания: небольшая атрофия мышц в области нижних конечностей, как компенсаторная реакция. При попытках определения пульса на бедренных артериях может наблюдаться несколько сниженная импульсация.


Профилактика
Даже при наличии генетической предрасположенности болезни можно заметно снизить риск появления неблагоприятных признаков при развитии дисплазии. Регулярное соблюдение профилактических мер поможет заметно улучить самочувствие ребенка и снизить возможное наступление опасных осложнений.

Для того, что уменьшить риск возможного развития дисплазии, воспользуйтесь следующими советами:
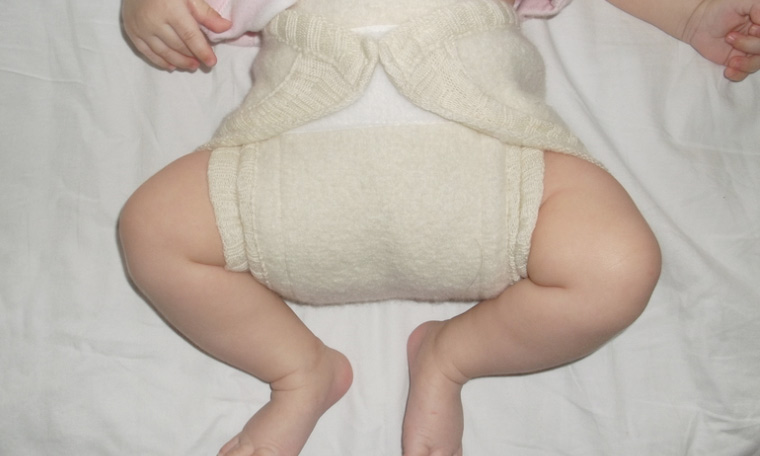
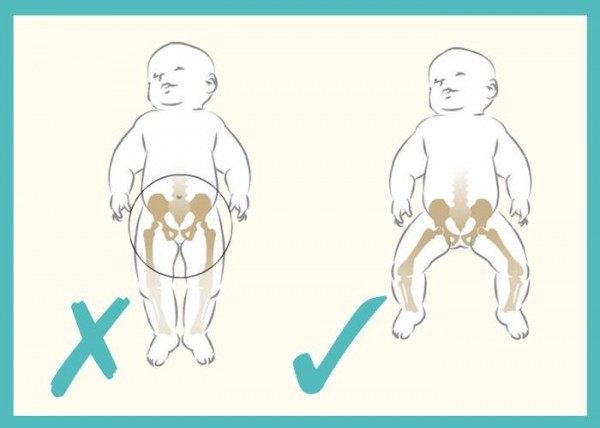
- Старайтесь выбирать более свободное или широкое пеленание, если у ребенка есть несколько факторов риска развития дисплазий крупных суставов. Такой способ пеленания может снизить риск развития нарушений в тазобедренных сочленениях.
- Контроль за здоровым течением беременности. Старайтесь ограничить воздействие различных токсических веществ на организм будущей мамы. Сильный стресс и различные инфекции могут вызвать разные внутриутробные пороки развития. Будущая мама обязательно должна следить за тем, чтобы обезопасить свой организм от контактов с любыми болеющими или лихорадящими знакомыми.
- Использование специальных автомобильных кресел. В этом случае ножки ребенка находятся в анатомически правильном положении в течение всего времени путешествия в машине.
- Старайтесь правильно держать ребенка на руках. Не прижимайте ножки малыша плотно к туловищу. Анатомически более выгодным положением считается более разведенное положение тазобедренных суставов. Также помните об этом правиле во время грудных вскармливаний.
- Профилактический комплекс гимнастических упражнений. Такую гимнастику можно выполнять уже с первых месяцев после рождения ребенка. Сочетание упражнений вместе с массажем заметно улучшает прогноз течения болезни.
- Выбирайтесь подгузники правильно. Меньший размер может вызвать вынужденное приведенное состояние ножек у ребенка. Не допускайте чрезмерного наполнения подгузника, меняйте их достаточно часто.
- Проходите регулярные обследования у врача-ортопеда. На таких консультациях обязательно должен побывать каждый малыш до наступления шестимесячного возраста. Доктор сможет установить первые признаки болезни и назначить соответствующий комплекс лечения.



О том, что такое дисплазия тазобедренного сустава, как лечится и в каком возрасте лучше всего начинать лечение, смотрите в следующем видео.
В зависимости от локализации прогноз на развитие коксартроза разный:
- Если поражена центральная часть сустава, заболевание, скорее всего, будет протекать спокойно, с болью средней выраженности. Консервативная терапия в таком состоянии дает продолжительный результат.
- Также хорошие прогнозы при локализации в нижнем полюсе тазабодренного сустава. Эта форма заболевания не очень агрессивна – недуг может медленно прогрессировать долгие годы.
- Коксартроз с поражением верхнего полюса – самый сложный, поскольку сопровождается омертвлением верхней части головки кости. Эта форма встречается в основном при врожденных аномалиях суставов. Прогнозы неблагоприятные: в большинстве случаев необходима операция.
В лечении коксартроза главное – вовремя и правильно поставить диагноз
Лечение дисплазии тазобедренных суставов у детей остеопатией
Дисплазия тазобедренного сустава — это врожденное заболевание, характеризующееся неправильным положением сустава относительно тазовой кости. При дисплазии головка бедренной кости расположена вне вертлужной впадины или выпадает оттуда. Патология может присутствовать как в одном, так и в обоих суставах. Корректировать дисплазию тазобедренных суставов можно и нужно, в противном случае болезнь может привести к нарушению опорной функции ног. Чем раньше будет начато лечение, тем быстрее и проще будет вернуть суставу нормальное положение. Одним из способов исправления дисплазии сустава является остеопатия. Остеопатические техники лечения настолько мягкие и безболезненные, что показаны даже новорожденным детям.
Лечение дисплазии тазобедренных суставов остеопатией
Остеопатия при дисплазии тазобедренных суставов – это современный и действенный способ лечения. Этот вид терапии, несмотря на свою «молодость», отлично зарекомендовал себя как метод восстановления нормального функционирования опорно-двигательного аппарата и других систем организма. Он основан на принципах биодинамики. Методика не предусматривает приема медпрепаратов, не несет риска травмирования, относительно безболезненна. Поэтому ее можно применять для лечения детей с рождения.
Остеопатия при дисплазии помогает устранить главный симптом заболевания – аномальное расположение головки сустава.
Дисплазия и остеопатия на стадии диагностики
Этот этап состоит из изучения данных исследований, опроса родителей и осмотра. Опытный остеопат способен прощупать с помощью рук все отклонения в локации костей, связок и суставов.
Процедура остеопатии тазобедренного сустава
Действия терапевта направлены на возвращение сустава в нормальное физиологическое положение. Это дает возможность вернуть ему естественную подвижность.
Очень важно, что, при дисплазии ТБС у новорожденных остеопатия помогает быстро устранить незрелость тканей. Ведь применяя специальные методики, остеопат устраняет перенапряжение мышц, нормализуя их тонус
Также наблюдается улучшение кровоснабжения хрящей и костей, восстановление иннервации сустава, налаживается лимфооброт. Благодаря нормализации обмена веществ удается стимулировать развитие ТБС до физиологической нормы.
В сочетании с остеопатией более эффективно действует физиотерапия. В большинстве случаев удается сократить срок ношения ортопедических приспособлений. Применение терапии существенно уменьшает вероятность хирургического вмешательства. Преимущество остеопатии – отсутствие дискомфорта для малыша во время процедуры.
Чем раньше вы приступите к лечению у остеопата, тем выше шанс избежать рецидива. Продолжительность курса обычно составляет около 3-6 месяцев для новорожденных детей. Специалист может диагностировать болезнь на начальной стадии и успешно ее излечить. Иногда для этого достаточно несколько сеансов. Для детей старше года процесс лечения является очень длительным, сложным и не всегда удачным. Поэтому стоит немедленно обратиться к терапевту, если ваш ребенок находится в зоне риска или у него заметны даже незначительные признаки дисплазии.
Процесс расшифровки результатов обследования
После того, как доктор-рентгенолог получает снимки рентгенографии, ему необходимо осуществить их интерпретацию, и составить заключение.
Для расшифровки результатов существует специальная техника, названная схемой Хильгенрейнера. В ней фигурируют такие категории:
- ацетабулярный угол;
- линия Хильгенрейнера;
- расстояние между метафизарными пластинками и линией Хильгенрейнера, обозначаемое буквой h;
- расстояние от h до нижних контуров вестибулярной пластины, обозначаемое как d.
Ацетабулярный угол определяется как область между двумя плоскостями – линией эпсилонобразных хрящей и касательной, проходящей вдоль края суставных впадин.
Линия Хильгенрейнера проводится горизонтально, через У-образные хрящи по нижним точкам подвздошной кости.
Расстояние h отсчитывается от линии Хильгенрейнера до середины метафизарной пластинки проксимального отдела кости бедра. По нему можно отследить, на сколько смещена головка кости бедра по отношению ко впадине сустава.
Промежуток d показывает латеральное смещение головки по сравнению с вертлужной впадиной.
Схема даёт возможность представления сустава в трёхмерной проекции. Даже на самых ранних стадиях она даёт возможность обнаружить большинство патологий и нарушений развития сустава.
Для большей достоверности в схеме предусмотрено проведение дополнительных показателей – линии Кальве и Шентона. Первая из них соединяет верхний край шейки бедра с наружным краем подвздошной кости, и в норме она должна быть непрерывной. Если линия прерывается, это может говорить об отсутствии целостности суставного аппарата.
Линия Шентона представляет собой продолжение окружности вертлужной впадины, в виде проекции на медиальную поверхность шейки бедра. Её разрыв означает латерально-проксимальное смещение бедренной кости.
Как расшифровывается рентгенограмма тазобедренного сустава ребёнка по схеме Рейнберга
В этой технике интерпретации снимков используются срединная крестцовая линия, горизонтальная линия, проходящая через верхушки У-образных хрящей и центры ядер окостенения в головках бедренной кости (линия А), а также вертикальная линия, проведённая через верхне-латеральный выступ вертлужной впадины (линия Б). Кроме того, определение нормы состояния сустава связано с расположением нижнего края шейки бедра – при нормальном развитии сустава он пересекает нижний контур паховой кости.
Между линией Б и срединной крестцовой проводится вспомогательная линия Б1, длина которой помогает оценить состояние сустава.
Дисплазия определяется, если проксимальный конец бедренной кости находится выше линии А и как бы снаружи от плоскости Б.
Что представляет собой схема Омбредана
В процессе исследования результатов рентгенографии, врач на снимке проводит по синостозам горизонтальную линию, соединяющую лонную и подвздошную кости. Вертикально опущенный перпендикуляр проводится к наружному краю вертлужной впадины сустава. Этим перпендикуляром суставная полость делится на равные сегменты, по отношению к которым и оценивается соответствие анатомии сустава нормальным показателям.
Норма и отклонения на снимке тазобедренных суставов
Полученное изображение сустава, если он находится в нормальном состоянии, визуализирует головку бедренной кости, расположенную в суставной впадине, имеющей вид выемки. В центре головка крепится к поверхности впадины круглой связкой и капсулой сустава. Сверху головка удерживается в нормальном положении с помощью лимбуса – хрящевой пластины. Весь суставный аппарат поддерживается снаружи мышечным корсетом бедра.
Дисплазия на снимке характеризуется задержкой развития окостенения. Ядра окостенения имеют маленький размер по сравнению с нормой. Вывих или подвывих можно обнаружить по латеральному и вертикальному смещению этих ядер, благодаря применению схем Омбредана, Рейнберга, Хильгенрейнера.
Как понять, что у вас коксартроз
Кости тазобедренного сустава покрыты суставным хрящем, который обеспечивает мягкое скольжение и помогает распределять нагрузку во время ходьбы. Суставная жидкость выполняет амортизирующую и питательную функцию. На фоне развития коксартроза характеристики суставной, или синовиальной жидкости меняются – она больше не способна достаточно смазывать хрящевую ткань. Хрящ подсыхает, истончается – кости сустава начинаются тереться друг о друга и деформироваться.
На разных стадиях эти процессы сопровождаются:
- болью в паху и бедре;
- болезненностью во время ходьбы, подъема со стула или с кровати;
- хрустом в суставе;
- ограничением подвижности;
- небольшим прихрамыванием вследствие атрофии мышц бедра.
Лечение дисплазии тазобедренного сустава
Лечение при выявлении дисплазии следует начинать незамедлительно. Пока скелетная система не сформировалась окончательно, терапия эффективна и не будет длительной.
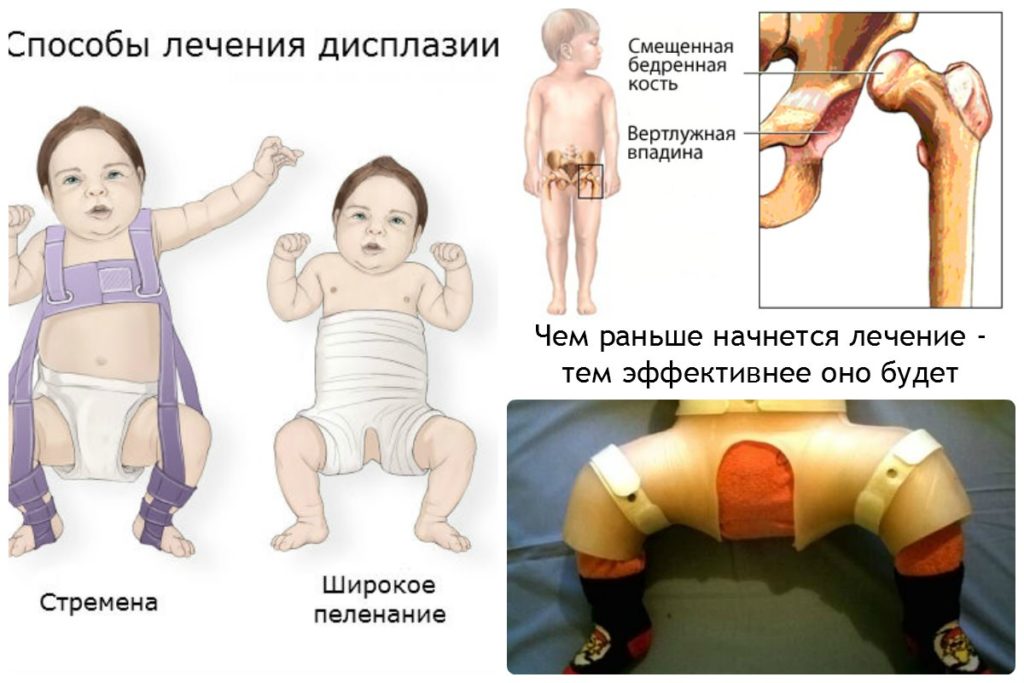
Сразу после рождения специалист назначает широкое пеленание ножек, колен. Пеленку складывают таким образом, что свободные ее концы образуют большой треугольник, а из внутренних углов формируется сложенный в несколько раз прямоугольник. Ребенка кладут на пеленальный стол, чтобы верхняя часть треугольника находилась по центру спинки, а концы – под коленями малыша. Плотный прямоугольник находится между ножками.
При этом колени согнуты, бедра отведены в стороны. Прямоугольник подворачивается, и бедра заворачиваются свободными концами пеленки. Как лечить дисплазию тазобедренного сустава у ребенка с помощью свободного пеленания должен показать на консультации специалист и необходимо точно следовать указаниям.
Врач также должен рекомендовать специальные упражнения. Как можно чаще необходимо выкладывать малыша на спинку и разводить ножки, которые согнуты. Полезны водные упражнения после рождения во время купания, плаванье на животе, позволяющие хорошо отводить ножки в стороны.
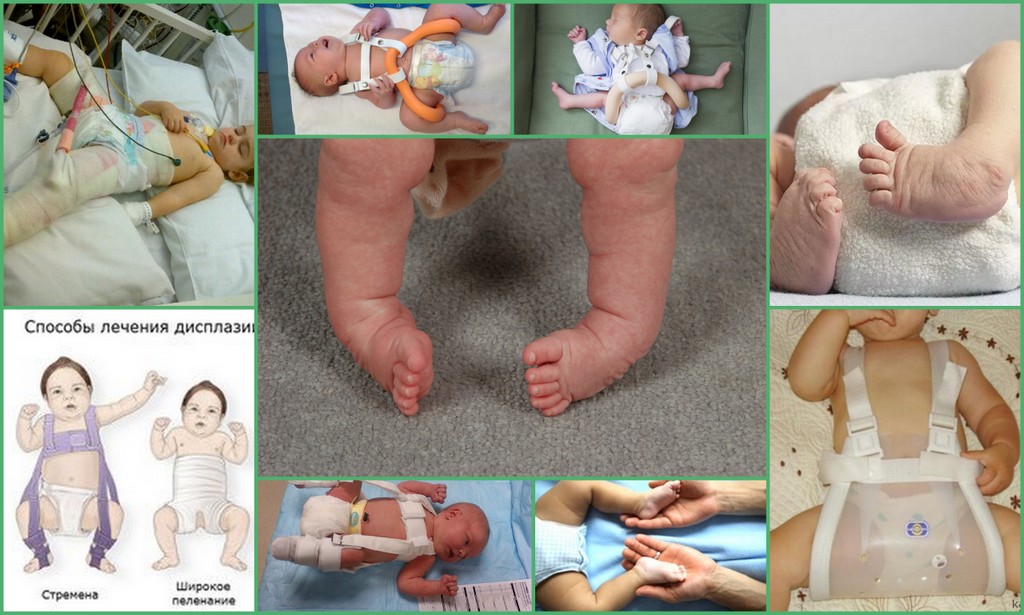
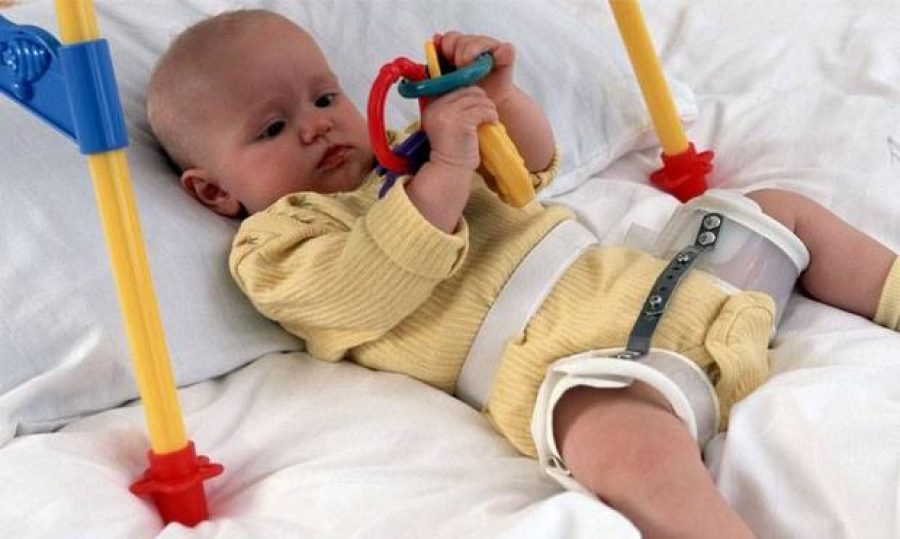
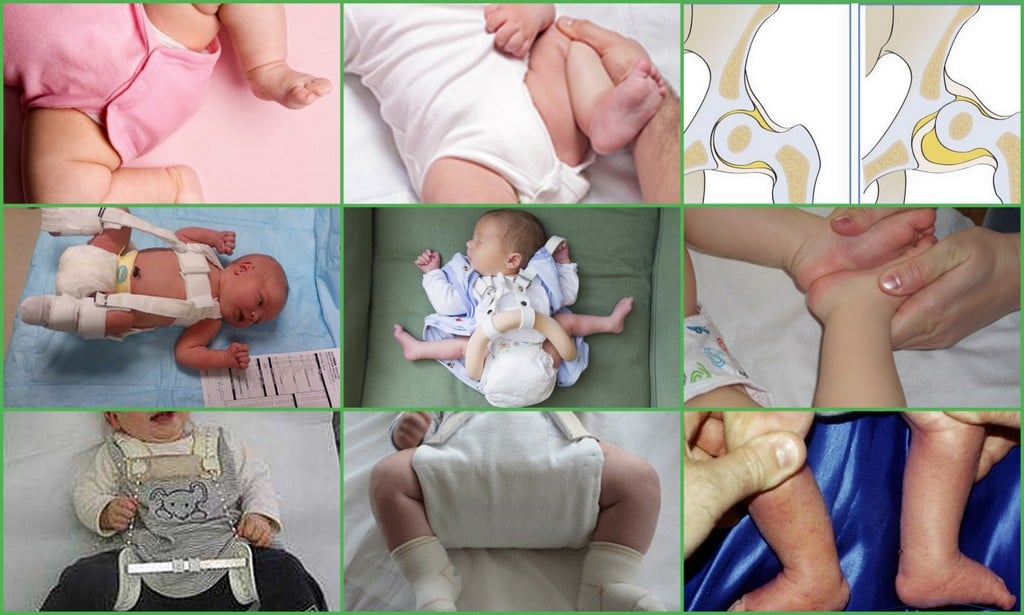
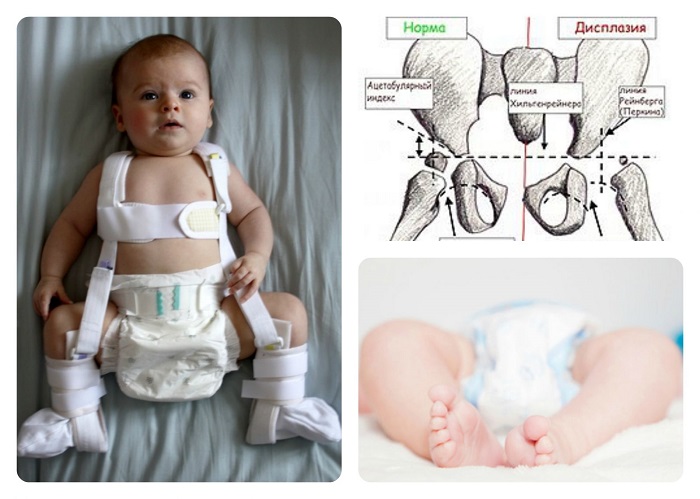
При тяжелой форме дисплазии, если пеленание не дает ожидаемого результата ортопед может назначить ношение:
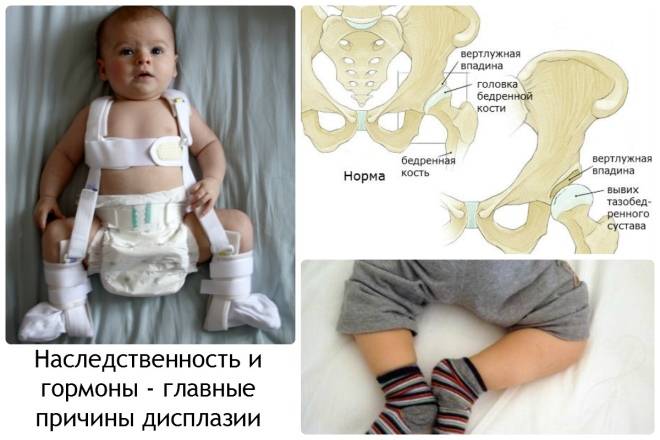
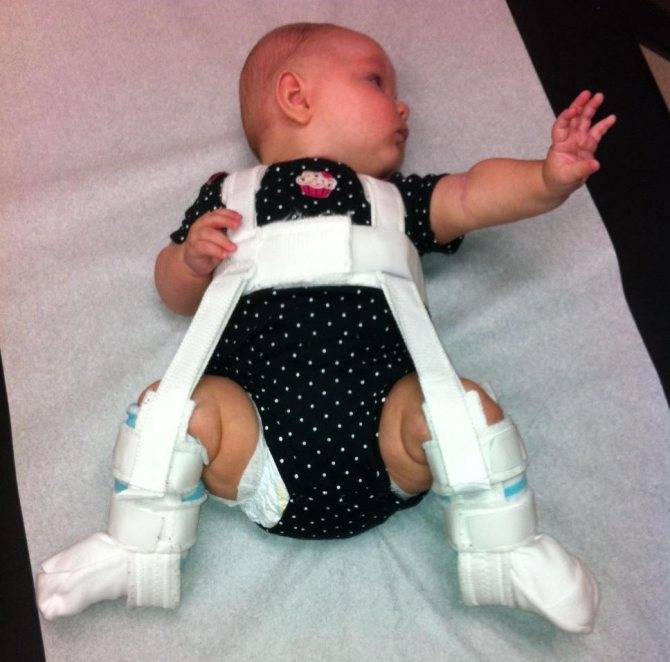
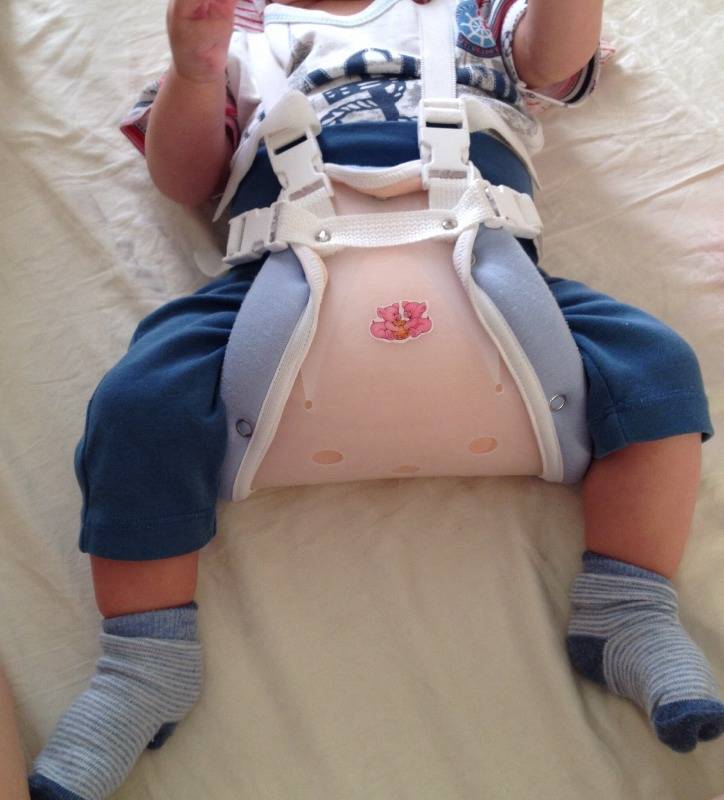
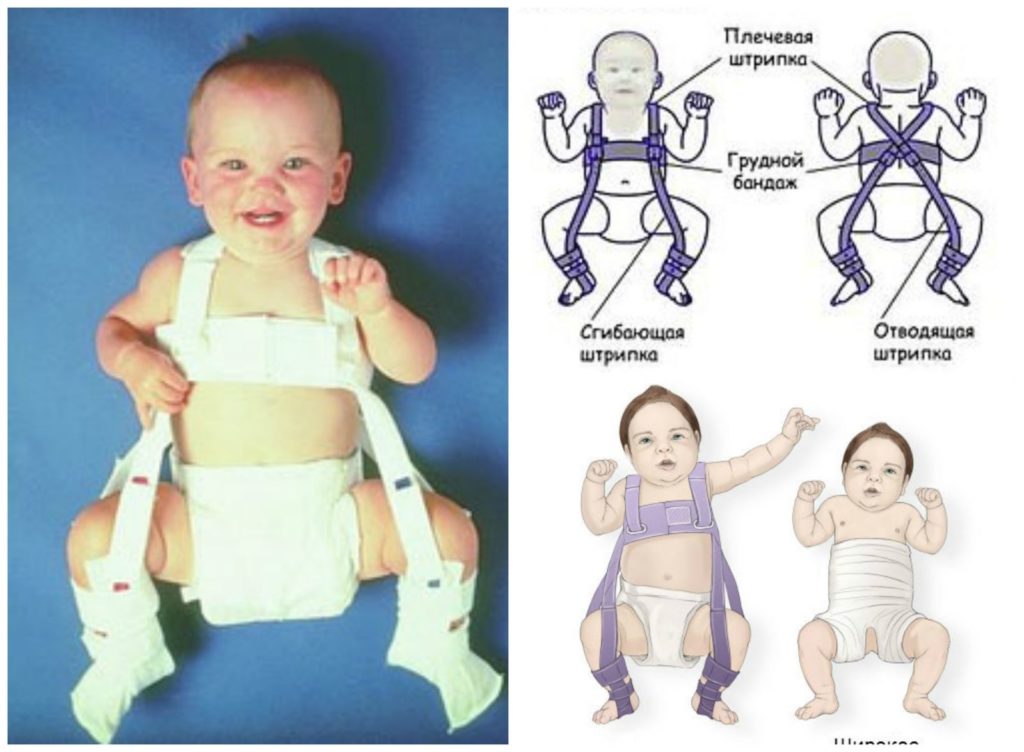
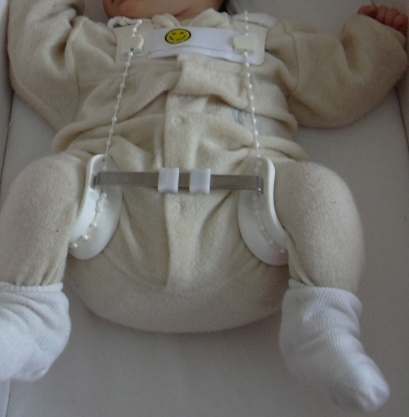
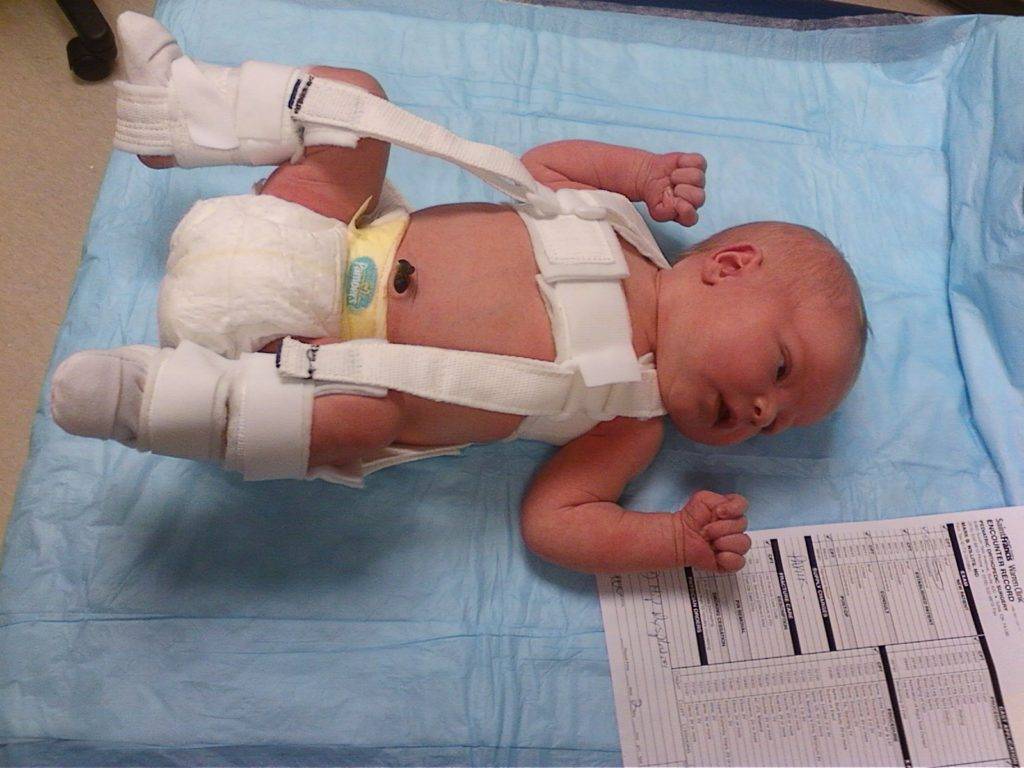
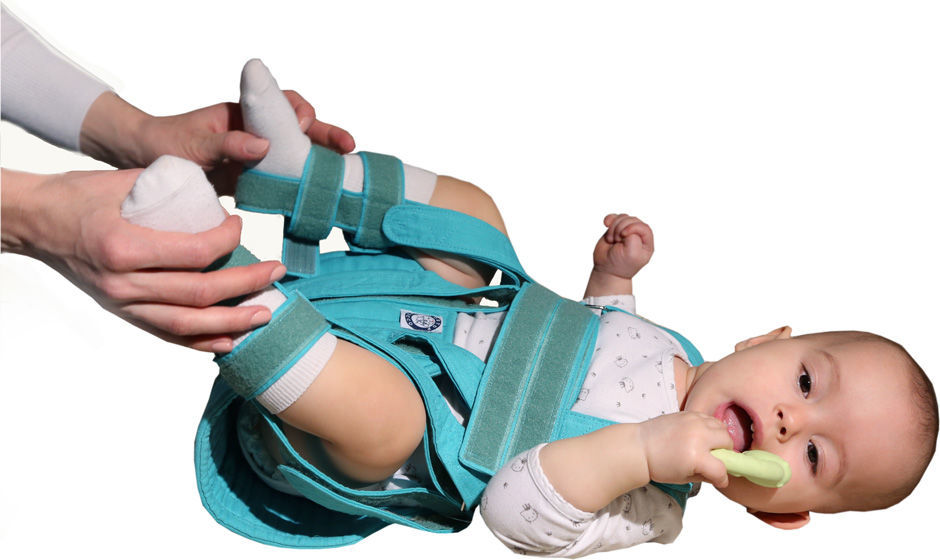
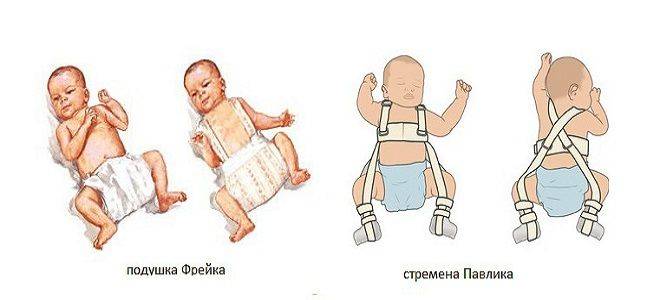
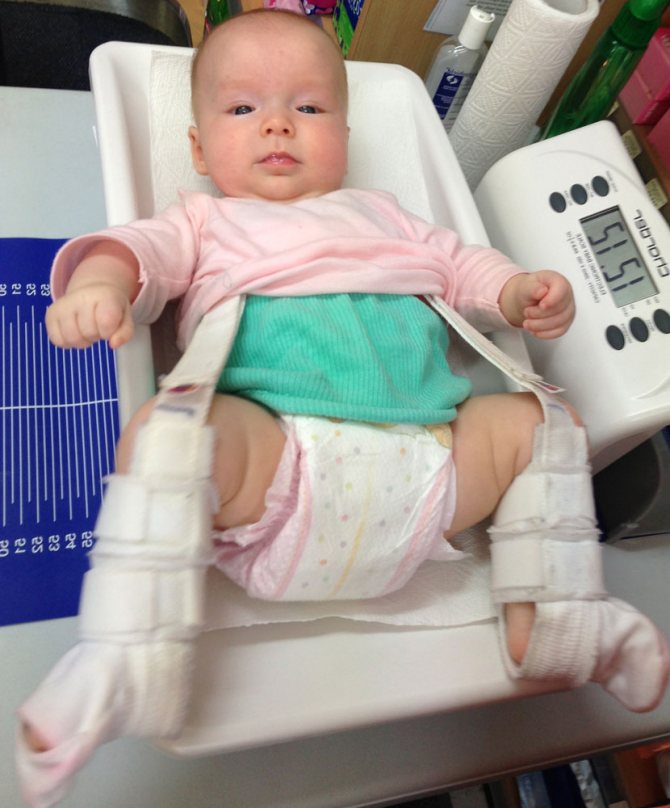
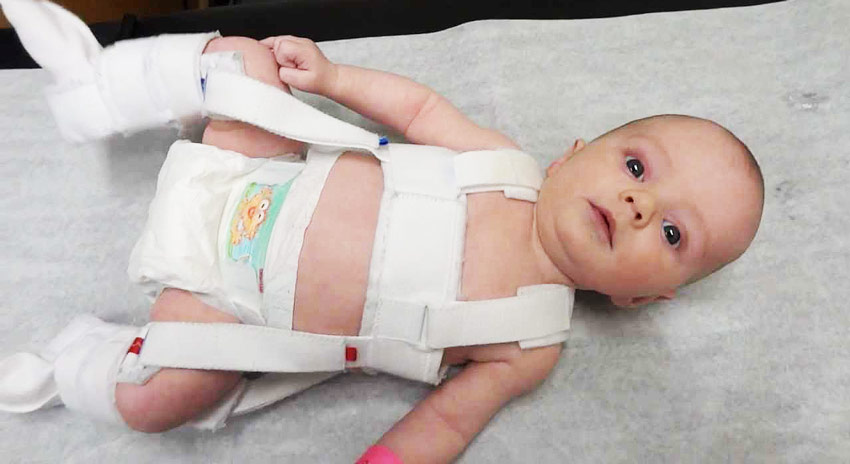
- Стремян Павлика – одного из самых эффективных ортопедических устройств. Оно состоит из системы ремней, выполненных из мягких, прочных, гипоаллергенных тканей. С их помощью сустав фиксируется в нужном положении до тех пор, пока суставной аппарат не окрепнет. Стремя обеспечивает подвижность сочленения бедра, что предупреждает некроз эпифиза бедренной кости. Врач назначает ношение стремян ребенку с 3 недель до 9 месяцев.
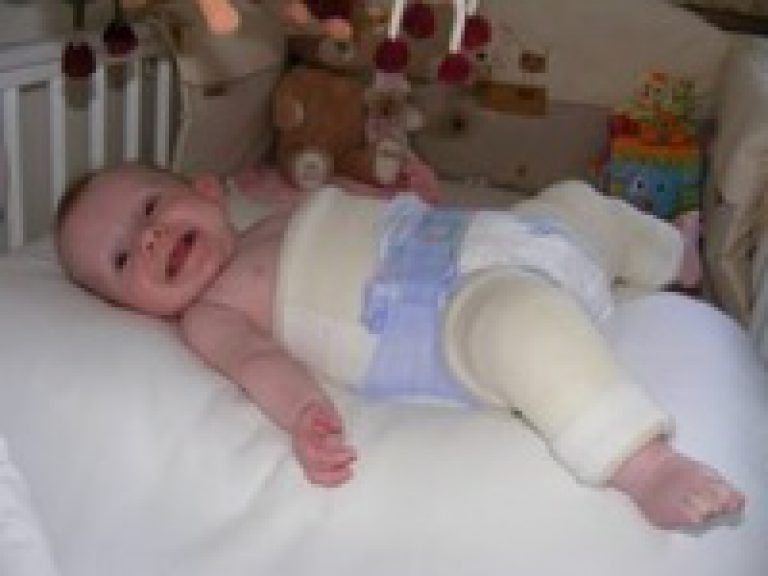
- Шины Фрейка – пособие выглядит как подушка или перинка с помощью, которой ножки малыша фиксируются в положении разведения, согнутыми. Подушка прокладывается между ножками и крепится с помощью плечевых лямок или широкого пояса. С ростом ребенка конструкция меняется на больший размер. Самый маленький размер шины рассчитан на ребенка в возрасте 1 месяца, а самый большой на девятимесячного.
Когда ребенок начинает ходить, ему устанавливают специальные приспособления-расширители, не мешающие движениям и удерживающие бедра в правильном положении.
Ортопед перед началом лечения обязан предупредить родителей, что процесс выздоровления длительный, требует терпения, упорства и четкого соблюдения рекомендаций. В процессе лечения врач проводит скрининговые исследования. С помощью УЗИ он контролирует процесс созревания тазобедренного сустава, нормальное положение его частей и, при необходимости, вносит коррекции для терапии вывиха.
Для ускорения лечения заболевания методики дополняют физиотерапией:
- массажем;
- бальнеологическими процедурами;
- ЛФК;
- витаминотерапией.
Только ортопед принимает решение, как лечить дисплазию тазобедренного сустава у ребенка. Следует помнить, что заболевание приводит к тяжелым осложнениям, воспалению и деформации сустава (коксартроз, артроз), укорочению конечности, неправильной походке, инвалидности.
В особо сложных случаях и если время упущено назначают оперативное лечение:
- вправление бедра;
- транспозиция ветлужной впадины;
- остеотомия таза с корригирующей остеотомией бедра.
Современные методы лечения предусматривают на ряду с традиционными и медикаментозную терапию. Для улучшения микроциркуляции в тканях сустава назначают детям старше 1 года препараты – Компламин, Теоникол, Курантил, Трентал.
Чем раньше начато лечение, тем лучше результаты будут получены. Дисплазия тазобедренных суставов у детей, лечение которой начинали с трехмесячного возраста, полностью устранялась за срок не более 6 месяцев. Малыши в возрасте 3-6 месяцев лечились от 6 до 9-12 месяцев. В возрасте старше 9 месяцев при том же сроке результат был хуже.