Как лечить синдром короткой кишки у детей и взрослых?
Интенсивность клинических проявлений патологии и самочувствие больного определяют терапевтическую тактику. Врачи предпочитают руководствоваться общими методиками лечения, которые включают в себя коррекцию рациона и прием лекарственных препаратов. В особо серьезных случаях может потребоваться хирургическое вмешательство.
Больным с диагнозом «синдром короткой кишки» показана строгая диета. Она подразумевает исключение из рациона жирной и жареной пищи, алкогольных напитков. Врачи рекомендуют отдавать предпочтение постным блюдам (нежирное мясо, рыба, овощи и фрукты, каши на воде). Для восполнения дефицита кальция необходимо увеличить количество кисломолочных продуктов
Цельное молоко у многих больных провоцирует усиление диареи, поэтому употреблять его следует с осторожностью. Еду рекомендуется готовить на пару, но без добавления специй и других усилителей вкуса
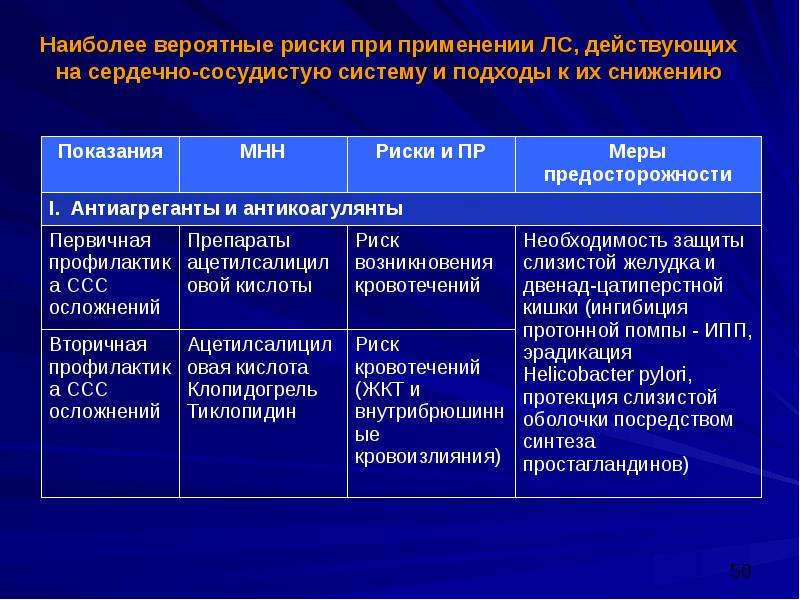
Синдром короткой кишки нельзя вылечить без применения лекарственных препаратов. Их использование необходимо для купирования клинических проявлений. Пациентам назначают противодиарейные средства («Лоперамид»), витаминные комплексы и медикаменты для снятия симптомов обезвоживания («Регидрон»). Для нормализации показателей кислотности желудочного сока используют антациды. К помощи хирургического вмешательства прибегают только при осложненном течении недуга, когда консервативная терапия оказывается неэффективна. Это может быть трансплантация части кишки или создание в органе искусственного клапана. Подобные операции достаточно результативны, но иногда непредсказуемы.

К сожалению, не всегда перечисленные варианты лечения приносят желаемые результаты. Особенно часто неблагоприятный прогноз наблюдается у малышей. В таком случае больные переводятся на внутривенное питание. После адаптации организма его концентрацию постепенно увеличивают. Это очень длительный процесс, который требует нескольких госпитализаций и терпения со стороны родителей.
Диагностика болезни
Распознавание патологии проводится по данным ультразвукового исследования плода во II триместре беременности. Есть данные об успешной диагностике гастрошизиса в более ранние сроки, вплоть до 12 недель. Однако в таком случае значительно повышается вероятность ложноположительного результата. На малых сроках беременности у плода может определяться кишечная грыжа, которая не является патологией и в дальнейшем исчезает.
При гастрошизисе врач УЗИ-диагностики определяет в амниотической жидкости плода возле его брюшной стенки петли кишечника, а иногда и другие органы. Точность диагноза во II – III триместре составляет 75 – 95%. Она зависит от срока беременности, расположение плода, размера дефекта и количества органов, выпятившихся из брюшной полости ребенка.

Диагностика болезни
Другие обследования, включая амниоцентез и генетическое картирование, не рекомендуются, так как в этом случае не дают дополнительной информации. В крови может быть обнаружен повышенный уровень альфа-фетопротеина, однако этот признак неспецифичен.
При обнаруженном гастрошизисе рекомендуется регулярный УЗИ-контроль. Если при повторных исследованиях определяется уменьшение дефекта, расширение петель кишечника, утолщение кишечной стенки, это может свидетельствовать об ущемлении кишки и требует досрочного родоразрешения.
Прогноз заболевания
При изолированном гастрошизисе прогноз благоприятный. После своевременного хирургического лечения по данным зарубежных авторов выживают более 90% младенцев. В России этот показатель колеблется от 90 до 55%, что связано с поздним обращением некоторых женщин за медицинской помощью, а также с возможностями родильных домов по своевременной коррекции порока.
Неблагоприятный исход связан с выпадением большей части кишечника или печени. После операции гибель ребенка может наступить вследствие септических (инфекционных) осложнений, нарушений пищеварения, а также недоношенности. Вероятность рождения второго ребенка с такой же патологией составляет около 5%.
При небольшом изолированном гастрошизисе дефицит питания у детей отсутствует, они растут и развиваются соответственно возрастным нормам. В тяжелых случаях возможна задержка роста и дефицит массы тела.
Подходы к лечению гастрошизиса
Мониторинг внутриутробного развития ребёнка
Младенцы с гастрошисизом должны тщательно контролироваться на протяжении всей беременности на предмет задержки внутриутробного развития и повреждения кишечника. Кишечник может быть повреждён из-за воздействия амниотической жидкости или нарушения кровотока в затронутой части органа.
Не существует никаких методов внутриутробного вмешательства для младенцев с гастрошизисом. Состояние не может быть исправлено во время беременности. Данную патологию необходимо лечить сразу после рождения ребёнка.
Место, срок и способ родоразрешения
Роды необходимо планировать в больнице с отделением интенсивной терапии новорождённых. Проведение кесарева сечения рекомендуется через 36 недель вынашивания плода, если лёгкие ребёнка достаточно зрелы (это определяется при помощи УЗИ). Раннее родоразрешение помогает предотвратить дальнейшее раздражение кишечника.
Операция у любого ребёнка с гастрошизисом должна быть выполнена, как только состояние младенца стабилизируется, обычно в течение 12 — 24 часов после рождения. Младенец не может выжить с находящимся вне тела кишечником.
Медицинский уход
После рождения ребёнок должен быть помещён под лучистым нагревателем. Высвобожденная кишка располагается на верхней части живота младенца и завёрнута в пластиковую (полиэтиленовую) термоизолирующую повязку, чтобы избежать прикосновения к брыжейке кишечника.
Мочевой катетер должен быть вставлен для контроля выхода мочи и оценки жидкостной реанимации. Необходимо провести ректальное обследование для расширения анального канала. Для уменьшения выпячивания внутренних органов проводится эвакуация мекония из сигмовидной кишки.
Для предотвращения заражения органов брюшной полости вводят антибиотики широкого спектра действия.
Осуществляется внутривенное введение питательных веществ в период дисфункции ЖКТ.
Хирургическое вмешательство
Кишечник помещается обратно в живот ребёнка, а брюшная полость закрывается, если:
- снаружи находится относительно небольшой объём кишечника;
- кишечник не сильно увеличен и не повреждён.
По возможности операция проводится в день рождения ребёнка.
Вмешательство проводится в несколько этапов в следующих более тяжёлых случаях:
- вне тела находится большой объём кишечника;
- кишечник сильно раздут;
- живот младенца не имеет достаточного места для удержания всего кишечника.
В такой ситуации проводится несколько операций, чтобы медленно поместить кишечник /органы обратно в живот.
При поэтапном вмешательстве кишечник заворачивается в повязку, которая прикрепляется к животу
Каждый день повязка затягивается, а часть кишечника осторожно вдавливается внутрь. Когда весь кишечник находится внутри, повязка удаляется, и живот закрывается.
Примерно у 10 % младенцев, родившихся с гастрошизисом, часть кишечника не развита правильно. В этих случаях некоторым детям может потребоваться:
- резекция кишечника — операция необходима, когда часть кишечника сильно повреждена;
- колостомия — выводится один конец толстой кишки через отверстие (стому), выполненное в брюшной стенке. Стул, перемещающийся по кишечнику, стекает через стому в сумку, прикреплённую к животу;
- необходимость в трансплантации кишечника возникает редко.
Послеоперационный уход
Кишечник, развившийся за пределами тела ребёнка, нуждается в исцелении и нормализации здорового функционирования. В первые несколько недель жизни младенец должен получать все необходимые питательные вещества внутривенно. Также может потребоваться антибактериальная терапия для предотвращения инфекции.
Когда кишечник ребёнка начнёт функционировать, как правило через две — три недели – можно будет давать ему грудное молоко или специальную молочную смесь.
После выписки из больницы ребёнка есть небольшой риск развития обструкции кишечника из-за рубцовой ткани или излома в петле кишечника. Симптомы обструкции кишечника включают:
- желчная (зелёная) рвота;
- раздутый желудок;
- отказ от пищи.
При возникновении любого из этих симптомов немедленно обратитесь к педиатру.
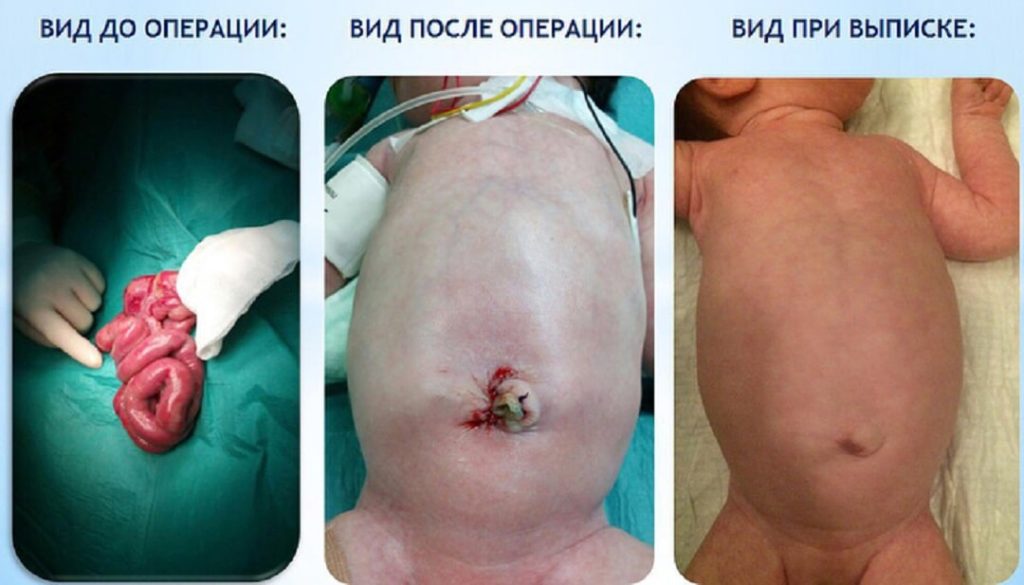
Лечение гастрошизиса
Основное лечение гастрошизиса – хирургическая пластика. Непосредственно после кесарева сечения ребенку выполняется обвертывание кишечника стерильной салфеткой и постановка назогастрального зонда с целью декомпрессии. По показаниям осуществляется инфузионная терапия. Сроки проведения пластики могут колебаться от нескольких часов до 3 суток. Оптимальным временем для оперативного вмешательства считаются первые 3-4 часа с момента рождения ребенка, поскольку каждые последующие 120 минут промедления вдвое увеличивают риск летального исхода.
На данный момент для устранения патологии применяются первичная пластика передней брюшной стенки и отсроченная пластика с использованием временного синтетического покрытия. Первый вариант подразумевает немедленное погружение кишечника в брюшную полость с коррекцией дефекта собственными тканями ребенка. Недостатком первичной пластики является повышение внутрибрюшного давления, которое может приводить к осложнениям, в том числе – компрессии нижней полой вены, дыхательной, сердечной и почечной недостаточности, тромбозу, ишемии, некрозу и перфорации кишечника.
Из-за риска возникновения перечисленных осложнений некоторые специалисты предпочитают отсроченную пластику с использованием вспомогательных материалов, при помощи которых формируется временный экстраабдоминальный мешок. Суть метода состоит в постепенном отсроченном погружении кишечника в брюшную полость с репозицией органов. В качестве материалов для формирования экстаабдоминального мешка могут применяться биологические (ксеноперикард, твердая мозговая оболочка, остатки ткани пуповины) и синтетические (силастиковое покрытие, лавсан, поливинилхлорид, полипропилен) имплантаты. На данный момент существуют готовые силастиковые мешки с упруго-эластическим кольцом, выполняющие функцию временной полости для кишечника.
Вторые роды: на какой неделе обычно рожают по статистике?
 Этот вопрос остается загадкой не только для будущих мам, но и для врачей, ученых. Данные о сроке вторых родов являются основой для разработки новых подходов к ведению повторных родов, предупреждения различных патологий и организации системы родовспоможения.
Этот вопрос остается загадкой не только для будущих мам, но и для врачей, ученых. Данные о сроке вторых родов являются основой для разработки новых подходов к ведению повторных родов, предупреждения различных патологий и организации системы родовспоможения.
Статистика утверждает, что чаще всего рожать во второй раз приходится на 38-39 неделе. Однако бывают и исключения, когда у второродящей мамы рождается переношенный ребенок.
Срок повторных родов во многом зависит от течения беременности и многих других факторов:
- степени созревания плаценты – при быстром старении плаценты увеличивается риск преждевременного рождения ребенка, особенно, если для женщины это вторые роды. На какой неделе обычно рожают при данной патологии – зависит от выполнения плацентой своих функций;
- состояния шейки матки – у женщин, которые собираются рожать во второй раз, шейка матки созревает практически всегда своевременно. Чаще всего сглаживание шейки и её раскрытие на 1-2 пальца наблюдается уже на 37 неделе;
- длительности менструального цикла и поздней овуляции – предполагаемый срок родов гинекологи обычно рассчитывают, учитывая первый день менструального цикла. Основой для этих расчетов является овуляция, которая при длине цикла 28-30 дней происходит на 13-14 день. Но длительность цикла у некоторых женщин может составлять 35 дней, поэтому статистика может оказаться необъективной;
- многоводия или маловодия – многоводие является частой причиной преждевременных вторых родов, маловодие же, наоборот, приводит к тому, что будущая мама перенашивает беременность;
- психологического состояния – повторнородящая женщина, как правило, более эмоционально стабильна, поэтому может рожать в срок либо перенашивать. Благодаря спокойствию будущей мамы процесс гормональных изменений нормальный, и роды происходят своевременно.
Существуют и народные приметы, которые якобы помогают предсказать, какая неделя беременности станет последней перед родами. Говорят, что мальчикам чаще свойственно дольше «сидеть» в животиках у мам, а девочки созревают и рождаются быстрее. Однако, и практика, и статистика это мнение никак не подтверждают.
На каком сроке могут быть проблемы при вторых родах по статистике?
Основной фактор, который определяет, нормальный ли процесс родов или нет – степень созревания плода. Полностью сформировавшимся считается ребенок на 37-38 неделе, с этого срока и можно рожать.
Медицинская статистика показывает, что женщина, которая родила первенца на сроке 40 недели, разрешится от бремени во второй раз на 40-42 неделе. И это нормальный случай.
Родовой процесс у повторнородящих женщин отличается внезапным началом, более интенсивными схватками и меньшей продолжительностью. Поэтому при появлении первых признаков родов, особенно на сроке 37 неделя и более женщине нужно обратиться за медицинской помощью к врачу.
Проблемы в родах могут возникать у будущих мам, которые перенесли заболевания мочеполовой системы, а также у рожениц, которым пришлось рожать в первый раз посредством кесарева сечения. Решение о том, что процесс родов в этом случае должен быть естественный, принимают специалисты, оценив все возможные риски.
Преждевременные роды (до 37 недели) являются самой большой опасностью для женщин, которые собираются рожать как в первый, так и во второй раз. Рождение ребенка раньше срока может быть обусловлено многими факторами.
Риск преждевременных родов повышен у любительниц домашних животных – переносчиков токсоплазмоза, у женщин, не понимающих, что в их положении стоит ограничить физические нагрузки, отказаться от высоких каблуков и бросить курить. Особую категорию женщин, склонных к преждевременному рождению второго ребенка, составляют будущие мамы с многоплодностью.
Преждевременное рождение ребенка грозит и парам с различной группой крови и резус-фактором.
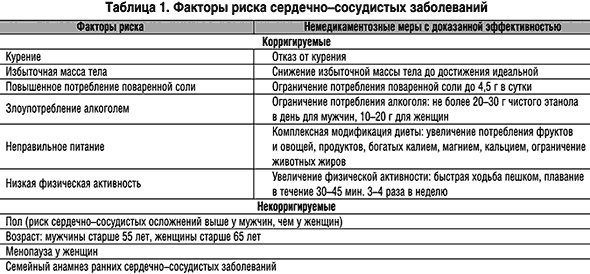
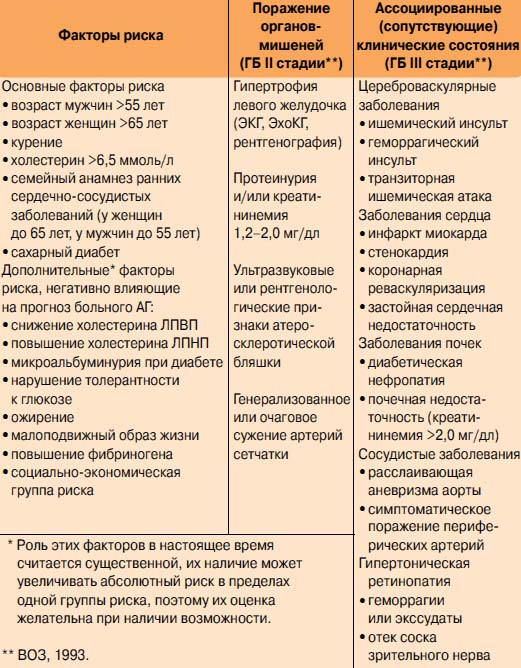
Факторы риска болезни Паркинсона
Согласно исследователям, повлиять на развитие болезни могут в основном гены и окружающая среда.
Основные факторы риска:
- близкие родственники с болезнью Паркинсона
- воздействие пестицидов и тяжелых металлов
- депрессия
- возраст старше 50 лет
Болезнь Паркинсона не относится к наследственным заболеваниям, но может быть связана с генетикой.
Примерно в 15% случаев у пациентов действительно можно заметить генетические предпосылки: некоторые варианты генов чаще находят у людей, которых болезнь поражает в молодом возрасте. Тем не менее, генетическая предрасположенность вовсе не значит, что человек заболеет: образ жизни и среда могут свести на нет этот риск.
Пестициды, которые часто используют в промышленности, могут вызывать неврологические изменения в мозге человека при постоянном контакте. При этом возникает состояние, похожее на поломку генов, и риск развития болезни увеличивается. Считается, что люди, которые постоянно подвергаются действию пестицидов, в 2.5 раза более склонны к болезни Паркинсона.
Тяжелые металлы, злоупотребление алкоголем и наркотиками нарушает нормальную выработку нейромедиаторов. Из-за этого целые сети нейронов теряют способность корректно принимать и передавать сигналы. В итоге риск развития “паркинсона” увеличивается.
Симптомы
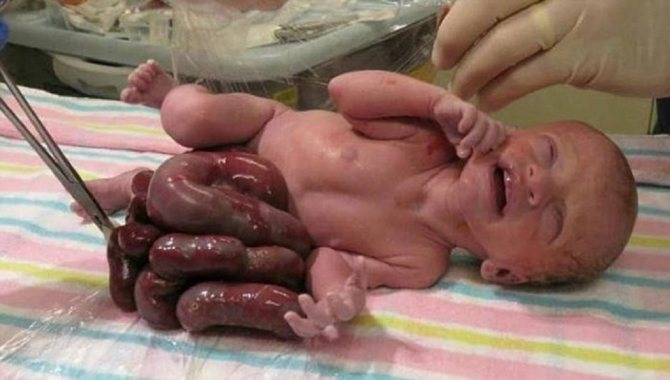
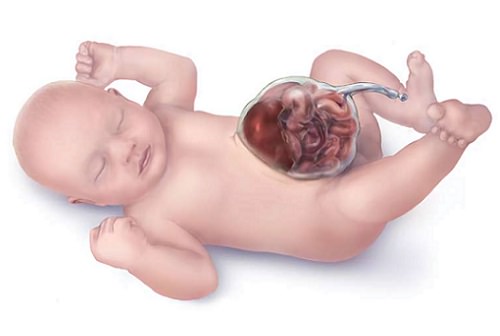
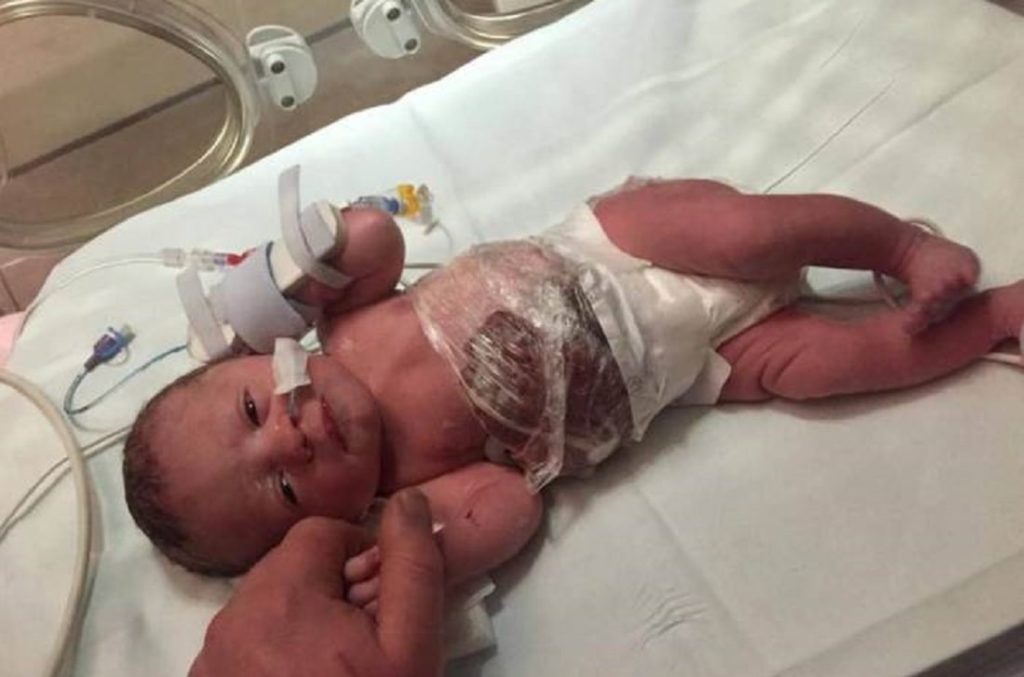
Клиническое проявление гастрошизиса – эвентрация (выпадение) органов брюшной полости через сквозной дефект передней стенки живота.
Чаще выпадают желудок, петли тонкого кишечника и толстый кишечник, реже – мочевой пузырь, матка с придатками у девочек, семенники у мальчиков (если на момент рождения они еще не спустились в мошонку).
Кишечник имеет характерный вид: петли его атоничны, отечны, расширены (до нескольких сантиметров), перистальтика угнетена, пульсация сосудов брыжейки слабо выражена. Иногда петли спаяны в единый конгломерат, поверхность их покрыта «панцирем» из фибрина и отложений коллагена.
Цвет эвентрированных органов варьирует от зеленовато-серого до багрово-синюшного. Зачастую при гастрошизисе у ребенка имеются признаки внутриутробно перенесенного химического перитонита.
Дети с гастрошизисом обычно появляются на свет раньше предполагаемой даты родов (средний гестационный возраст – 37-38 недель), функционально незрелыми.
Взаиморасположение органов брюшной полости при данном пороке развития всегда нарушено: отмечаются отсутствие дифференцировки кишечника на тонкий и толстый, его укорочение, неполноценный разворот петель.
Помимо выпадения органов, для гастрошизиса характерно уменьшение объемов брюшной полости по отношению к увеличенному объему эвентрированных внутренних органов, что обозначается как висцеро-абдоминальная диспропорция.
Как предупредить патологию?
К мерам профилактики гастрошизиса относится четкое выполнение советов акушера-гинеколога, начиная с планирования беременности:
- полноценное питание будущей матери;
- отказ от вредных привычек задолго до зачатия;
- своевременное посещение врача и проверка анализов;
- проведение УЗИ для наблюдения за плодом.
При имеющихся сведениях о наследственной предрасположенности лучше пройти генетическую консультацию обоим родителям до зачатия. По желанию матери и медицинским показаниям возможно прерывание беременности в срок до 22 недель. Педиатры наблюдают ребенка до взросления. Помогают расти и становиться здоровым. Родители должны следовать советам. В большинстве случаев возможно излечение.
Гастрошизис на узи
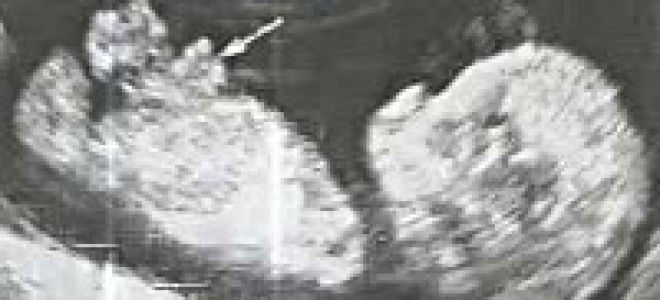
УЗИ – это первый инструмент для ранней диагностики гастрошизиса. Первый скрининг может не дать достоверных результатов, ведь до 12 недель формирование внутренних органов может сопровождаться частичным выпадением внутренних органов наружу через тонкие стенки брюшины. Это считается нормой для первого триместра, но после 12 недели ткани брюшной полости должны быть полностью сформированы, а кишечные петли находится за передней брюшиной. После первого УЗИ гастрошизис может выглядеть таким образом :РИС.2.

РИС.2.
Из-за маленьких размеров плода специалистам тяжело утверждать о наличии патологии. Но иногда проблемы настолько велики, что продолжать беременность просто нет смысла, так как риск смерти плода велик и это грозит здоровью матери.
Видео
На видео можно наблюдать сильно развитую патологию, которая хорошо просматривается на первом УЗИ. При подобных проявлениях доктора настоятельно рекомендуют прервать беременность, поскольку риск осложнений у матери превышает шансы на полноценное развитие плода.
Если специалист заподозрил наличие патологии у плода, то беременной назначают повторное обследование через несколько недель. За этот период все формирующие процессы брюшины должны закончиться и можно отчетливо говорить о наличии или отсутствии гастрошизиса.
После подтверждения диагноза беременную отправляют на специализированное обследование УЗИ в генетических центрах акушерства и гинекологии. В период с 16 по 20 неделю женщину отправляют на экспертное УЗИ. По результатам данного исследования консилиум в составе хирурга, анестезиолога, акушера принимают окончательное решение о возможности рождения малыша и его жизнеспособности.
Обратите внимание!
Если у ребенка не обнаруживают побочных отклонений, которые могут значительно осложнить лечение гатсрошизиса, то зачастую беременность сохраняют и разрабатывают дальнейшую стратегию по устранению аномалии.
Профилактика болезни
Специфической профилактики пороков развития брюшной стенки не существует. Родителям ребенка рекомендуют придерживаться следующих советов:
- планировать беременность, обращаясь заранее к врачу-гинекологу и андрологу;
- посещать плановые медицинские осмотры, в частности, УЗИ-скрининги во время вынашивания ребенка;
- своевременно лечить имеющиеся заболевания внутренних органов;
- обеспечить рациональное питание, богатое витаминами и микроэлементами;
- отказаться от приема наркотиков, спиртных напитков и табакокурения.
В тех случаях, когда порок развития выявлен до 22 недели беременности, возможно прерывание беременности по желанию матери. Гастрошизис является медицинским показанием к аборту.
После устранения гастрошизиса ребенок нуждается в постоянном медицинском наблюдении у врачей. Рекомендуется проводить консультации с гастроэнтерологом 1 – 2 раза в год.
Прогноз у 90% детей с простой формой патологией благоприятный. Своевременное лечение, основанное на проведении хирургической операции, позволяет устранить порок развития и предупредить его осложнения в дальнейшем.
При осложненных вариантах гастрошизиса требуются комплексные лечебные мероприятия с проведением многоэтапных оперативных вмешательств. Прогноз при этом неблагоприятный. Восстановление функций органов частичное и связано с высоким риском развития негативных последствий в будущем.
Подходы к лечению
Вне зависимости от причин патологии основной метод терапии — хирургическое вмешательство. После проведения кесарева сечения выпавшие кишечные петли обертывают стерильными салфетками. В желудок вводят назогастральный зонд, позволяющий уменьшить вздутие кишечника. Операцию проводят в первые трое суток после рождения.
Клинические рекомендации для врачей рекомендуют выполнить хирургическое вмешательство в первые 3–5 часов после родов. Его откладывание ухудшает прогноз для ребенка и повышает риск развития неблагоприятных последствий.
Выбор метода терапии зависит от возможностей больницы. В большинстве случаев проводят первичную пластику передней стенки живота, используя временные синтетические пластины. Погружение кишечных петель в процессе операции может привести к резкому повышению давления внутри брюшной полости и привести к ишемии, тромбозам и перфорациям кишки.
Атрезия пищевода и другие сопутствующие пороки развития внутренних органов требуют комплексной терапии.
Для снижения риска развития осложнений рекомендуется отсроченная пластика. Она заключается во временном погружении кишечных петель в стерильный мешок. Восстановление их нормального положения внутри брюшной полости производят постепенно. Это позволяет избежать компрессии тонкой кишки, ее некроза и сдавления других анатомических структур (нижней полой вены и т.д.).
Причины образования гастрошизиса
Точная этиология гастрошизиса неизвестна. Генные или хромосомные изменения плода могут быть причиной возникновения такого расстройства.
Есть теория о том, что аномалия возникает из-за нарушения кровоснабжения плода в течение первых восьми недель беременности, вследствие чего брюшная стенка не может правильно развиваться. Это приводит к образованию небольшого отверстия рядом с пуповиной, а кишечник и другие органы брюшной полости выталкиваются наружу.
Ещё одна теория подразумевает недостаточность мезодермы (слоя клеток) в формировании стенок тела. Однако эта гипотеза не объясняет возникновения дефекта мезодермы в этом конкретном месте.
Также специалисты полагают, что причиной гастрошизиса может послужить разрыв амниона (зародышевой оболочки) вокруг пупочного кольца, но тогда остаётся не ясным тот факт, что гастрошизис встречается гораздо реже по сравнению с пупочной грыжей.
Лечение
Беременная с установленным гастрошизисом у плода должна наблюдаться соответствующими специалистами для того, чтобы вовремя заметить спонтанное уменьшение отверстия брюшной стенки. Поскольку кишечные петли размещены снаружи от брюшной полости плода в околоплодных водах, они могут повредиться из-за присутствия в околоплодных водах детских выделений. Роды часто проводят путём кесарева сечения. Роды должны проводиться в центре с отделениями интенсивной терапии новорожденных и детской хирургии.
Роды чаще проводят раньше запланированного срока. При выборе времени родоразрешения нужно взвесить два момента: максимальная зрелость новорожденного и минимальное повреждение органа.
Спонтанное уменьшение отверстия может привести к пережиманию кровеносных сосудов выпавших петель кишечника и дальнейшему повреждению. В течение первых часов после рождения проводят хирургическое вмешательство у новорожденных детей, чтобы предупредить развитие инфекции в размещенном вне брюшной стенки кишечнике.
Последнее время практикуют накрытие выпавших петель кишечника стерильным пластиковым пакетом, герметично прикрепленным к передней брюшной стенке, и подвешивание его над ребенком. В течение нескольких дней петли кишечника сползают в брюшную полость, и отверстие можно без проблем зашить с минимумом швов. Несмотря на иногда значительный объем выпавших внутренних органов, расщелина часто небольших размеров и не бывает больше 4 см.
Если оперативное вмешательство проводится сразу, то петли кишечника вкладываются в брюшную полость, и брюшную стенку зашивают. Иногда брюшная полость является слишком малой, чтобы поместить туда весь кишечник. Тогда для пластики используют чужеродный материал, который позже при следующих оперативных вмешательствах удаляется.
Среди новых направлений предлагают осуществлять обмен околоплодных вод для того, чтобы уменьшить концентрацию веществ, которые повреждают петли кишечника.
Осложнения гастрошизиса
Осложнения гастрошизиса наблюдаются в 9-31% случаев. Наиболее распространенными осложнениями являются атрезия кишечника (до 25%), крипторхизм (31%) и дивертикул Меккеля (12-16%). Порядка 16% детей имеют сопутствующие аномалии сердца: дефект межпредсердной и межжелудочковой перегородки, триаду и тетраду Фалло. Крайне редко гастрошизис ассоциируется с синдромом Дауна (1,7%), врожденной амиоплазией – артрогрипозом (1,6%), карликовостью (1,5%) и атрезией желчевыводящих путей (1,5%).
Самым редким и опасным осложнением гастрошизиса является внутриутробная смерть плода. Как правило, она возникает в III триместре беременности. Точный этиопатогенез не установлен. Наиболее вероятными причинами считаются внутриутробный заворот средней кишки и острое нарушение фетоплацентарного кровообращения вследствие сдавливания пуповины петлями кишечника. Существуют данные, указывающие на участие системной цитокин-опосредованной воспалительной реакции. Способствовать внутриутробной гибели плода при гастрошизе могут другие патологии беременности, чаще всего маловодие (50%) или многоводие (17%).
Довольно часто после хирургического лечения гастрошизиса в дальнейшей жизни ребенка наблюдается дисфункция ЖКТ, связанная с нарушениями гастроэзофагеальной и/или кишечной моторики. Примерно 30% детей в возрасте 1,2-2 года имеют задержку физического и умственного развития, легко поддающуюся коррекции. На фоне длительного парентерального питания могут развиваться заболевания печени: холестатическая дисфункция, обтурация желчевыводящих путей, и как следствие, – механическая желтуха.
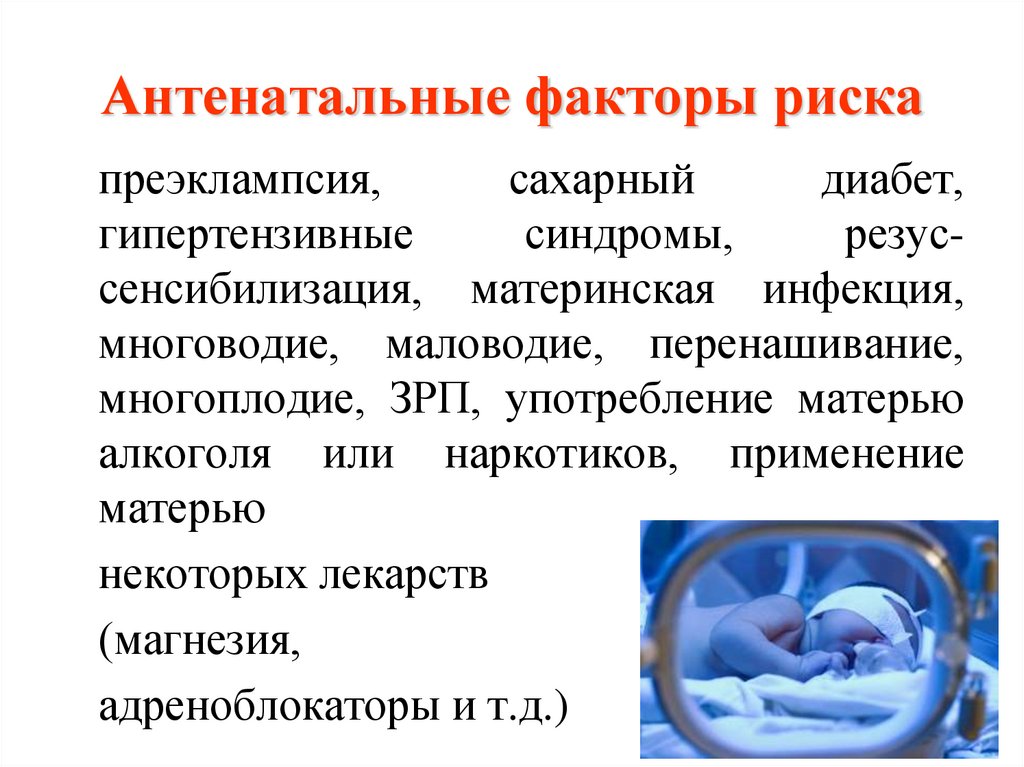
Чем вызвана патология плода?
Причины гастрошизиса пока недостаточно изучены и объясняются теоретическими выводами. Генетические мутации четко доказаны в 4% случаев при рождении близнецов. Тип наследования называют мультифакторным. Это означает, что одинаково важны аутосомно-доминантный тип и аутосомно-рецессивный. Возможны спорадические мутации у здоровых родителей.
К возникновению аномалии приводит нарушение развития мезентериальных сосудов у плода. Особое значение придается правой пупочной вене. Недостаточное питание стенки кишечника вызывает инфаркт с исчезновением эмбриональных структур, призванных обеспечить построение передней брюшной стенки.
Установлено, что гастрошизис начинает образовываться в срок между третьей и пятой неделями после зачатия. В это время происходит выпячивание прообраза кишечника сквозь боковое вентральное отверстие в амниотическую полость. Поэтому формирование порока связывают с аномальным развитием париетального листка брюшины.

Риск возрастает у женщин с ранним токсикозом
К факторам риска относятся:
- хронические болезни матери (анемии, патология почек, гипо- и гипертензия, системные болезни соединительной ткани, эндокринные и легочные заболевания, антифосфолипидный синдром);
- перенесенное будущей матерью острое инфекционное заболевание;
- срывы в иммунной системе;
- нарушение плацентарного кровообращения;
- возраст матери — ранняя первая беременность и повторная беременность до 25 лет повышают вероятность порока почти в 8 раз;
- недостаточное питание женщины;
- курение;
- употребление наркотиков, лекарственных препаратов;
- прием алкоголя при беременности;
- воздействие холода, жары, радиации.
Установлена связь с изменением отцовства при зачатии детей от разных мужчин.
Симптоматика, фото
Размер дефекта обычно составляет 2 – 4 см. Чаще всего он располагается справа от пупка. Через это отверстие выступает тонкий кишечник, реже часть толстого, грыжевого мешка нет, то есть кишечник не покрыт кожей. Дополнительно через отверстие может проникать желудок, мочевой пузырь, а у девочек – яичники и маточные трубы. Пуповина в состав выпавших органов не входит.
Эвентрированные (выпавшие) органы отечны, имеют сероватый оттенок за счет образовавшегося на их поверхности фибрина.
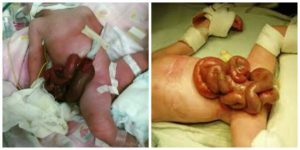
Симптоматика
Степень тяжести гастрошизиса может быть разной, это полностью зависит от состояния кишечника. Большинство плодов с таким дефектом до рождения не имеют тяжелых повреждений кишки. Если новорожденному сразу сделана операция, и внутренние органы возвращены в брюшную полость, после периода реабилитации ребенок не отличается от здорового.
Если у ребенка удалена часть кишечника, в дальнейшем у него возникает дефицит питательных веществ. Это проявляется следующими основными симптомами:
- диарея;
- дефицит массы тела;
- анемия.
После оперативной коррекции порока у детей увеличивается вероятность развития кишечной непроходимости. Это опасное состояние требует срочной помощи врачей. Его симптомы:
- рвота с примесью желчи (зеленого цвета);
- вздутие живота;
- отказ от пищи.
Симптомы и признаки
Во время беременности признаков нет (кроме УЗИ). Около 60 % младенцев с гастрошизисом являются недоношенными. При рождении у ребёнка будет относительно небольшое (<4 см) отверстие в брюшной стенке, как правило, справа от пупка. Некоторая часть кишечника обычно находится вне тела, проходя через это отверстие.
Типы гастрошизиса
Выделяют простой и осложнённый гастрошизис.
При простой патологии только кишечник выходит из отверстия в брюшной полости.
При осложнённом гастрошизисе возникает одно или несколько из следующих условий:
- кишечник за пределами тела ребёнка чрезвычайно повреждён, например, часть ткани умерла (некроз), или кишечник стал скрученным или запутанным;
- кишечная атрезия, когда часть кишечника новорождённого не сформирована полностью, или у кишечной трубки нет просвета на каком-нибудь участке;
- другие органы, такие как желудок или печень, выступают из отверстия.
Случаи простого гастрошизиса более распространены, чем осложнённого.