Какие препараты от аллергии можно давать ребенку?
Аллергия – один из побочных эффектов АКДС. Считается, что такую реакцию вызывают соли алюминия и клеточная оболочка коклюшного микроба. Поэтому чувствительным малышам перед иммунопрофилактикой рекомендуется давать антигистаминные средства. Детский организм слабый и высокочувствительный к разным медикаментам.
Важно понимать, какие препараты лучше использовать для профилактики аллергии от АКДС. Для купирования симптомов непереносимости или предупреждения их появления, применяют антигистаминные средства разных поколений
Малышам до года дают препараты в виде сиропа и капель. Для детей постарше подходят таблетки и капсулы. При тяжелом течении аллергии используют медикаменты в инъекционной форме.К антигистаминным препаратам первого поколения относят:
- Димедрол;
- Диазолин;
- Супрастин;
- Хлоропирамин;
- Фенкарол;
- Тавегил.
Такие медикаменты тормозят психические и физические реакции, провоцируют сонливость. Но они высокоэффективные и незаменимы при купировании симптомов отека Квинке, анафилактического шока.
К препаратам второго поколения принадлежат:
- Кларитин;
- Ломилан;
- Зодак;
- Цетрин;
- Лоратадин;
- Фенистил;
- Кестин.
Они менее токсичны для организма, не вызывают сильную сонливость. Но у некоторых детей на такие медикаменты возникает аллергическая реакция
Поэтому начинать принимать их следует осторожно, с минимальных доз. Больше всего, для малышей из лекарств данной категории подходят Зодак, Лоратадин и Фенистил
К третьему поколению относят самые новые лекарства, в перечень таких антигистаминных средств входят:

- Телфаст;
- Цетиризин;
- Фексадин;
- Левоцетиризин;
- Алерзин;
- Эриус;
- Дезлоратадин;
- Аллегра;
- Эбастин;
- Фексофенадин;
- Ксизал;
- Дезал;
- Терфенадин;
- Зиртек.
Подобные препараты не оказывают седативного эффекта, безопасны для сердца, сосудов, хорошо переносятся детским организмом. Но действие таких медикаментов развивается медленно. Поэтому для быстрого купирования аллергической симптоматики такие лекарства выбирать не стоит. Они больше подходят для профилактики побочных реакций АКДС.
Лучше использовать препараты нового поколения. Самостоятельно назначать ребенку противоаллергическое средство нельзя. Это может привести к обратной реакции. Выбирать лекарство, дозировку и схему приема должен доктор на основании состояния здоровья ребенка, его возраста, веса.
Для предупреждения аллергии антигистамины следует принимать за пару дней до вакцинации и еще в течение нескольких суток после укола.
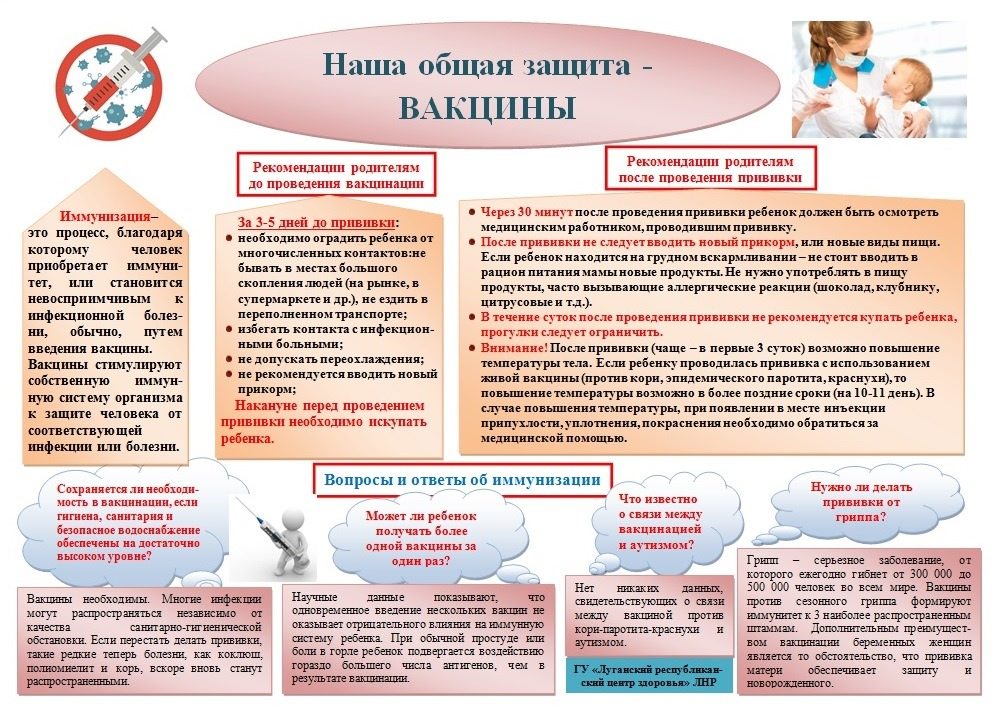
Во время вакцинации
Правило 7. Будьте готовы ответить на вопросы врача или медсестры.
Врач или медицинская сестра зададут несколько вопросов перед выполнением прививки. Эти вопросы задаются с целью выяснить, не имеются ли у ребёнка противопоказания для использования определённых вакцин. Чтобы не растеряться, можно подготовиться заранее.
Типичные вопросы:
Возникала ли у вашего ребёнка тяжелая реакция на введение какой-либо вакцины ранее?
У детей часто отмечается неприятное чувство в области укола или повышение температуры тела после прививки. Однако о более тяжёлых реакциях врачу или медицинской сестре необходимо сообщить, некоторые из них могут быть противопоказанием для повторного введения той же вакцины.
Есть ли у вашего ребёнка тяжелые аллергии?
Для ребёнка, у которого тяжёлая аллергия на компонент вакцины, её введение может быть противопоказано. Под тяжёлыми аллергиями подразумеваются те, которые могут привести к угрожающим жизни состояниям. Более лёгкие аллергии не являются проблемой. На самом деле, вы можете не знать, на какие компоненты каких вакцин у вашего ребёнка есть аллергия. Поэтому вам необходимо сообщить обо всех аллергических реакциях, о которых вам известно. А врач или медицинская сестра смогут сопоставить их с ингредиентами конкретных вакцин. Тяжёлые аллергические реакции на вакцины крайне редки (порядка 1 случая на миллион введённых доз), и медицинский персонал специально обучен тому, как им противостоять в случае возникновения. Среди аллергий, о которых вы можете знать: яйца, желатин, некоторые антибиотики и дрожжи, которые имеют отношение к определенным вакцинам, а также латекс, содержащийся в материале шприца или пробке флакона с вакциной.
Имеются ли у вашего ребёнка проблемы с иммунной системой?
Ребёнку с подавленным иммунитетом может быть противопоказано введение определенных вакцин (живых). Подавление иммунитета зачастую вызывается такими заболеваниями как СПИД, лейкемия, рак или медицинскими процедурами – лечение стероидами, химиотерапия.
Правило 8. Задавайте врачу вопросы.
В поликлинике обязательно поинтересуйтесь у врача, каким препаратом будет проведена вакцинация, какие у него есть побочные эффекты и осложнения. Помните, что знаком – значит, вооружен.
В прививочном кабинете проверьте, достала ли медсестра вакцину из холодильника, спросите, соблюдены ли правила ее хранения и транспортировки, вы имеете право попросить почитать инструкцию на препарат. Вы должны своими глазами увидеть и своими руками почувствовать холодную ампулу!
Перед вакцинацией
Правило 1. На момент прививки ребенок должен быть абсолютно здоров.
Причем, здоров, прежде всего, с точки зрения мамы. У него должны быть нормальная температура и не должно быть других жалоб. Поведение, настроение, сон, аппетит – все как обычно. Если ребенок накануне капризничал, отказывался от любимой еды, то лучше понаблюдать, подождать. В то же время, если у ребенка уже несколько недель насморк, но температура нормальная и прекрасный аппетит, то никакой нагрузки на иммунитет этот насморк не оказывает и прививке не помешает.
То же можно сказать и о режиме дня: малыш должен быть не голоден, но и не накормлен до отвала, он должен быть выспавшимся и не перевозбужденным. Если малыш недавно ходит в детский сад и пока еще часто болеет, то оптимальным будет забрать его за несколько дней до вакцинации (например, не водить его в сад со среды, а прививку сделать в пятницу, до понедельника вы сможете проследить за реакцией ребенка). За несколько дней до прививки не следует изменять среду и режим питания ребенка.
Правило 2. Минимизируйте контакты ребенка до прививки, в день прививки и после.
За 2-3 дня до прививки и столько же дней после нее не ходите с малышом в гости и на мероприятия, где бывает большое количество людей. Малыш может подхватить там инфекцию, инкубационный период которой составляет 2-3 дня, т.е. в день прививки или на следующие сутки малыш уже может заболеть, а в сочетании с вакциной болезнь может принять сложную форму.
Крайне нежелательно делать прививку тогда, когда имеется реальный риск заболеть. Таким днем очень часто является день посещения поликлиники. Разграничьте во времени походы по многочисленным кабинетам и прививку. Сначала пройдите всех специалистов, если все они «дали добро», помните, что инкубационный период большинства ОРВИ не превышает 2 дня. Если через 2 дня ребенок здоров – можно идти на прививку.
В день прививки, если есть возможность не сидеть в коридоре, а занять очередь и погулять — погуляйте на свежем воздухе. Подойдет время — позовут.
В любом случае, во время пребывания в поликлинике постарайтесь ребенка своевременно раздеть (чтоб не потел) и имейте при себе один из солевых растворов в виде капель для введения в носовые ходы («Салин», «Аква марис», обычный физраствор и т. п.). Упомянутые капли надо капать ребенку в нос каждые 15-20 минут по 2-3 капли в каждую ноздрю (реальное уменьшение вероятности ОРВИ).
Правило 4. Чем меньше нагрузка на кишечник, тем легче переносится прививка.
За день до прививки, в день прививки и на следующий день — по возможности ограничьте объем и концентрацию съедаемой пищи. Не предлагайте еду, пока не попросит. При использовании молочных смесей или готовых растворимых каш для детского питания уменьшите концентрацию. Написано на упаковке: на 200 мл воды положить 6 ложек порошка. Положите 5! А если у ребенка лишний вес — 4,5! При естественном вскармливании проблем обычно не бывает — грудное молоко само по себе прекрасная профилактика послепрививочных реакций. Но после прививки ребенок вполне может испытывать умеренное недомогание, что проявляется большей капризностью, и его чаще кормят. Соответственно, в день прививки ребенок съедает еды больше, чем в обычные дни, потом у него болит живот. Если речь идет о свободном вскармливании, то алгоритм действий таков:
- если можно напоить, а можно накормить, так следует напоить;
- если можно накормить сейчас, а можно через полчаса – лучше через полчаса;
- если можно подержать у груди 10 минут, а можно 30 — лучше 10.
Правило 5. Подготовить ребенка к прививке какими-либо лекарствами невозможно.
Большинство лекарств, якобы облегчающих переносимость прививки — способ психотерапии родственников и врачей. В любом случае нельзя давать ребенку лекарства по своей инициативе. Если врач настаивает на использовании антигистаминных средств, не применяйте такие препараты, как супрастин и тавегил (они «высушивают» слизистые оболочки, а если после прививки будет подъем температуры, то сочетание двух этих факторов может увеличить риск осложнений со стороны дыхательных путей). В любом случае прием антигистаминных препаратов следует сочетать с приемом препаратов кальция.
Правило 6. Не колите прививки в сильную жару, в мороз, в период эпидемии.
Нельзя делать прививку в непривычных, нестандартных для данного ребенка климатических условиях. Если на улице жара, сильный холод, то лучше отложить поход к врачу.
А что делать, если ребенок не здоров?
Существуют определенные признаки, по которым стоит заподозрить проблемы в здоровье и отложить вакцинацию, хотя бы до момента консультации со специалистом и их разрешения. Особенно опасными в плане развития осложнений при вакцинации являются неврологические проблемы ребенка.
На что необходимо обращать внимание родителям перед походами на прививки?
Если есть признаки неврологических заболеваний
Если у малыша напряженный и выбухающий родничок, особенно в вертикальном положении, расширенные вены в области головы, лишние движения языком и сильные срыгивания, изменение тонуса в мышцах ножек и ручек, тремор конечностей или подбородка в покое, нарушения сна. Эти признаки могут указывать на наличие неврологических патологий – особенно – повышения внутричерепного давления. Резкое увеличение размеров головы или родника могут говорить о гидроцефалии. Подобные состояния требуют осмотра неврологом, начиная с 1-3 месяцев и решения вопроса о вакцинации. Если необходимо, проводится УЗИ головы и дополнительные исследования.
Многие врачи опасаются прививать детей с неврологическими патологиями, боясь усилить проявления болезни в постпрививочный период, но это неверная позиция. Заражение инфекцией, от которой проводится прививка, гораздо опаснее для неврологического здоровья ребенка. Так, коклюш у детей с неврологическими проблемами вызывает судороги и кому с поражением мозга. Конечно, прививку проводят только на фоне медикаментозной подготовки и под прикрытием препаратов – но совсем отказываться от вакцинации опасно и не правильно.
Как подготавливают к прививке таких детей?
Вакцинацию проводят после курса мочегонных, седативных и прочих препаратов, и на фоне вакцинации их вновь принимают. При приступе фебрильных судорог вакцинация проводится не ранее чем через месяц от момента приступа, до вакцинации и после нее принимаются противосудорожные средства, если судороги были на фоне высокой температуры – делать можно все прививки. Если на фоне невысокой, до 38°С – из АКДС извлекается коклюшный компонент, остальные прививки можно делать. При склонности к судорогам даже без повышения температуры после прививки ребенку дают жаропонижающее.
Если ребенок страдает эпилепсией, ему проводят вакцинацию только без коклюша, и не ранее, чем через месяц от момента последнего приступа. А при тяжелой эпилепсии могут вообще отменить прививки до стабилизации. У детей с генетическими и врожденными аномалиями нервной системы нет противопоказаний к вакцинации, если они не прогрессируют. Их вакцинируют на фоне антигистаминных и жаропонижающих средств.
Если ребенок – аллергик
При наличии аллергии прививки необходимо делать не ранее месяца с момента прекращения обострения, а также крайне важна подготовка к прививке – за неделю до нее и неделю после отменяют ввод новых продуктов, исключают контакт с потенциальными аллергенами. До и после прививки назначаются антигистаминные средства, а если ребенок постоянно принимает лечение – согласовывают подготовку с приемом препаратов.
Если малыш часто болеет
У таких детей обычно на фоне вакцинации могут обостряться или развиваться простуды или заболевания ЛОР-органов. К этому предрасполагает особенность функционирования иммунной системы и ее «дозревание». Таким малышам для профилактики респираторных инфекций назначаются препараты интерферона, витамины и общеукрепляющие средства, иммуномодуляторы, и на фоне подготовки во время ремиссии делают прививки.
Если же ребенок имеет хронические патологии других органов – эндокринной, почечной, сердечнососудистой или пищеварительной системы, им делают прививку по разрешению специалиста. Обычно это делается не ранее чем через месяц после стихания обострения, обычно под прикрытием противорецидивной терапии и при стойкой нормализации анализов крови и мочи.
Такая сложная система дает возможность намного снизить риск от возможных осложнений вакцинации и провести прививки по возможности в сжатые сроки.
На родителей при подготовке ребенка к вакцинации возложена достаточно серьезная миссия – обеспечить соблюдение всех описанных выше требований и условий для подготовки.
Прививки детям.
Календарь профилактических прививок детям является индивидуальным для каждой страны. В России обязательными являются прививки детям против 9 инфекций: прививка от туберкулёза (БЦЖ), от дифтерии, полиомиелита, кори, эпидемического паротита, краснухи, столбняка, коклюша и прививка от гепатита В. Вакцинация начинается в родильном доме от туберкулёза и гепатита В и активно продолжается на первом году жизни. В 3 месяца прививки детям делают от дифтерии, столбняка, коклюша, полиомиелита, гепатита В и повторяют эти прививки трёхкратно с интервалом 45 дней. Ревакцинацию проводят в 18 месяцев и до 14 лет. Живые вакцины от кори, краснухи и паротита начинают применять с 12 мес. В современных условиях можно делать комбинированные прививки, например, совмещать АКДС с гепатитом В (вакцина Бубо-Кок), вакцину от кори, краснухи и паротита в виде комбинированной прививки Приорикс или ММR .
При наличии медицинских отводов от прививок у детей врач может составить индивидуальный календарь прививок, ввести дополнительную вакцинацию. Например, для часто болеющих детей рекомендуют прививку от гемофильной инфекции – хиберикс.
Прививки детям обязательны! При отказе от прививок ребёнок временно не допускается в детское или оздоровительное учреждение при неблагоприятной эпидемической обстановке, запрещается выезд в страны, пребывание в которых требует профилактических прививок.
Вакцинация — единственный способ защиты от ряда заболеваний, которые невозможно вылечить другими средствами или самолечение может вызвать осложнение (например, корь, дифтерия и пр.) Врождённой невосприимчивости к инфекционным заболеваниям, от которых существуют прививки — нет. Если мама ребёнка когда-то болела ими, то первые 3—6 месяцев жизни доношенный ребёнок может быть защищён материнскими антителами, которые попали к нему через плаценту во время беременности и через грудное молоко. У недоношенных детей и детей на искусственном вскармливании такой защиты нет
Поскольку возможность заболеть из-за контактов с другими людьми велика, очень важно прививать малышей с самого раннего возраста
Действия перед прививкой, подготовка
За несколько дней до предполагаемой вакцинации необходимо ограничить общение и посещение людных мест
Прогулки разрешены, но важно не допускать перегревания. От активных игр, занятий спортом за 2–3 дня до прививки стоит отказаться
Нельзя делать прививку, если есть реальный шанс заболеть – кто-то из близких заболел.
За 1–2 недели до прививки нельзя вводить ребенку новый продукт, чтобы избежать излишнюю нагрузку на иммунную систему ребенка, вызванную возможной аллергией.
Важно внимательно наблюдать за собственным здоровьем или здоровьем ребенка. Признаками начинающегося заболевания могут быть:
- беспокойный сон;
- потеря аппетита;
- апатия, немотивированные капризы;
- нарушение стула, запор
Об этих симптомах необходимо сообщить врачу.
За несколько дней до прививки стоит снизить нагрузку на пищеварительную систему. Взрослым и детям старше 1 года необходимо уменьшить объем и калорийность принимаемых блюд. «Искусственникам» лучше давать молочные смеси пониженной концентрации. Малышам, питающимся грудным молоком, можно придерживаться обычного режима кормлений. За несколько дней до прививки нужно прекратить прием витамина D.
В аптеке нужно заранее приобрести анальгетики, жаропонижающие и антигистаминные препараты. Они помогут при головной боли, повышении температуры или аллергической реакции на вакцину. В качестве средства против аллергии лучше не использовать супрастин, поскольку он оказывает возбуждающее действие.
Перед выходом из дома померейте ребенку температуру.
Желательно, миниум за час перед прививкой ребенка не кормить.
Если есть возможность, обязательно попросите кого-то из взрослых сопроводить вас на прививку
Необходимо, уберечь ребенка от заражения какими-либо инфекциями, а очередь в прививочный кабинет, и вообще, детская поликлиника – это высокий риск подхватить ОРВИ, поэтому, лучший вариант – если в очереди посидит кто-то из близких, а мама с ребенком подождут на улице.
Важно, не перегреть ребенка перед прививкой. Если, все-таки, малыш сильно вспотел, переоденьте и дайте попить.
С ребенком лучше заранее обсудить предстающую процедуру, спокойно и вкратце рассказать о ее целях. Нельзя пугать детей уколом даже в крайних случаях, они станут воспринимать предстоящую прививку как наказание и будут всячески ей сопротивляться. С собой в поликлинику можно взять любимую игрушку или книжку ребенка, чтобы занять его во время ожидания перед кабинетом. Взрослым перед процедурой также имеет смысл успокоиться, позитивно настроиться.
Как поступить, если после вакцинации ухудшилось состояние ребенка, поднялась температура тела
Обязательно сообщите о том, что состояние малыша ухудшилось медицинской сестре, которая узнает о его состоянии по телефону или проводит патронаж. Воздержитесь в это время от прогулок и купаний. Дайте малышу одно из жаропонижающих средств в возрастной дозировке: если ранее у него были судороги – сразу, как только повысилась температура тела, независимо от ее величины (даже при 37,1°C), остальным – при повышении температуры более, чем 38,5 градусов.
Обратившись своевременно к врачу, Вы сможете выяснить, из-за чего повысилась температура тела – случайного заболевания, реакции на введение вакцины или чего-то другого. Точно установленный диагноз является залогом безопасности вакцинации в дальнейшем.
Не забывайте о том, что в месте введения всех вакцинальных препаратов может возникнуть уплотнение и краснота, которые, как правило, должны исчезнуть, спустя 1-3 дня. В случае если уплотнение удерживается более, чем 4 дня и размеры его преувеличивают 5-8 см, обязательно обратитесь за консультацией к врачу.
Медицинская сестра перед прививкой обязана:
- проверить, есть ли заключение педиатра о состоянии здоровья вакцинируемого ребенка и об отсутствии противопоказаний к прививке;
- хорошо помыть руки;
- сверить, совпадает ли название вакцины на флаконе (ампуле) с назначением врача;
- проверить целостность флакона (ампулы) и ее маркировку, отсутствие в вакцине посторонних включений;
- проверить срок годности препарата и одноразовых инструментов;
- подготовить препарат согласно инструкции его использования;
- проверить, есть ли на процедурном столе средства противошоковой терапии.
Ложные противопоказания к проведению профилактических прививок:
Помимо инфекций, при которых оправдана отсрочка вакцинации до выздоровления, существует большой спектр состояний (таких как перинатальная энцефалопатия, аллергия, анемия), которые являются основными неоправданными причинами задержек проведения вакцинации.
- Острое заболевание легкой степени тяжести, без температуры.
- Недоношенность. Исключение составляет вакцинация БЦЖ, в случае, если ребенок родился с весом менее 2000 грамм. Все остальные прививки проводятся согласно общепринятому графику.
- Недостаточность питания, анемия
- Дисбактериоз как диагноз оправдан у больного, расстройство стула у которого связано с массивным применением антибиотиков широкого спектра; очевидно, что в этих случаях прививка откладывается до выздоровления. У ребенка с нормальным стулом диагноз “дисбактериоз” не имеет под собой каких-либо оснований, так что факт количественных или качественных отклонений микробной флоры кала от “нормы” не является поводом для отмены или отсрочки прививки).
- Перинатальная энцефалопатия – собирательный термин, обозначающий повреждение ЦНС травматического или гипоксического происхождения, острый период которого заканчивается в течение первого месяца жизни. На практике, тем не менее, этот термин часто используется как диагноз для обозначения не прогрессирующих остаточных расстройств (изменения мышечного тонуса, запаздывание становления психических и моторных функций, нарушения периодичности сна и бодрствования), который в некоторых регионах выставляется 80-90% детей первых месяцев жизни. Прививки в этих случаях откладывать не нужно. Естественно, что если нет ясности в характере изменения ЦНС, то прививку лучше отложить до дополнительной консультации невропатолога для окончательного установления диагноза и решения вопроса о вакцинации.
- Стабильные неврологические состояния (синдром Дауна и другие хромосомные заболевания, ДЦП, акушерские параличи и парезы, последствия травм и острых заболеваний) не несут в себе риска неблагоприятных последствий вакцинации
- Аллергия, астма, экзема, другие атопические проявления – являются скорее показаниями к вакцинации, чем противопоказанием, поскольку у этих детей инфекции протекают особенно тяжело (например, коклюш у больного астмой). Перед вакцинацией целесообразно проконсультироваться у аллерголога с целью выбора оптимального времени вакцинации и подбора необходимой лекарственной защиты.
- Врожденные пороки развития, в том числе пороки сердца, в стадии компенсации не являются противопоказанием к вакцинации.
- Хронические заболевания сердца, легких, почек, печени -не являются противопоказанием для вакцинации, если болезнь находится в стадии ремиссии.
- Местное лечение стероидами в виде мазей, капель в глаза, спреем или ингаляций не сопровождается иммуносупрессией и не препятствует вакцинации.
- Поддерживающая терапия при хронических заболеваниях (антибиотики, эндокринные, сердечные, противоаллергические препараты), проводимое детям с соответствующим заболеванием, само по себе не является противопоказанием к вакцинации.
- Увеличение тени тимуса на рентгенограмме является либо анатомическим вариантом, либо результатом после стрессовой гиперплазии. такие дети хорошо переносят прививки, дают нормальный иммунный ответ, а частота поствакцинальных реакций у них не больше, чем у детей без видимой не рентгенограмме тени тимуса.
- Состояния, которые имели место до вакцинации, но к настоящему времени уже отсутствуют (в анамнезе) также не являются противопоказанием для прививок: Умеренные местные реакции на предыдущее введение вакцины
- Недоношенность
- Перинатальная энцефалопатия
- Гемолитическая болезнь (желтуха) новорожденных
- Сепсис, болезнь гиалиновых мембран
- Неблагоприятный семейный анамнез (аллергия в семье, эпилепсия и осложнения после вакцинации у родственников, внезапная смерть в семье). Исключением является указание на наличие в семье больного с симптомами иммунодефицита (в этом случае вместо живой полиомиелитной вакцины используют инактивированную и новорожденного дополнительно обследуют до введения ему БЦЖ).
Надеюсь, эта статья поможет родителям определиться в решения вопроса, прививать или нет своего ребенка, ведь его здоровье в Ваших руках.