Врач неонатолог: что лечит этот специалист?
Все недомогания, которые проявляют себя у только
появившегося и пока еще не окрепшего ребеночка. Они делятся на врожденные и
приобретенные.
- желтуха (характеризуется желтушностью тела и слизистых оболочек);
- эритема (красноватые пятна после удаления первородной смазки, которая обволакивала эмбрион в чреве матери);
- альбуминурия (почечный сбой, выраженный повышенным содержанием белка в урине);
- мочекислый почечный инфаркт (кирпично-желтые и мутные выделения при мочеиспускании);
- транзиторная лихорадка (тепловой дисбаланс, низкая температура);
- половой криз (нагрубание молочных желез, отечность гениталий, потемнение сосков, сероватые бели из влагалища или скопление жидкости в яичке);
- диспепсия (проявляется в отрыжке, рвоте, поносе);
- фунгус (разрастающиеся грануляции на рубце, находящемся на передней брюшной стенке);
- бленнорея (уплотнение век, кровоточивость конъюнктивы);
- дисбактериоз (пенистые кашеобразные испражнения зеленоватого цвета с непереваренными комочками);
- гипотиреоз (замедленная эпителизация, широкий язык, ожирение);
- омфалит (серозный гной из пупочной ранки с кровянистой плотной коркой);
- бронхит (отличается хрипами, кашлем, одышкой);
- анкилоглоссия (дефект во рту в виде короткой уздечки);
- ОРВИ (капризность, отсутствие аппетита, слезоточивость, насморк).
Терапевтические мероприятия подбираются индивидуально. Лечат
как амбулаторно, так и стационарно в зависимости от типа выявленной проблемы. Для
этого выписываются медикаменты, курсы физиотерапии, иммунотерапии, УВЧ-терапии,
электрофореза. Изредка дело доходит до хирургического вмешательства.
На что обратит внимание врач?
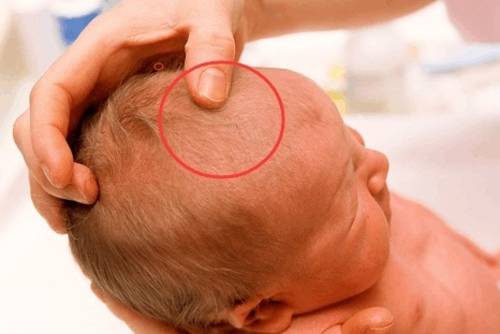
При осмотре грудничка врач обязательно оценит и области родничков. При этом перед ним будут стоять следующие вопросы:
- Открыты или закрыты соответствующие роднички? Соответствует ли это возрасту ребенка?
- Если роднички открыты, каковы их размеры? Увеличились или уменьшились они со времени последнего осмотра? Симметрична ли форма родничков?
- Податливы или слишком размягчены края родничка? В норме края родничка должны быть эластичны и податливы. Если они чрезмерно мягки, это может говорить о развитии рахита — типичной болезни роста, проявляющейся недостатком образования и минерализации костей и их размягчением в основном из-за недостатка витамина D в период наиболее активного роста малыша.
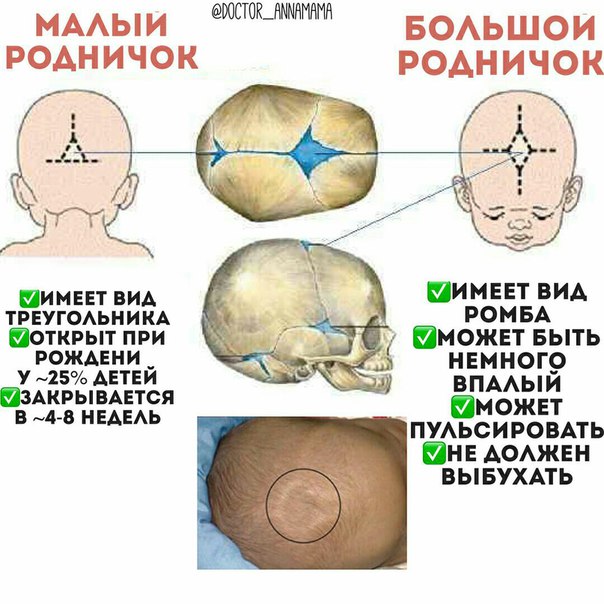
- Каково состояние мягкой (перепончатой) области родничка? В норме родничок повторяет конфигурацию и уровень стояния костей черепа (если осматривать малыша в положении лежа) или слегка западает (если взять его на ручки в вертикальном положении). При пальпации его легко продавить подушечками пальцев, при этом явно ощущается артериальная пульсация. При крике родничок немного выбухает, становится чуть более напряженным. Значительное выбухание и напряжение родничка, сопровождающееся снижением или прекращением артериальной пульсации и сохраняющееся в состоянии покоя, заставляет заподозрить повышение внутричерепного давления и /или увеличение количества спинномозговой жидкости в пространствах мозга (это состояние известно как гипертензионно-гидроцефальный синдром). Причиной этого состояния могут быть осложнения течения беременности и родов и даже передозировка витамина D. Выбухание и напряжение родничка также может быть одним из симптомов менингита (воспаления мозговых оболочек). Как правило, перечисленные изменения состояния родничка сопровождаются и другими симптомами — беспокойством и плачем или, напротив, повышенной сонливостью малютки, рвотой, повышением температуры, отказом от пищи и /или трудностями при ее приеме. Вот почему следует сообщать педиатру обо всех замеченных вами особенностях поведения крошки, а в экстренных случаях не тянуть с вызовом “скорой помощи”. Значительное западение и вялость родничка (когда пальцы при надавливании на эту область почти не встречают сопротивления) развиваются как результат обезвоживания на фоне сильного поноса и /или рвоты.
Еще раз хочется отметить, что осматривать и оценивать роднички может только доктор с его знаниями и опытом, родители же должны наблюдать за состоянием и поведением малыша в целом, так как сами по себе симптомы со стороны швов и родничков никогда не являются единственными изолированными проявлениями того или иного состояния или заболевания.
Тем не менее, если у родителей появляются вопросы или опасения, связанные с внешним видом и состоянием родничков малыша, необходимо обратиться к врачу
Определение размеров в домашних условиях
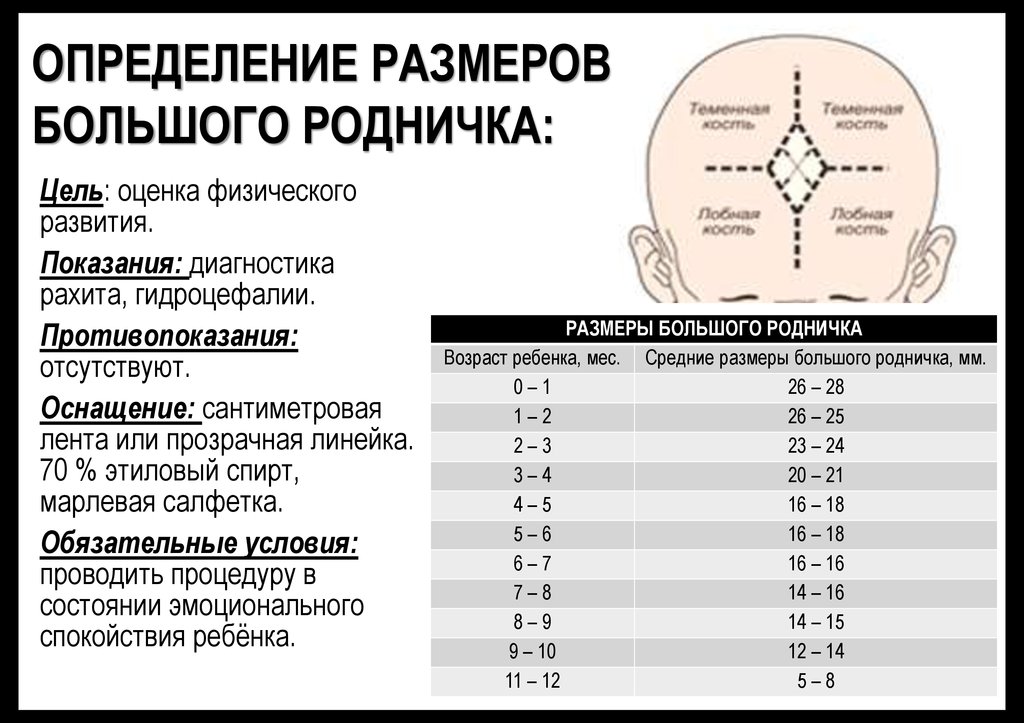
 Для оценки физического развития и контроля изменений родничка, следует периодически делать замеры. Педиатр может провести эту процедуру, однако родителям также полезно знать алгоритм обследования:
Для оценки физического развития и контроля изменений родничка, следует периодически делать замеры. Педиатр может провести эту процедуру, однако родителям также полезно знать алгоритм обследования:
- руки тщательно моют и высушивают для обеспечения инфекционной безопасности;
- сантиметровую ленту (или линейку) протирают антисептиком;
- укладывают малыша на стол или усаживают на детский стульчик;
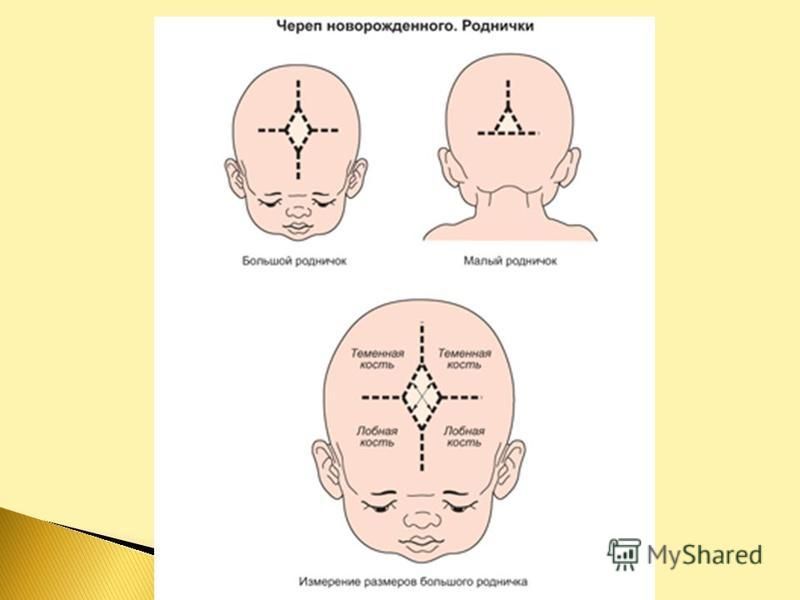
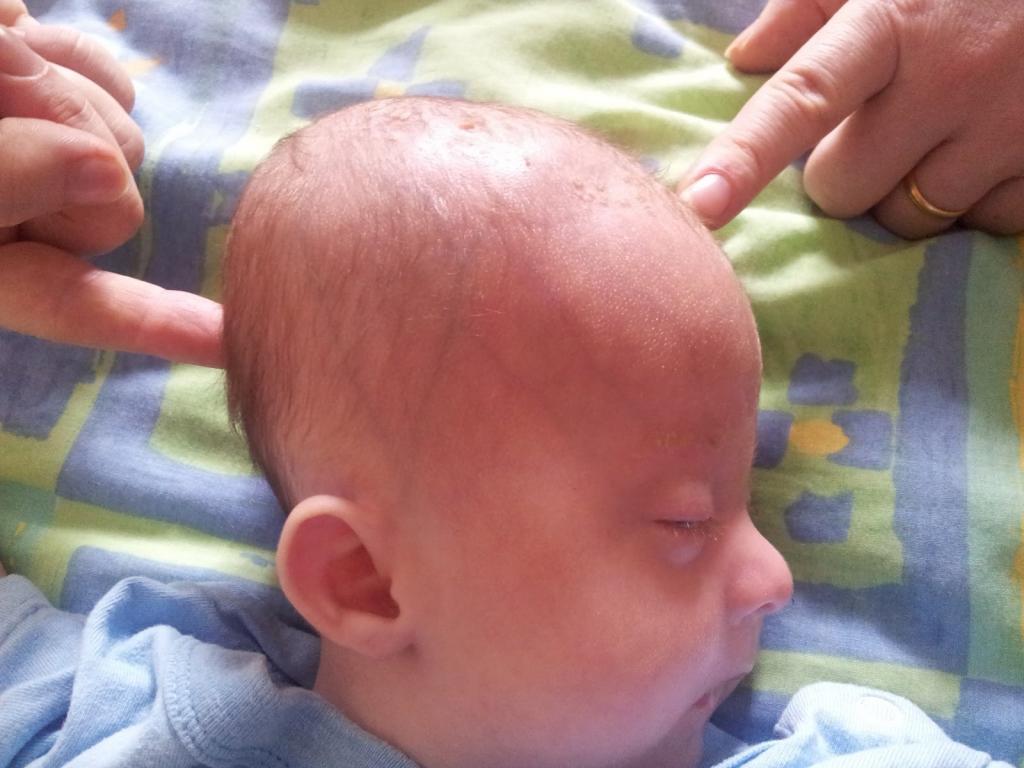
- накладывают измерительную ленту на голову грудничка в зоне большого родника и измеряют расстояние от стороны к стороне.
Можно упростить процедуру: приложить к головке кальку и обвести границы черепного углубления фломастером. После написать дату и показать специалисту. Врач сам сделает замер и даст соответствующие рекомендации.
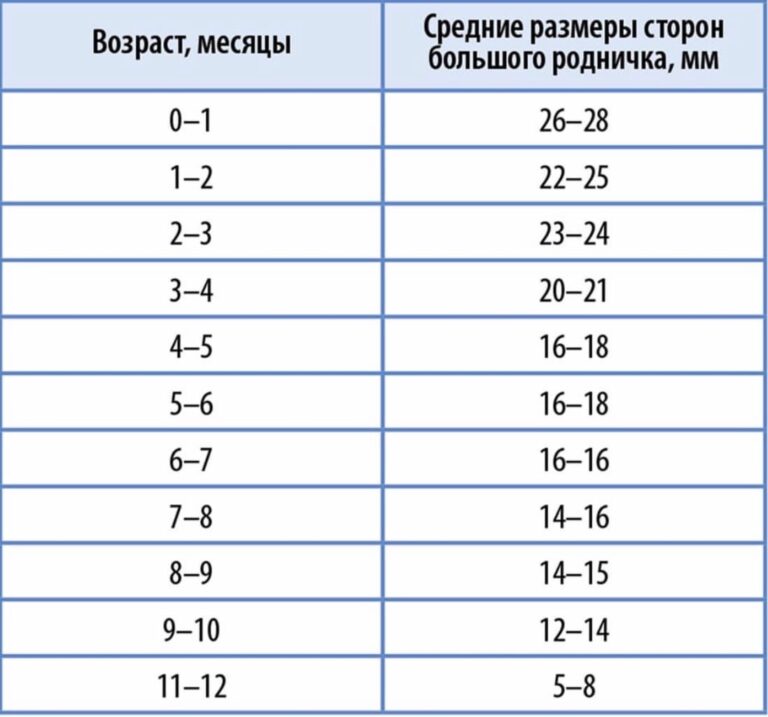
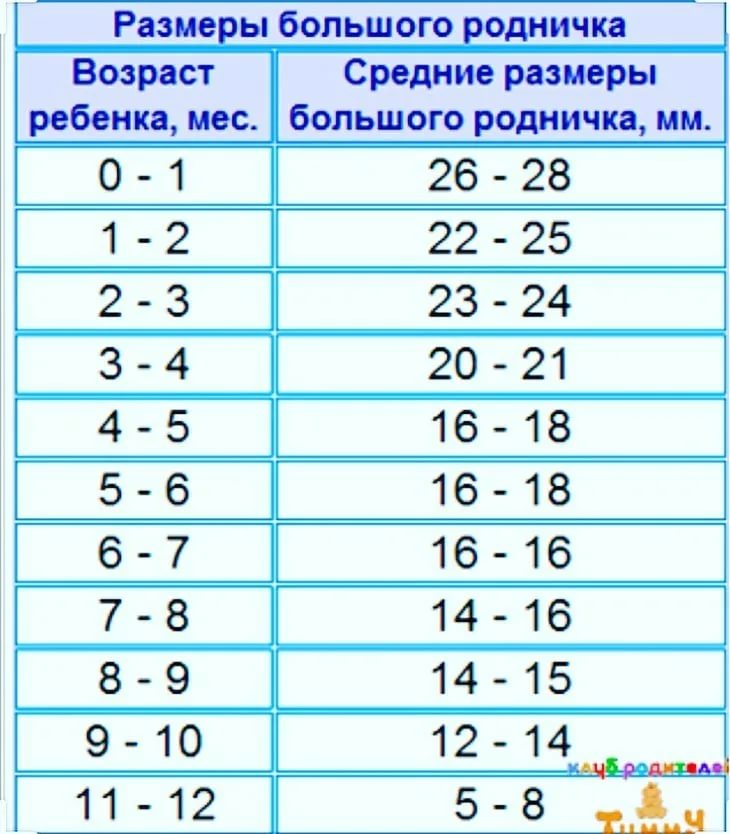
Размер большого родничка в 1 месяц составляет 26-28 мм. По мере его сращения показатели уменьшаются. К полугоду они находятся в пределах 16-18 мм, а в 1 год – 5-8 мм. Форма мягкого темени должна быть ромбовидной. Отклонения величины большого родника от общепринятых показателей при рождении малыша могут быть связаны со следующими факторами:
- Недостаточным питанием будущей мамы, дефицитом кальция в её меню. В итоге кости плода становятся хрупкими, а темечко при рождении намного больше и тоньше нормы.
- Бесконтрольным приёмом препаратов кальция и поливитаминов, из-за чего происходит раннее окостенение мембраны между костными элементами. Неподвижность черепных костей плода приводит к травматизации во время прохождения по родовым путям.
- Недоношенность. У малышей, рождённых прежде срока, черепные промежутки тоньше и шире. Они затягиваются медленно.
- Способ рождения. Природа не предусмотрела появление детей на свет путём оперативного вмешательства – кесарева сечения. У таких малышей роднички костенеют позже, чем у младенцев, рождённых естественным способом. Это не отражается на физическом и умственном развитии в дальнейшем при отсутствии других тревожных симптомов.
Борьба за жизнь
Понимать, из-за чего плачут младенцы, Наталья научилась с годами. В перинатальном центре она работает больше десяти лет. О профессии врача мечтала со школы, а уже в мединституте поняла, что хочет лечить не просто детей, а самых маленьких. С рождения до 28 суток считается неонатальным периодом.
Новорожденные настолько отличаются от младенцев двух-трехмесячного возраста, что им нужен собственный врач. Даже анализ крови новорожденного нельзя «расшифровывать» так, как у месячного малыша – слишком много нюансов.

Ежедневно неонатолог делает все, чтобы ее пациенты поскорее окрепли, набрались сил и здоровья. Фото: pixabay.com
С тех пор, как начали выхаживать младенцев с экстремально низкой массой тела – от 500 граммов, неонатология получила новый виток развития. В практике Натальи тоже были такие крохи. Самая маленькая ее пациентка – Тамара – родилась в 23 недели и весила 530 граммов. Сейчас девочке уже пять лет, и она ничем не отличается от своих сверстниц. Мама Тамары отправляет Наталье Тюриной фотографии дочери, делится с врачом успехами ребенка.
Вопрос-ответ
Можно ли получить выплаты на первенца за предыдущие месяцы?
«С одной стороны, выхаживание таких малышей – тяжелый труд, нередко – борьба за жизнь, – рассказывает неонатолог. – С другой, бывает, что у родителей это последний шанс иметь своего ребенка, и мы вместе с ними радуемся, когда он вырастает здоровым и любознательным на счастье маме и папе. Большинство недоношенных малышей, повзрослев, ничем не отличаются от сверстников. Они так же ходят в детский сад, ведут активный образ жизни. Те, кто не знают, даже не подумают, что перед ними ребенок, родившийся раньше срока и с экстремально низкой массой тела».
Размеры и сроки закрытия родничка
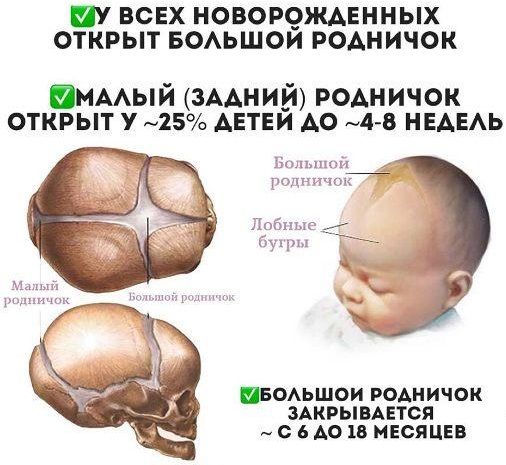
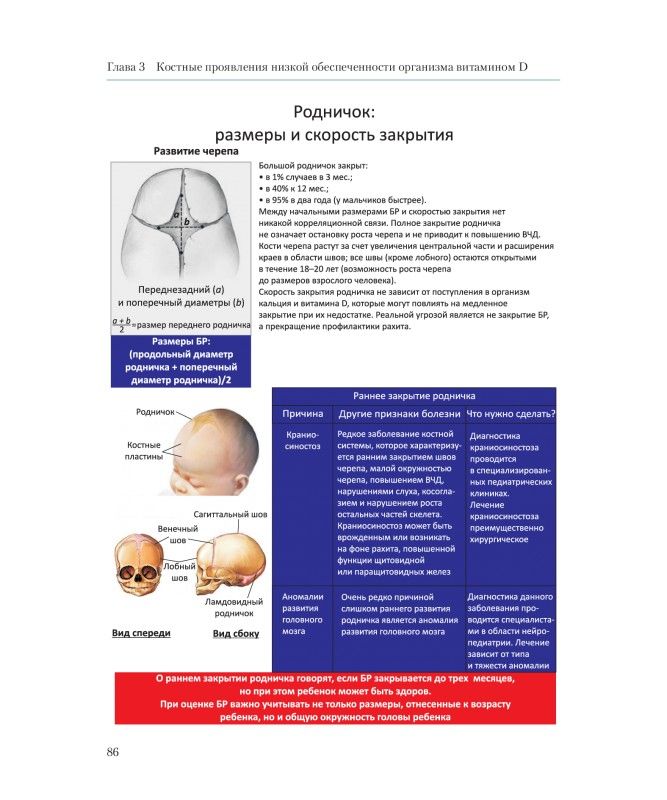
Большой родничок имеет максимальные размеры (от 2,2 до 3,5 см) в момент рождения. В первые дни после родов за счет “расправления” костей черепа и межкостных швов абсолютные размеры родничка могут немного увеличиться, однако это не отражает истинного роста родничка, а связано с небольшим изменением его формы. В последующем размеры родничка начинают неуклонно уменьшаться, закрытие его происходит в срок от 6 до 18 месяцев. Известны случаи, когда в норме закрытие родничка происходит в более ранние (от 3 до 6 месяцев) или более поздние (до 2 лет) сроки.
Размер большого родничка и скорость его закрытия — генетически обусловленные факторы. Еще никому не удалось изменить генетическую предрасположенность человека. К этим выводам пришла специальная комиссия ВОЗ, которая в 1982 г. провела всемирное статистическое исследование по вопросам зависимости физического и умственного развития ребенка от размера родничка и скорости его закрытия.
Тем не менее, пожалуй, именно с размерами и сроками закрытия родничка связано наибольшее число родительских переживаний. И по сей день можно услышать “страшилки” и мифы на этот счет.
Ни поцелуй, ни расчесывание волосиков над областью родничка не способно причинить вреда крохе.
Миф первый. “Если родничок слишком большой, это, скорее всего, рахит”. Размеры родничка никоим образом не коррелируют с этим заболеванием. В фазе “цветущего” рахита, когда происходит значительное размягчение костей, можно отметить и размягчение костных краев родничка, но на размере данного образования это никак не скажется. Кроме того, у рахита есть и другие симптомы.
Миф второй. “Если родничок слишком маленький, нельзя назначать витамин D, даже если этому сопутствуют явные признаки рахита”. Если у малыша отмечаются явные признаки рахита — повышение нервно-рефлекторной возбудимости, снижение мышечного тонуса, кисловатый запах пота, разрастание лобных и теменных бугров на костях черепа, изменение соотношения ионов кальция и фосфора по данным биохимического анализа крови (к этому перечню мы не относим облысение затылка как самостоятельный симптом, так как значительное выпадение волос происходит у всех грудничков в возрасте около 3 месяцев), — ему показано назначение витамина D и препаратов кальция (достойной альтернативой могут служить гомеопатические препараты, нормализующие кальциево-фосфорный обмен в организме). Эта терапия, при соблюдении правильного дозового режима, не способна ускорить закрытие родничка.
Миф третий. “Если родничок слишком долго не зарастает, это либо рахит, либо гидроцефалия”. Размеры и сроки закрытия родничка — показатели весьма неоднозначные. Родничок может быть больше средневозрастного размера, но при этом довольно быстро закрыться, и наоборот. О симптомах рахита мы уже говорили выше. Повышению внутричерепного давления могут сопутствовать беспокойство малыша, нарушения сна, мышечная дистония, изменения сосудов глазного дна. При этом родители могут заметить общие симптомы — сонливость или нарушения сна, беспокойство, плаксивость
А врачи будут обращать внимание на мышечный тонус, глазное дно, родничок, измерять прирост головы и пр. Кроме того, при гидроцефальном синдроме (увеличении количества жидкости в мозге) отмечается значительное увеличение помесячного прироста окружности головы, в тяжелых случаях — расхождения краев черепных швов, расхождение краев уже заросшего родничка. Именно поэтому врачи ориентируются не на размер родничка, а на скорость роста головки малыша
Миф четвертый. “Если родничок закрывается слишком быстро, головному мозгу некуда будет расти, и разовьется умственная неполноценность”. Давно доказано, что рост черепа осуществляется не столько за счет области родничка, сколько за счет швов, поэтому “раннее” закрытие родничка нисколько не вредит этому процессу.
Миф пятый. “Головку в области родничков лучше не трогать — можно повредить мозг”. Такие страхи также беспочвенны. Несмотря на кажущуюся ранимость этой области, головной мозг надежно защищен многочисленными прослойками тканей. Поэтому ни поцелуй, ни вытирание полотенцем, ни расчесывание волосиков над областью родничка не способно причинить вреда вашему крохе.
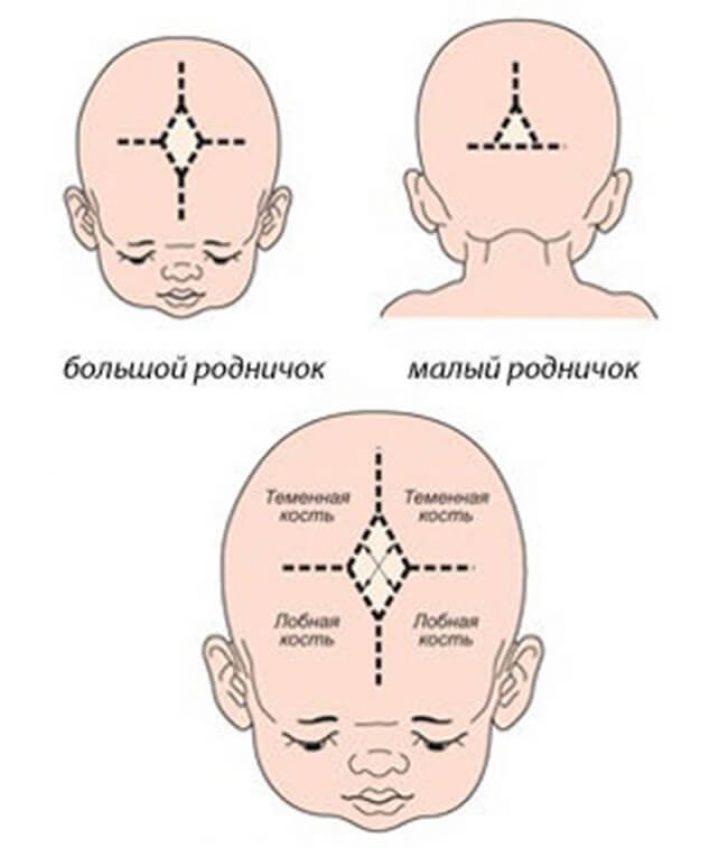
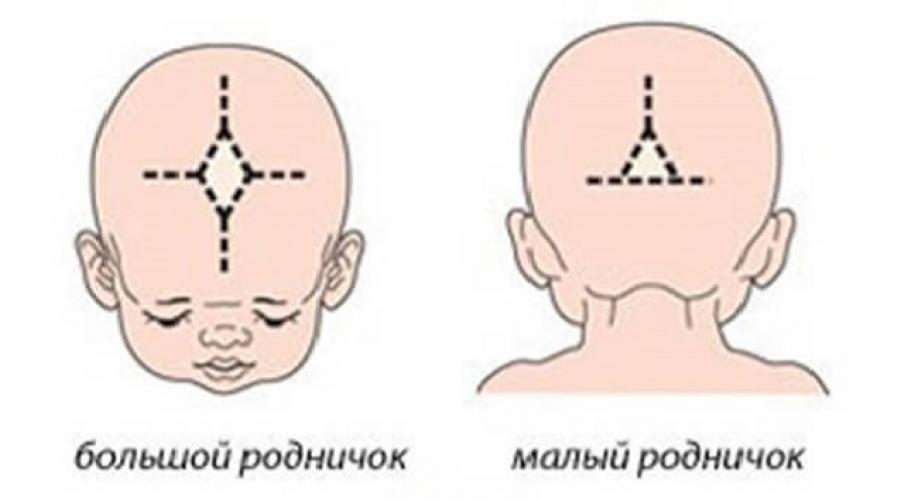
Большой и малый родничок
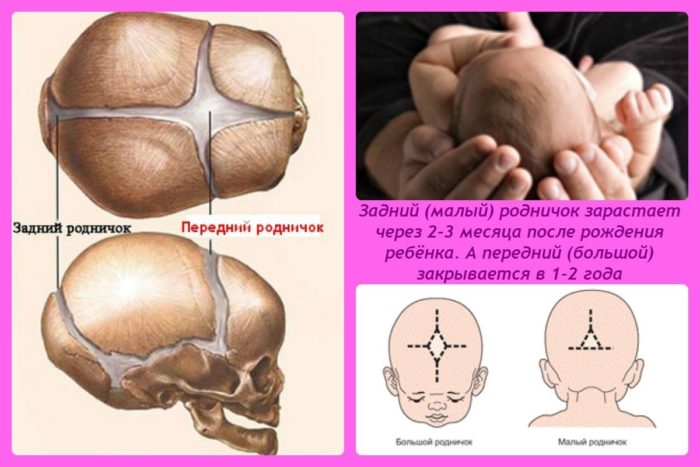
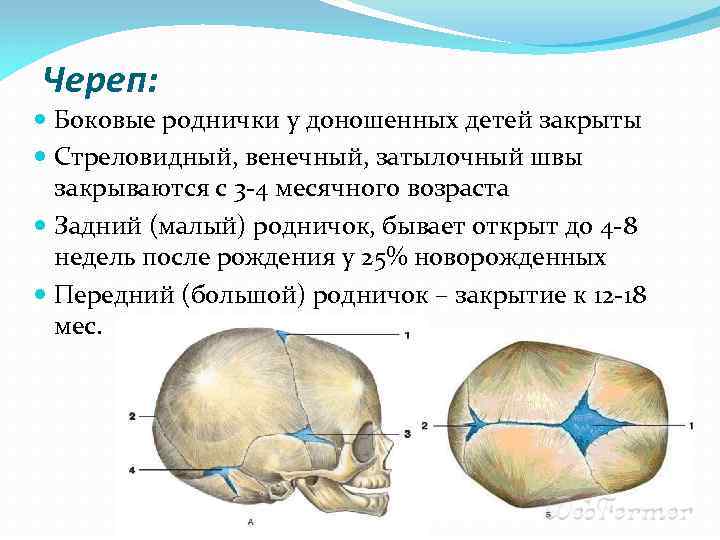
Известный в народе как «мягкое темя» большой родничок у новорожденного расположен прямо на темечке (макушке). Кости черепа постепенно сходятся, и этот родничок, как правило, закрывается к 12 месяцам, однако процесс этот у деток индивидуален, и у многих он длится до полутора лет. Не беспокойтесь, если все остальные показатели развития крохи в норме. Маленький родничок у новорожденного располагается на затылке. По размерам он значительно меньше (около 0,5 см). Чаще всего к моменту рождения малый родничок у большинства новорожденных бывает уже закрыт – он прощупывается в основном у недоношенных детишек. Если же он при рождении обнаруживается, то его полное закрытие происходит в течение 2-3 месяцев.
Характеристики большого родничка (его размеры, напряжение, пульсация) представляют для доктора важную информацию о состоянии нервной системы крохи.
От чего зависит скорость зарастания родничка? Типичные страхи родителей
Страх № 1
Кожа в месте родничка может порваться даже от неосторожного движения расческой. А уж если малыш, не дай бог, упадет, то тяжелая травма обеспечена
На самом деле. Вы можете совершенно спокойно причесывать ребенка, целовать его в макушку и темечко, надевать шапочки и стричь волосы. Фиброзная ткань обладает достаточной прочностью, ведь природа задумала ее как средство защиты головного мозга новорожденного. При падениях родничок также “отвечает за безопасность” головы младенца. Именно благодаря открытому большому родничку череп остается в определенной степени эластичным и может амортизировать удар.
Страх № 2. Чтобы все было хорошо, я должна особым образом ухаживать за родничком, тщательно следить за его состоянием и регулярно измерять.
На самом деле. Специального ухода и контроля родничок не требует. Врач во время планового осмотра обязательно произведет замеры антропометрических параметров и осмотрит родничок. Если он заметит что-то неладное, даст соответствующие рекомендации. Возможно, вам придется отслеживать динамику закрытия родничка самостоятельно. Сделать это проще всего при помощи обыкновенной кальки и мягкого фломастера. Положите кальку на голову малыша и обведите края родничка фломастером. Около полученной линии поставьте дату. Несколько таких измерений помогут врачу выявить отклонения и назначить терапию в случае необходимости.
Страх № 3. Если родничок быстро закрывается, это означает, что рост костей черепа закончился. Значит, головной мозг больше не увеличивается в размере. Ребенок обречен на физическую и умственную неполноценность.
На самом деле. Закрытие родничка никак не влияет на развитие черепа и головного мозга. Растут и удлиняются прежде всего швы между плоскими костями черепа. Не нервничайте без особых на то оснований.
Страх № 4. У него слишком большой родничок, наверное, это признак рахита.
На самом деле. Размеры родничка и скорость его зарастания не указывают прямо на наличие рахита. У этого заболевания есть другие, очень яркие симптомы: нарушение сна, повышенная возбудимость, плохой аппетит, потливость и зуд. Поставить точный диагноз можно после биохимического анализа крови.
Страх № 5. Родничок очень маленький, а врач назначил витамин D и глюконат кальция. Это же ускоряет зарастание родничка?
На самом деле. Витамин D “отвечает” за регуляцию обмена кальция и фосфора в организме, способствует правильному формированию костной ткани и зубов. При соблюдении дозировки и схемы приема скорость зарастания родничка не увеличится.
Страх № 6. После родов родничок не только не закрывается, но стал еще больше. Ребенку не хватает кальция?
На самом деле. Небольшое увеличение родничка после родов происходит очень часто: в процессе прохождения ребенка через родовые пути кости черепа заходят друг за друга, а в первые дни жизни “расправляются”. За счет этого размеры родничка могут немного увеличиться.
Страх № 7. У моего ребенка родничок намного меньше (больше), чем у других детей в его возрасте. Это патология?
На самом деле. Разброс от 2,2 до 3,5 см считается в пределах нормы. Говорить о каких-либо патологиях только на основании размеров родничка нельзя.
Неонатолог: анализы, которые он может назначить
Всем без исключения делают скрининг крови, чтобы распознать воспаления,
генетические заболевания (фенилкетонурия, гипотериоз), которые впоследствии
окажут влияние на умственные и психические способности. В обязательном списке
также определение группы и резус-фактора, при которых образцы наносятся на особую
тест-полоску и отправляются в лабораторию. После этого выдается обменная карта с
результатом скрининг-теста в форме штампа «На ВГ и ФКУ обследован».
Выборочно осуществляется забор мочи для выявления
мочеполовых расстройств, нарушений в обмене веществ. Для тяжелобольных его
проводят, вводя специализированный катетер.
Когда требуется проверить желудок, желчный пузырь и
поджелудочную железу, совершается копрограмма: по калу определяют заселенность
внутренностей паразитами (лямблии, гельмины), переваривающую способность и
активность ферментов.
Для постановки точного диагноза собирают посевы мазка из
зева (на стафилококк), из уха на микрофлору, биоматериала на грибы, на
чувствительность к антибиотикам, мокроты из носа на флору.
Кроме лабораторных, при
плохом самочувствии проводятся инструментальные диагностики: УЗИ,
допплерография сосудов, электрокардиограмма, нейросонография, эхокардиография.

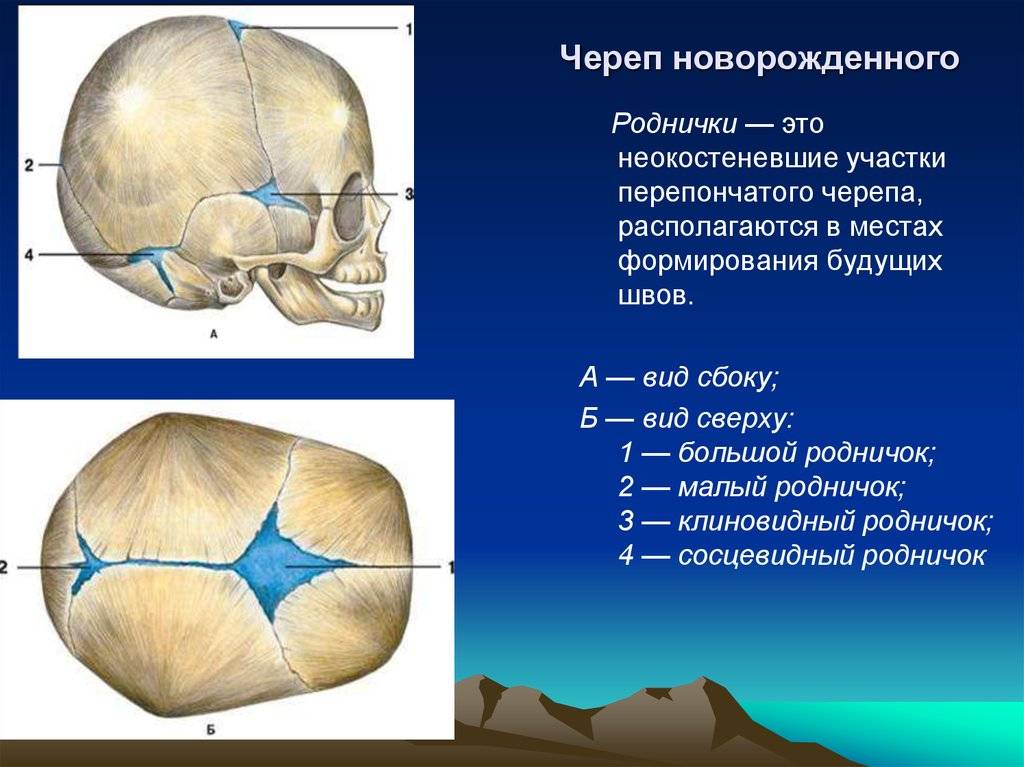
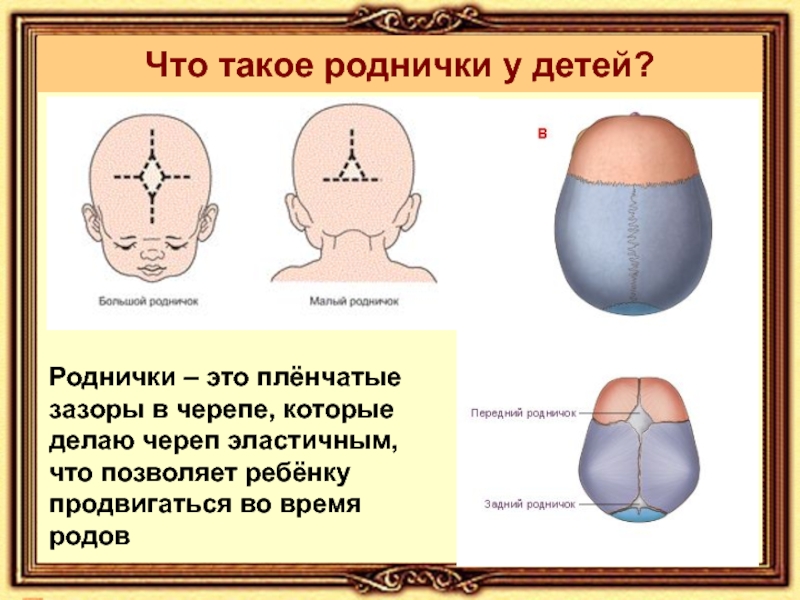
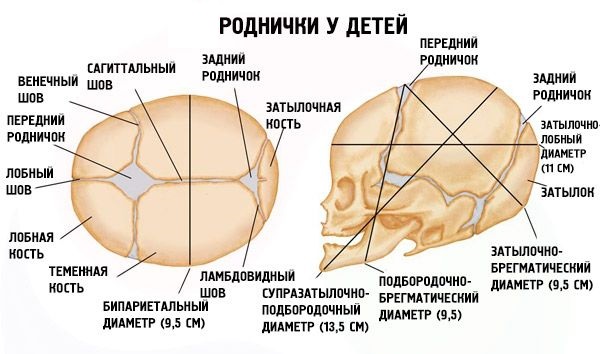
Что такое роднички и для чего они нужны
Роднички – это небольшие участки перепончатой ткани на стыке костей мозгового черепа, предназначенные для их подвижности. Эти образования предусмотрены природой для облегчения прохождения по родовым путям: косточки головки малыша слегка «складываются», уменьшая её объёмы на несколько сантиметров. В первое время активно растёт головной мозг, увеличиваясь в объёмах, – в этот период часть перепончатых окошек остаётся открытой. К тому моменту, когда зарастает родничок у новорожденных, интенсивные процессы роста головы завершаются.
Педиатр внимательно следит за тем, когда должен зарасти тот или иной родничок. Если сроки закрытия нарушаются, возникают подозрения о нарушении развития ребёнка.
Консультация неонатолога: когда она необходима?
Первостепенно в ней нуждаются детки, рожденные раньше срока
и с маленьким весом (до 500 грамм). У них еще не до конца сформированы все
системы, организм крайне слаб
Без должного квалифицированного курирования их
шансы выжить минимальны, поэтому важно тщательно и планомерно следить за их
состоянием, развитием, ростом. Выхаживают слабеньких младенцев в специальном
инкубаторе
Патронаж длится от трех до четырех месяцев.
Прийти на прием стоит незамедлительно, если у ребенка такие
симптомы, как:
- покраснения,
- беспричинное беспокойство,
- шелушение,
- раздражение глаз,
- вялость,
- высыпания,
- колики,
- повторные срыгивания,
- жидкий стул,
- затрудненное дыхание,
- эрозия кожи,
- творожнистые выделения изо рта,
- желтоватый оттенок,
- повышенное газообразование,
- простудные проявления.
Пристального внимания заслуживают пупочные аномалии,
поскольку ранки в этой зоне являются входными воротами, открытыми для различных
инфекций. Высококвалифицированная помощь потребуется при кровотечениях из
пупка. Они свидетельствуют о том, что пуповина была плохо перевязана.
По истечении пятидневного срока иногда отпадает отрез и в
пупке остается мясной кусок, похожий на ягоду на ножке, который называется
«диким мясом». Если кроха постоянно кричит или вы заметили сильные газы, запишитесь
на прием в клинику, ведь это характерные признаки грыжи.
Еще одним поводом нанести визит в специализированный кабинет
становятся опрелости. Они обычно сосредотачиваются внизу животика, в районе
гениталий, ягодиц, паха, подмышек, бедер, ушей. Выделяется несколько стадий
недуга:
I.Легкая, с умеренной краснотой, без нарушенной
целостности покровов.
II.Средняя, с ярко-красными пятнами и эрозивными
образованиями.
III.Т яжелая, с намоканиями, язвочками, опасна своей
возможностью инфицировать окружающих.
Проконсультироваться стоит и если малыш родился вовремя. Его
в обязательном порядке следует сразу комплексно обследовать. Проверяются рефлексы
(хватательный, ползающий, хоботковый, поисковый), слух, размер головы, туловища.
Измеряется также вес.
Каким должен быть стул новорожденного?
В первые 1-2 суток после рождения новорожденные испражняются первородным калом – меконием. Он имеет темный, а порой и черный цвет. На 3-4 дней испражнения становятся более светлыми, называют их переходным калом. В норме кал должен иметь желтый цвет, если ребенок находится на грудном вскармливании, и с коричневым оттенком, если малыша кормят искусственным питанием.
В целом в первый месяц жизни новорожденного кал может быть:
- с зеленоватыми включениями;
- с непереваренными комочками;
- со слизью;
- по характеру жиже или гуще обычного.
Нормальными испражнения новорожденного считаются, если:
- они имеют желтый или горчичный цвет;
- ребенок испражняется не менее раза в день;
- имеют консистенцию сметаны.
Если стул пенистый и водянистый, в животике ребенка слышится постоянное урчание и бурление, то нужно срочно обратиться к педиатру.
Немного анатомии: где находится родничок
Как известно, череп состоит из многих костей, соединенных между собою швами (они представляют собой не ровные, а зазубренные, зигзагообразные линии). Во внутриутробном периоде кости скелета закладываются как пластинки плотной перепончатой ткани, которые позднее заменяются на хрящевую ткань, а затем — на костную. Окостенение плоских костей крыши (верхней и боковых частей) черепа, в отличие от длинных трубчатых костей конечностей, минует стадию хряща, т.е. точки окостенения появляются в центре перепончатых пластинок. В последующем процесс окостенения распространяется в стороны, захватывая все большую площадь каждой кости, пока не достигает ее краев. Этот процесс почти целиком происходит еще в период внутриутробного развития, поэтому большая часть крыши черепа к моменту рождения малыша уже представлена костной тканью, хотя последняя и значительно отличается от костной ткани взрослых: она гораздо более тонка, эластична, богата кровеносными сосудами
Однако еще до начала внеутробного существования малютке предстоит важное и трудное испытание — родовой процесс. И природа, конечно же, как нельзя лучше подготовила к нему маленький организм
Дело в том, что некоторые краевые участки костей не окостеневают к моменту родов и представлены по-прежнему пластинками соединительной, или перепончатой, ткани. Таковыми оказываются участки в местах соединения нескольких костей, они-то и называются родничками.
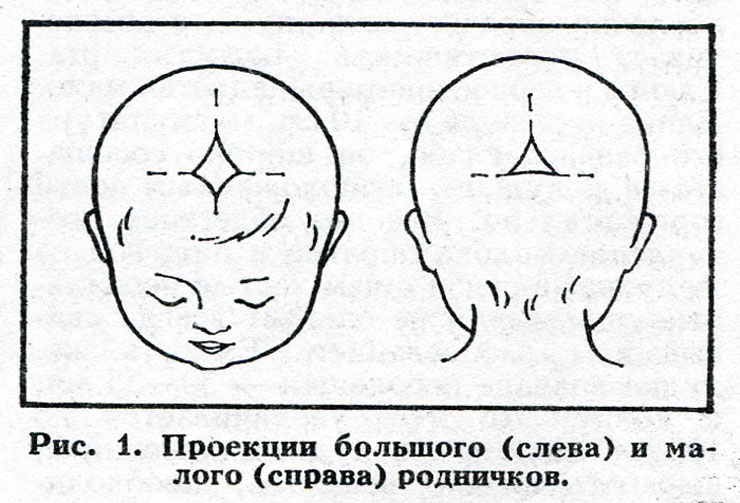
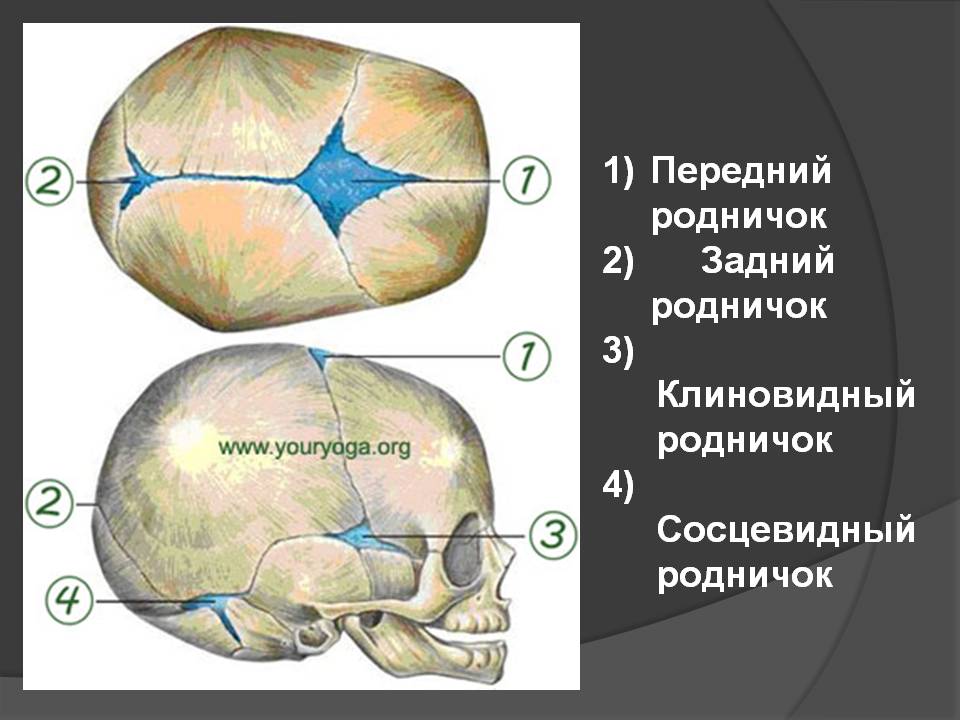
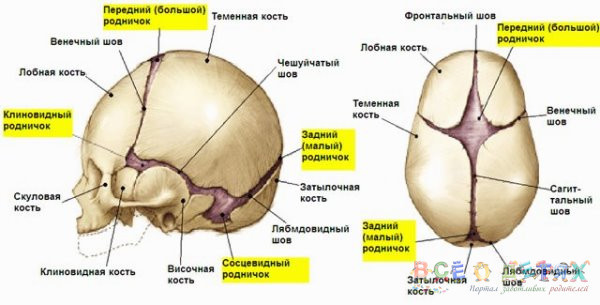
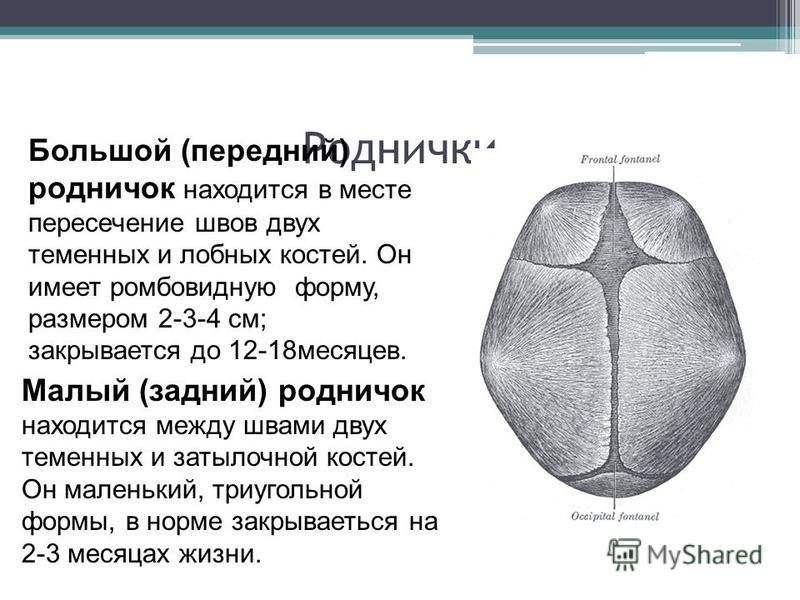
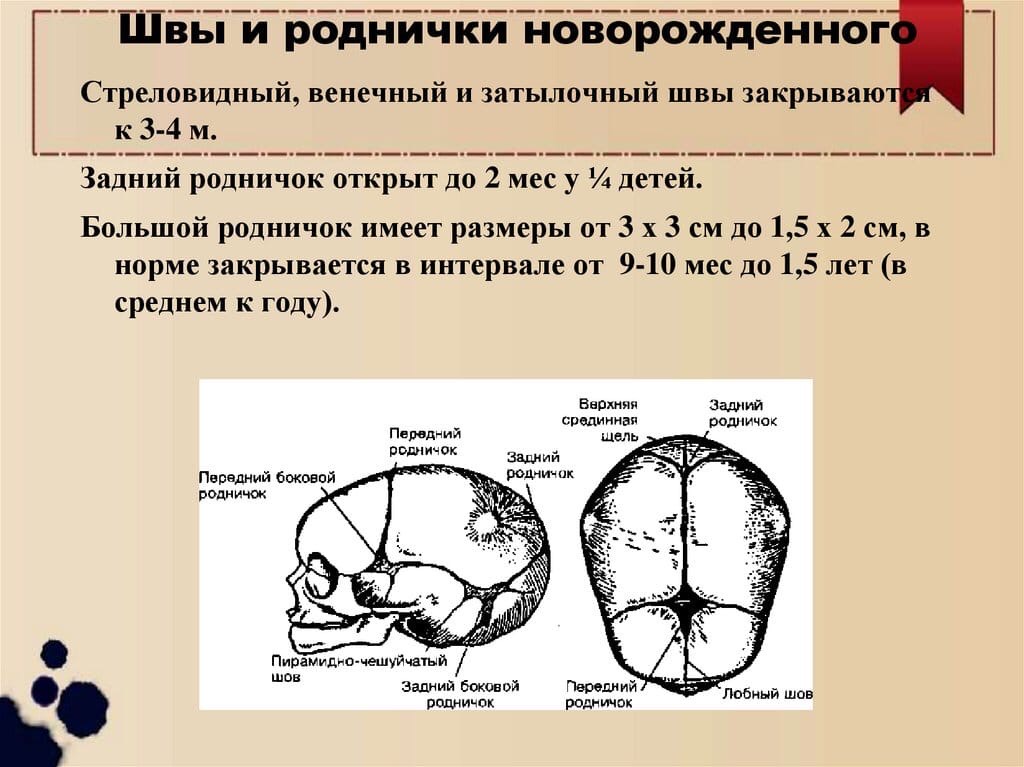
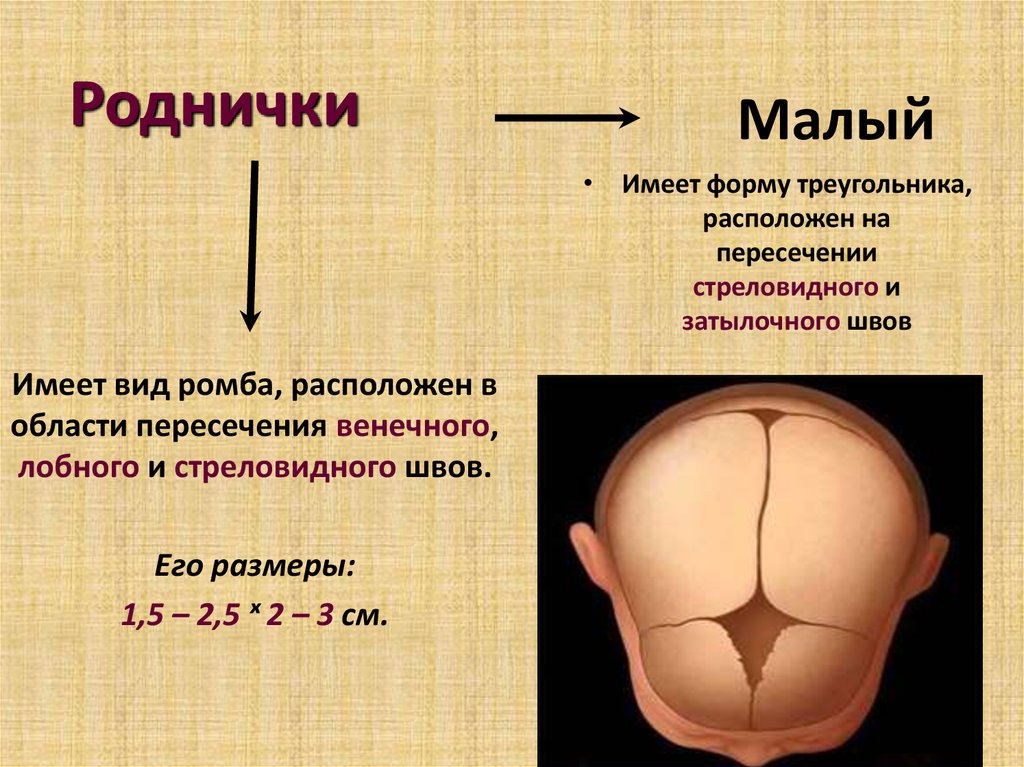
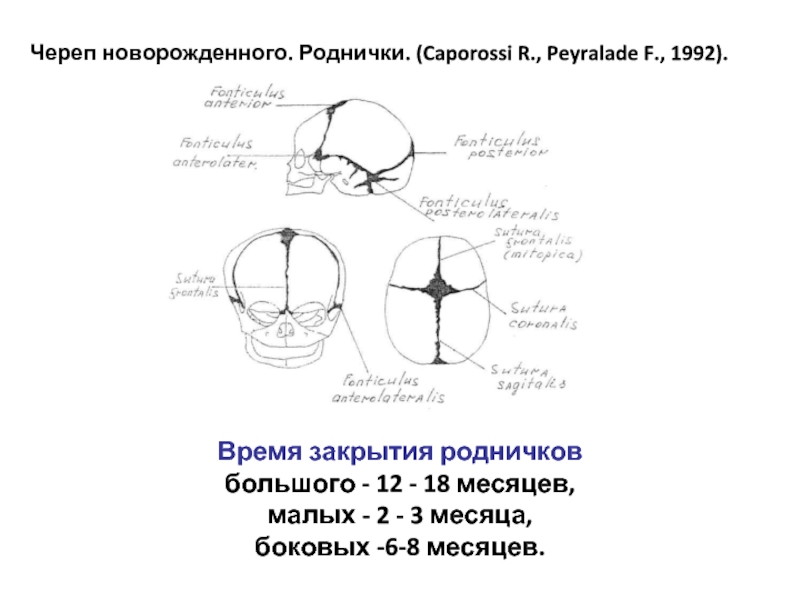
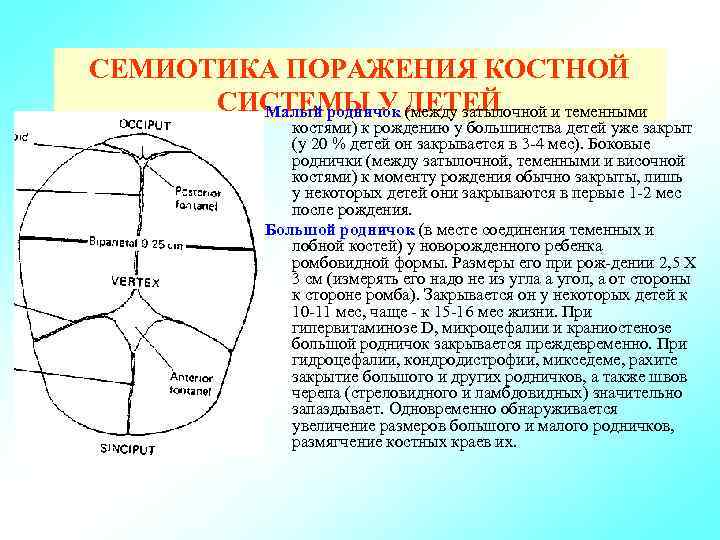
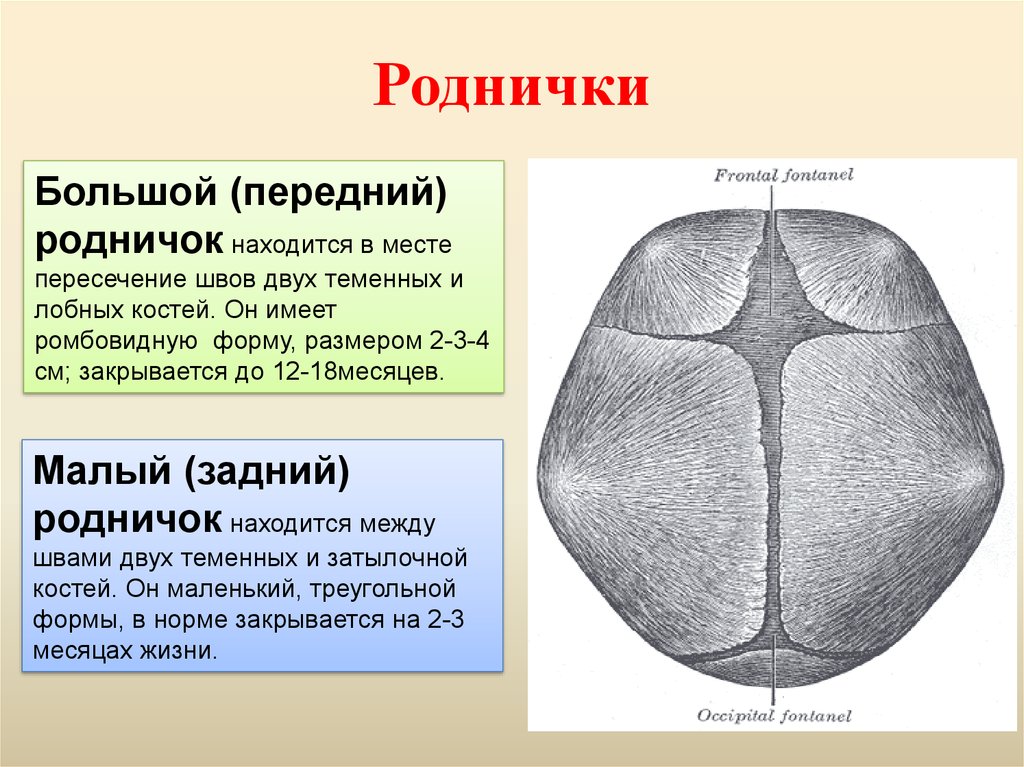
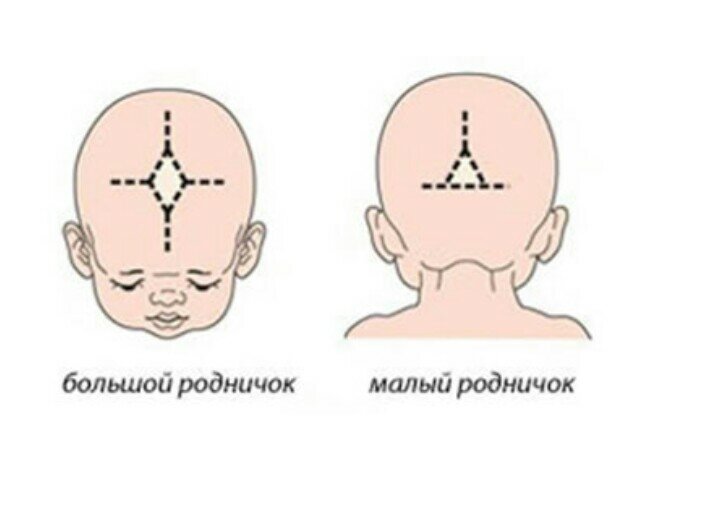
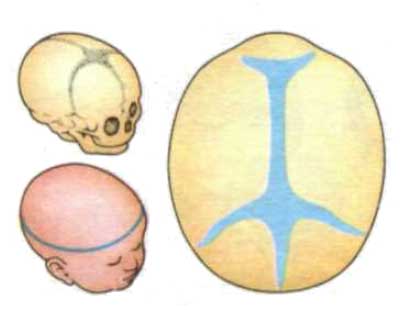
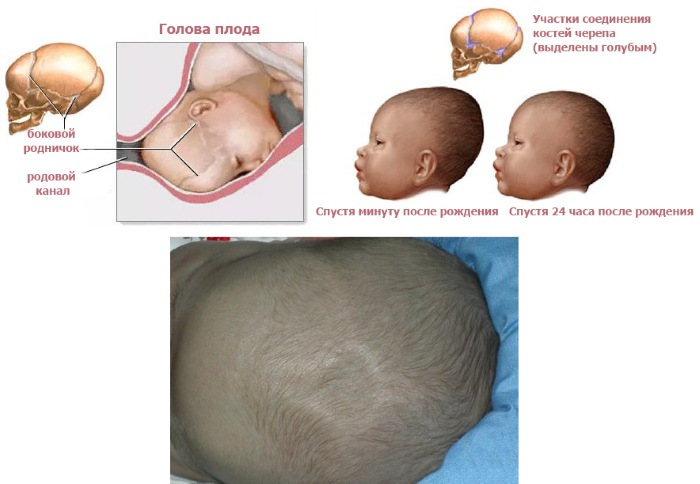
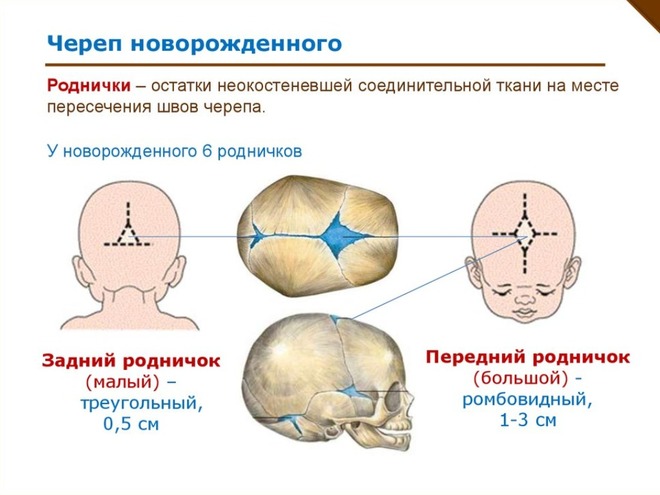
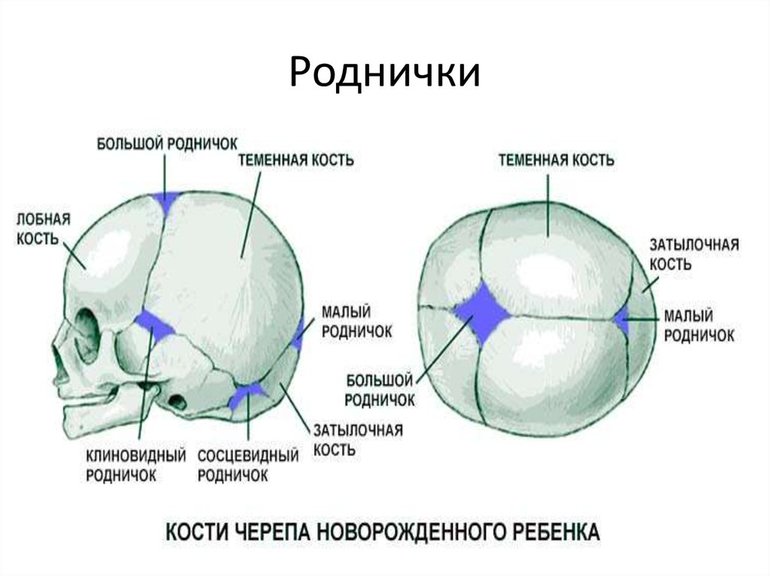
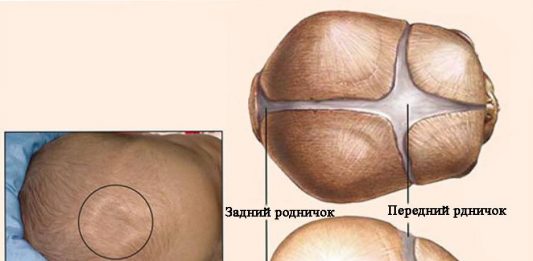
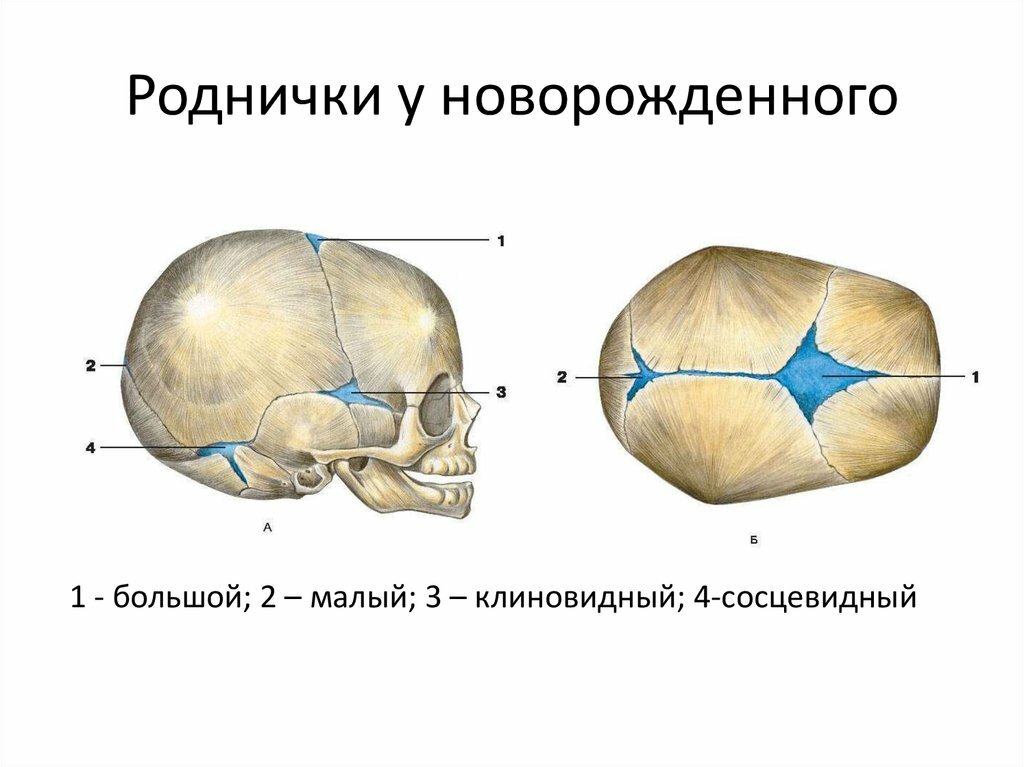
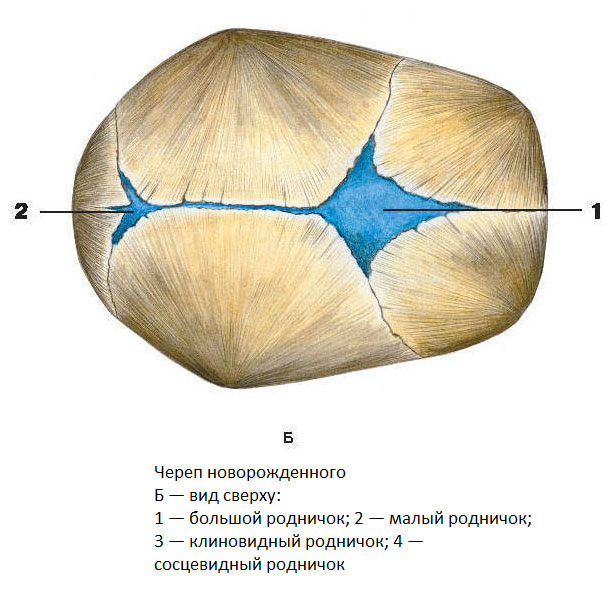
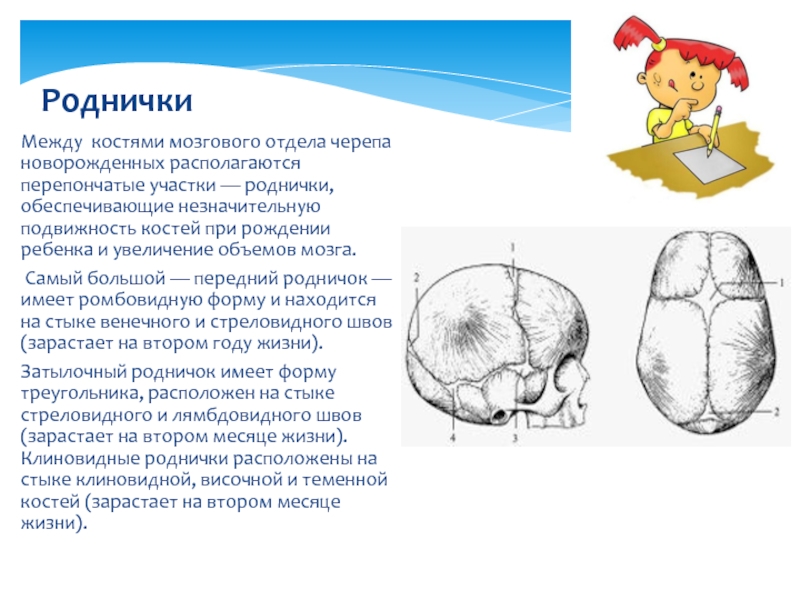
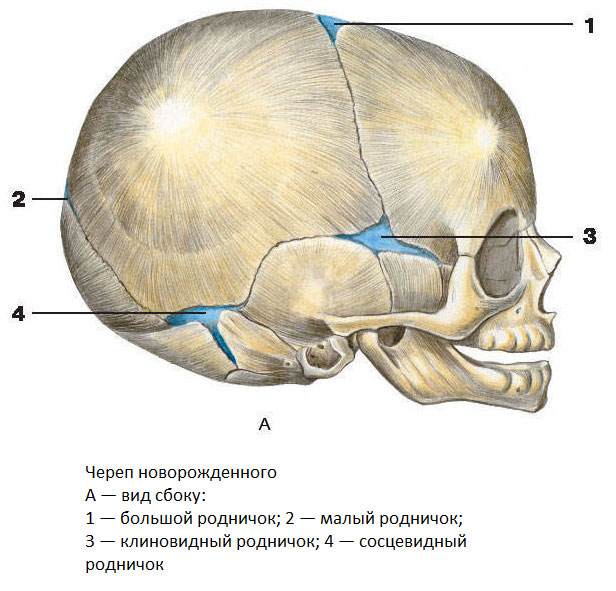
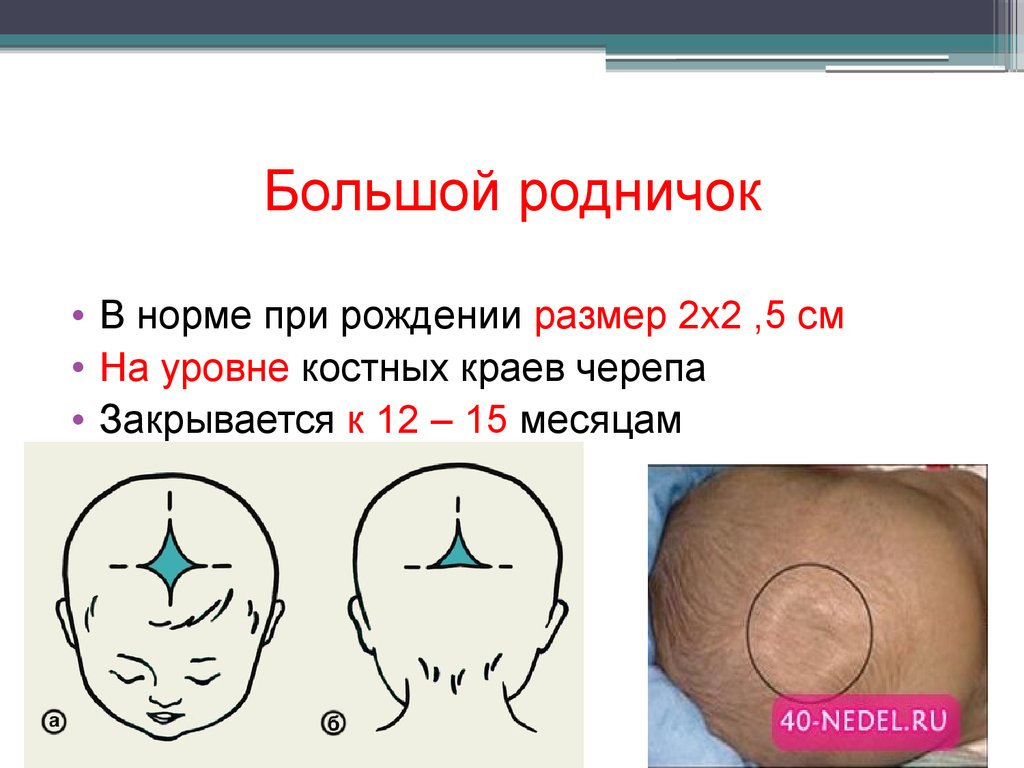
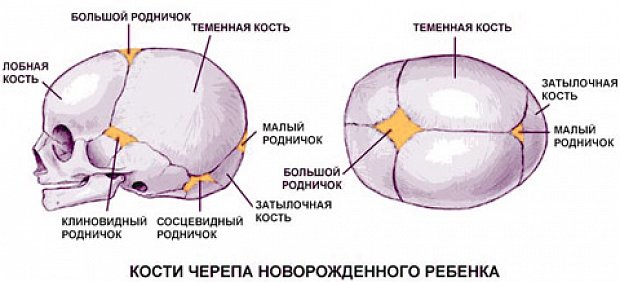
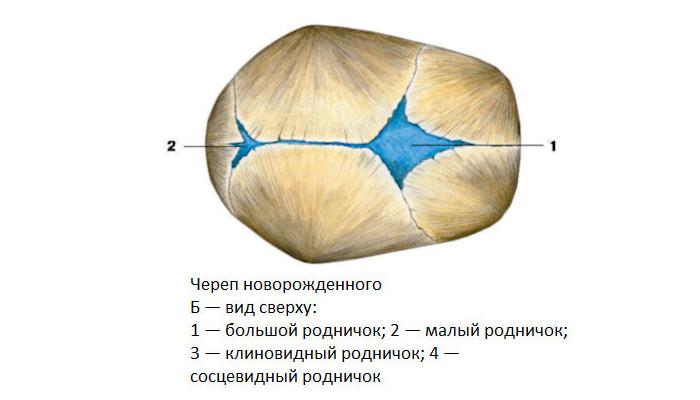
К моменту рождения у малыша, как правило, имеется шесть родничков — два непарных и два парных. Самый “известный” — большой, лобный, или передний, родничок, расположенный на макушке, в месте соединения двух лобных и двух теменных костей. Он имеет ромбовидную форму, его размеры к моменту рождения составляют около 3 см (от 2,2 до 3,5 см).
Другой непарный родничок, называемый малым, задним, или затылочным, расположен на затылке, в месте схождения двух теменных и затылочной кости. Он имеет треугольную форму и малые размеры — около 5 мм. В половине случаев он может быть уже закрыт костной тканью к моменту рождения, в остальных — закрывается в течение первого месяца жизни крохи.
Парные роднички расположены по бокам головы. Известен клиновидный родничок, расположенный в височной области, в месте схождения лобной, теменной, клиновидной и височной костей каждой стороны. Позади уха, в месте соединения затылочной, височной и теменной костей, расположен сосцевидный родничок.
Увеличение родничков при рождении может быть следствием недоношенности или нарушения внутриутробного процесса окостенения, а также симптомом врожденной гидроцефалии (расширения жидкостных пространств мозга). Полное закрытие к рождению боковых и затылочного родничков в сочетании с малыми размерами переднего может быть признаком врожденной микроцефалии (патологического уменьшения размеров головы и, как правило, головного мозга).
Затылочный и боковые роднички, в отличие от переднего, в норме закрываются вскоре после рождения крохи, поэтому, когда говорят “родничок” в единственном числе, имеют в виду передний, или большой, родничок.
Итак, покровы головного мозга в области родничков представлены оболочками мозга (мягкой мозговой, паутинной и твердой мозговой), перепончатой соединительной тканью, тонкой прослойкой жировой ткани и кожей.
Как питаться кормящей маме?
– Чтобы молоко мамы было по-настоящему питательным, ей важно хорошо питаться самой, – объясняет Татьяна Темникова. – Это значит, что на время нужно забыть о строгих диетах и есть все, кроме продуктов, которые могут вызвать аллергию и повышенное газообразование
Под запретом цитрусовые, клубника, шоколад, кофе, какао, газированные напитки и бобовые. Все остальное разрешается, хотя, безусловно, в разумных количествах и в разумных сочетаниях.
 Кормящей маме нужно питаться правильно – то есть забыть о строгих диетах, ограничив лишь употребление продуктов, которые могут вызвать аллергию
Кормящей маме нужно питаться правильно – то есть забыть о строгих диетах, ограничив лишь употребление продуктов, которые могут вызвать аллергию
Кроме того, кормящей маме нужно много пить, причем не молоко, а воду, чай, сок, морсы, компоты.
– Потовые и молочные железы имеют похожее строение, – говорит врач-неонатолог. – Поэтому я советую за 15 минут до кормления выпить горячего чаю, чтобы пропотеть – это вызовет прилив молока. Также можно принимать препараты, усиливающие лактацию, однако они дают лишь частичный эффект. Главные же условия нормального грудного вскармливания – это хорошее настроение мамы, режим дня и нормальное питание.
Зачем он нужен
Родничок несет на себе множество функций. В момент родов, когда малыш проходит по родовым путям, он позволяет костям черепа сойтись, тем самым защищая их от деформации, а мозг от травмы.
Он является индикатором разных заболеваний. И помогает при сбоях еще не совершенной терморегуляции младенца. Когда у него поднимается высокая температура, он естественным путем охлаждает мозг и его оболочки.
Также родничок является отличным амортизатором для головы. Когда малыш еще плохо владеет своим телом и часто падает, он защищает ее от серьезных травм.
Пока родничок не зарос, состояние мозга и кровеносной системы можно оценить, сделав нейросонографию. Когда произойдет полное окостенение, эта процедура станет невозможной.
Ребенок родился раньше срока: что делать родителям
— В прежние времена, если ребенок попадал в отделение реанимации, мама могла лишь навещать его по часам и сцеживать для него молоко. Как сейчас организован доступ родителей к недоношенным малышам?
— Надо понимать, что каждое отделение реанимации обладает своими возможностями с точки зрения нахождения там мамы. Где-то можно находиться большее количество времени, где-то — приходить в определенные часы, где-то — находиться с ребенком круглосуточно.
Даже если организовать совместное пребывание с ребенком в реанимации не получается, обязательно используются принципы развивающего ухода, которые снижают стресс у малыша и мамы. Это, например, метод “Кенгуру”, когда кроха выкладывается маме на грудь, даже находясь на аппарате ИВЛ, но в стабильном состоянии. Телесный контакт и психоэмоциональная связь, которая образуется при этом, жизненно необходимы обоим и способствуют более быстрому выздоровлению малыша.
А еще — налаживанию грудного вскармливания, ведь при рождении ребенка раньше срока очень важно, чтобы у мамы пришло молоко и пришло желание кормить его грудью. Сейчас гораздо больше детишек выписываются из стационара и находятся потом на грудном вскармливании, причем даже не сцеженным молоком, а непосредственно из груди матери
В реанимации большинство манипуляций выполняется врачами и средним медицинским персоналом, потому что это особое отделение. А вот после перехода в отделение патологии новорожденных, где есть возможности совместного пребывания, мама активно включается в процесс ухода за недоношенным ребенком.
— Мама становится опытнее, спокойнее?
— Конечно. Когда они с малышом выпишутся домой, она будет чувствовать себя гораздо увереннее, нежели мамы, которых мы выписывали лет десять назад. Порой они не знали, как правильно с обращаться с крохой, купать его или пеленать. А еще им было страшно от того, что с ним может что-то случиться: он ведь все равно еще очень маленький, может и срыгнуть, и не так покушать, и не так повернуться.
А практика ухода дает маме уверенность — это с одной стороны. А с другой, выполняя такие простые действия, как переодевание, купание, пеленание, мама делится с младенцем свой микрофлорой, своим микробиомом — и это гораздо здоровее для него, чем госпитальная флора, которая присутствует в стационаре. Устойчивый микробиоценоз у мамы и малыша — это заведомая профилактика инфекций и аллергических заболеваний в дальнейшем. Так что материнский уход за новорожденным нам важен с точки зрения контакта непосредственно с ее бактериями, а не только с бактериями, которые живут в стационаре.
— Чему важно научиться маме на втором этапе выхаживания?
— Как только у малыша появляется синхронизация процессов сосания и глотания, его начинают прикладывать груди и учат маму кормить грудью и докармливать из бутылочки, если надо. Мама должна освоить правильные позы, в которых надо держать малыша, как его правильно укладывать, просто прикасаться к нему. Потому что любое общение с мамой для недоношенного ребенка — это развивающий уход. Он складывается из таких, казалось бы, мелочей, но имеет глобальное значение для нервно-психического, умственного, социального развития ребенка — того, на чем держится человек и социум.
А на третьем этапе мама — это соратник врача, без которого никакие назначения не будут работать. Врач может рекомендовать, прописать, но именно от того, как мама будет этим рекомендациям следовать, и зависит успех. И речь уже не только и не столько о медикаментозной терапии, сколько о терапии моторно-двигательной и эмоциональной. От понимания мамой ситуации и от ее усилий в период до трех лет очень многое зависит.
Роднички у младенцев — для чего нужны
Роднички — это точки, где встречаются пластинки черепа, а между ними проходит прочная соединительная ткань. Всего у младенца шесть родничков, заметны только два из них — большой над лобной частью и малый проходит по задней стороне. Размер большого, у каждого малыша разный, нормой считается от двух до четырех с половиной сантиметров. Роднички, в первую очередь необходимы для безопасного прохождения по узким родовым путям. Голова новорожденного намного больше таза матери, и во время родов, благодаря не полному костному срастанию, она деформируется по мере необходимости.
Первородящие мамочки как правило, слегка шокированы, заметив заостренную или скошенную головку, но беспокойство необоснованно, поскольку она приобретает идеально округлую форму в течение нескольких дней или недель. Даже после рождения сохраненная пластичность продолжает оказывать благоприятное воздействие, например, при ударе она позволяет избежать сотрясения, а при интенсивном развитии, какое наблюдается в первые три года жизни, мозг безпрепятственно увеличивается в размере.
Мнение, что к области родничков нельзя прикасаться немного преувеличено. Вы можете спокойно купать малыша, целовать и обнимать не сильно надавливая на соединительную ткань. Фактически, повреждение родителями — явление крайне редкое, так как для этого нужно применить, скорее, нацеленные, а не случайные усилия. Конечно, нежные прикосновения, являются гарантией безопасности. Наблюдаемая пульсация родничков — норма, поскольку под ними находятся кровеносные сосуды.
Болезни и патологии, которые лечит неонатолог
Многих родителей интересует вопрос “что лечит врач-неонатолог”. В сферу компетенции доктора входят самые распространённые проблемы и заболевания новорождённых. Среди них:
- нарушения пищеварения (тошнота, рвота, диарея, запоры);
- кожные высыпания и опрелости;
- бронхит;
- желтуха;
- молочница;
- воспаление глаз;
- врождённые нарушения процесса метаболизма и функции щитовидной железы;
- недостаточная длина уздечки языка;
- пупочные кровотечения, пупочная грыжа;
- альбуминурия (физиологические нарушения в работе почек).
Кроме этого, врач-неонатолог следит за колебаниями веса младенца в течение первого месяца жизни, за его температурой и аппетитом
Особенное внимание уделяется недоношенным детям и мероприятиям по их реабилитации
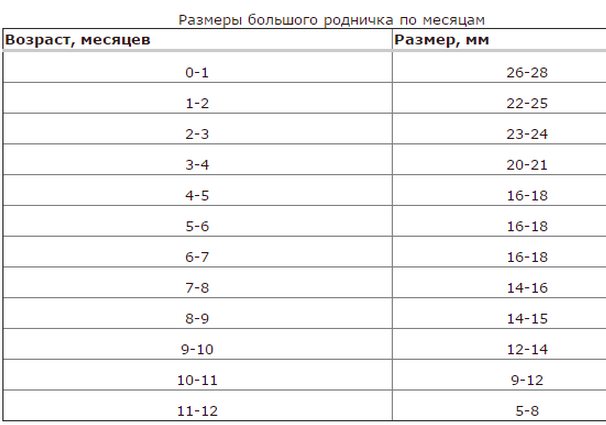
Нормальные размеры родничка в соответствии с возрастом грудничка
В отношении параметров темечка у младенцев родителям важно быть внимательными, но не паниковать по любому поводу. Если ребенок родился с маленьким или, наоборот, крупным родничком, следует проконсультироваться с участковым педиатром, чтобы предпринять необходимые меры, когда таковые требуются
В противном случае пренебрежение этим вопросом способно спровоцировать серьезные последствия для здоровья.
Однако далеко не все отклонения в размерах родничка являются патологией или нарушением в развитии грудничка. Согласно общепринятым стандартам, у новорожденного параметры родничка находятся в диапазоне 3 сантиметров и с каждым месяцем уменьшаются. Эти темпы достаточно индивидуальны и зависят от особенностей детского организма, но существуют определенные нормы, на которые можно ориентироваться при сравнении размеров родничка у малыша. В таблице ниже представлены параметры темечка в соответствии с возрастными показателями до 1 года:
| Возраст, месяцы | Размеры родничка, мм |
| 0-1 | 30 |
| 2 | 25 |
| 3 | 22 |
| 4 | 20 |
| 5 | 18 |
| 6 | 17 |
| 7 | 16 |
| 8 | 15 |
| 9 | 14 |
| 10 | 12 |
| 11-12 | 8 |
Данные таблицы не являются строгими, и отхождение от них на 3-4 см в обе стороны приемлемы. Однако и более существенное отклонение — не всегда повод нервничать
Важно выяснить причину, почему размеры темечка не соответствуют возрасту малыша